Мониторинг инфицирования и резистентности Achromobacter xylosoxidans у взрослых пациентов с муковисцидозом
Цель исследования: оценить частоту инфицирования и резистентность выделенного Achromobacter xylosoxidans к карбапенемам у взрослых пациентов с муковисцидозом (МВ).
Материал и методы: проведен ретроспективный анализ результатов культуральных посевов и времяпролетной масс-спектрометрии MALDI-TOF 685 образцов мокроты 58 взрослых пациентов с МВ за период в 5 лет (2016–2020 гг.). Для оценки чувствительности к имипенему и меропенему использовали метод градиентной диффузии в агар и дискодиффузионный метод.
Результаты исследования: частота инфицирования A. xylosoxidans взрослых пациентов с МВ в динамике за период с 2016 по 2020 г. при мониторировании единой выборки пациентов (n=24) для оценки частоты встречаемости данного патогена с увеличением возраста составила от 16,6% в 2016–2017 гг. с нарастанием до 37,5% в 2018–2019 гг. и с дальнейшим снижением до 20,8%, связанным с летальным исходом заболевания у 3 из 9 инфицированных пациентов. Не получено статистически значимой зависимости летального исхода от инфицирования A. xylosoxidans. При анализе всего пула больных (n=58) с 2016 по 2020 г. частота выделения Pseudomonas aeruginosa остается примерно одинаковой, варьируя от 63,3% до 46,5% и сохраняя численный перевес во всех периодах наблюдения, а инфицированность A. xylosoxidans находится в пределах от 13,7% до 39,3%. В 2016–2018 гг. чувствительны к карбапенемам были 50% изолятов, в 2018 г. — 53,8% изолятов, в 2019–2020 гг. активность выделенных изолятов снизилась до 37,5% и 30,7% соответственно.
Заключение: несмотря на динамику показателей и численность выборки, в динамике за 5 лет сохранялась общегрупповая пропорция видов микробиома с доминированием в первую очередь синегнойной инфекции и A. xylosoxidans. В нашем наблюдении активность карбапенемов в отношении A. xylosoxidans снизилась почти вдвое.
Ключевые слова: муковисцидоз, Burkholderia cepacia compleх, Achromobacter xylosoxidans, Pseudomonas aeruginosa, летальность, антибиотикорезистентность, карбапенемы.
Для цитирования: Махмутова В.Р., Гембицкая Т.Е., Черменский А.Г., Титова О.Н., Кузубова Н.А. Мониторинг инфицирования и резистентности Achromobacter xylosoxidans у взрослых пациентов с муковисцидозом. РМЖ. Медицинское обозрение. 2021;5(7):462-467. DOI: 10.32364/2587-6821-2021-5-7-462-467.
V.R. Makhmutova1, T.E. Gembitskaya2, A.G. Chermensky2, O.N. Titova2, N.A. Kuzubova2
1Multidisciplinary Сity Hospital No. 2, St. Petersburg, Russian Federation
2I.P. Pavlov First St. Petersburg State Medical University, St. Petersburg, Russian Federation
Aim: to evaluate the infection rate and resistance of isolated Achromobacter xylosoxidans to carbapenems in adult cystic fibrosis patients (CF).
Patients and Methods: a retrospective analysis of the results of culture test and time-of-flight mass spectrometry MALDI-TOF was conducted: 685 sputum samples of 58 adult CF patients for a period of 5 years (2016–2020). To assess the sensitivity to imipenem and meropenem, the agar gradient diffusion and disk diffusion method were used.
Results: the incidence of infection with A. xylosoxidans in adult CF patients for the period from 2016 to 2020 when monitoring a single sample of patients (n=24) to evaluate the occurrence of this pathogen with increasing age ranged from 16.6% in 2016–2017, increasing to 37.5% in 2018–2019, and with a further reduction to 20.8% (associated with disease fatal outcome in 3 of the 9 infected patients). There was no statistically significant dependence of the fatal outcome on infection with A. xylosoxidans. When analyzing the entire pool of patients (n=58) from 2016 to 2020, the release frequency of Pseudomonas aeruginosa remains approximately the same, varying from 63.3% to 46.5% and maintaining a numerical advantage in all follow-up periods, while the A. xylosoxidans infection ranges from 13.7% to 39.3%. In 2016–2018, 50% of isolates were sensitive to carbapenems, in 2018 — 53.8% of isolates, in 2019–2020 — the activity of obtained isolates decreased to 37.5% and 30.7%, respectively.
Conclusion: despite the dynamics of indicators and the sample size, the dynamics over 5 years maintained a group-wide proportion of microbiome species dominated primarily by Pseudomonas infection and A. xylosoxidans. In our follow-up, the activity of carbapenems in relation to A. xylosoxidans has almost halved.
Keywords: cystic fibrosis, Burkholderia cepacia complex, Achromobacter xylosoxidans, Pseudomonas aeruginosa, lethality, antibiotic resistance, carbapenems.
For citation: Makhmutova V.R., Gembitskaya T.E., Chermensky A.G. et al. Achromobacter xylosoxidans infection and resistance monitoring in adult cystic fibrosis patients. Russian Medical Inquiry. 2021;5(7):462–467 (in Russ.). DOI: 10.32364/2587-6821-2021-5-7-462-467.
Введение
Муковисцидоз (МВ) — это частое моногенное заболевание, обусловленное мутациями гена CFTR (МВТР). МВ характеризуется мультисистемной патологией, при которой микрофлора дыхательных путей является главной причиной развития осложнений и летальности. Микрофлора, вызывающая воспалительный процесс в легких при МВ, уникальна и практически не встречается при других заболеваниях [1]. Профиль микробиома также является важным фактором прогрессирования патологического процесса.
За последние 20 лет эпидемиология бактерий, участвующих в острых инфекциях при МВ, становится все более сложной. Pseudomonas aeruginosa, Staphilococcus aureus и Haemophilus influenzae были и остаются достаточно распространенными возбудителями инфекционного воспаления нижних дыхательных путей пациентов с МВ. Вместе с тем новые опасные патогены, такие как Burkholderia cepacia complex (ВCC), Achromobacter xylosoxidans, грибы рода Aspergillus ѕрр., приобретают все большее значение в последние годы [2].
Часть возбудителей — это условно-патогенные микроорганизмы, которые приобрели наибольшую актуальность в последние 10 лет, именно к этой группе относятся
A. xylosoxidans и ВСС. Их появление требует соблюдения мер профилактики не только в медицинских учреждениях, но и в амбулаторных условиях. Заражение ВCC, A. xylosoxidans., P. aeruginosa и метициллин-резистентным золотистым стафилококком (Methicillin Resistant S. aureus, MRSA) происходит преимущественно воздушно-капельным путем, источником при этом являются другие больные МВ. Возможна также передача возбудителя между пациентами через загрязненные при кашле руки. Пациенты, выделяющие бактерии ВСС, Achromobacter spp., P. aeruginosa и MRSA, могут также обсеменять ими больничные помещения и оборудование для респираторной терапии.
Первое упоминание о выделении Achromobacter spp. у пациента с МВ относится к 1985 г. [3]. Представители рода Achromobacter — грамотрицательные неферментирующие микроорганизмы, способные вызывать оппортунистические инфекции (оксидазо- и каталазоположительные) и, что наиболее важно, обладающие природной устойчивостью ко многим антибиотикам.
До 2011 г., когда начал действовать проект ежегодного регистра МВ, в Российской Федерации не контролировались структура и динамика распространения респираторной микрофлоры. Меры профилактики были недостаточными и не предупреждали перекрестного инфицирования больных МВ такими бактериями, как ВСС и Achromobacter spp., о чем свидетельствовали многочисленные вспышки заболевания у пациентов в различных стационарах на территории Российской Федерации. Эпидемиологический контроль за неферментирующей грамотрицательной флорой позволил зафиксировать внутрибольничные вспышки инфекции, вызванные данными микроорганизмами. Важно отметить в контексте диагностирования хронической инфекции дыхательных путей, что у пациентов с МВ очень часто A. xylosoxidans ложно диагностируют как BCC из-за фенотипического сходства при культивировании на 5% кровяном агаре и роста на cелективном для ВСС агаре [4]. Для подтверждения принадлежности бактерии к роду Achromobacter необходимо использовать тест-системы MALDI-TOFF. Методика масс-спектрометрического анализа для проведения MALDI-TOFF прямого белкового профилирования неспорообразующих микроорганизмов имеет решающее значение. Значимость корректной микробиологической диагностики при МВ в регионах Российской Федерации отдельно отмечено и в Национальном консенсусе «Муковисцидоз: определение, диагностические критерии, терапия» [5].
В отличие от терапии синегнойной инфекции, пока не разработано эффективных, с высокой степенью доказательности схем антибактериальной терапии для других неферментирующих грамотрицательных микроорганизмов. Для Российской Федерации, в отличие от других стран, характерна высокая частота данной инфекции, что обусловливает актуальность и необходимость организации идентификации ВСС и A. xylosoxidans и мониторинга их антибиотикорезистентности [6].
Обращает на себя внимание рост высева Achromobacter spp. у пациентов после пересадки легких [7], а также увеличение случаев инфицирования в последние годы у пациентов с бронхоэктатической болезнью и болезнью Картагенера [8, 9]. Антибиотикотерапия не всегда приводит к эрадикации бактерий, в связи с чем формируется хроническая инфекция легких, обусловленная персистенцией мультирезистентных клонов бактерий, и больные МВ, являясь источником таких бактерий, находятся в группе риска по тяжелому течению заболевания, а также представляют опасность для контактных лиц. Таким образом, мониторинг локальной эпидемиологической ситуации и изучение динамики чувствительности современных патогенных микроорганизмов при МВ являются критически важными.
Цель исследования — оценить частоту инфицирования и резистентность выделенного A. xylosoxidans к карбапенемам у взрослых пациентов с МВ за период в 5 лет (2016–2020 гг.).
Материал и методы
Был проведен ретроспективный анализ микробиологических образцов, полученных от 58 пациентов старше 18 лет (32 (55,2%) мужчины и 26 (44,8%) женщин; средний возраст — 27,21 года; диапазон 18–62 года), проживающих в Санкт-Петербурге и Ленинградской области, с установленным диагнозом МВ согласно стандартным критериям Европейского общества муковисцидоза, регулярно посещающих центр МВ в СПб ГБУЗ «ГМПБ № 2».
Образцы мокроты были собраны в период с января 2016 г. по декабрь 2020 г. Диагноз МВ был поставлен на основе стандартных методов (результаты теста на хлориды пота выше 60 ммоль/л с пилокарпином и две соответствующие мутации трансмембранного регулятора гена МВ). Частота микробиологического исследования образцов мокроты у пациентов с МВ составляла 1 раз в 3 мес. Исследовалась свободно отделяемая мокрота как оптимальный биоматериал для микробиологического исследования респираторных инфекций [10]. Сбор и транспортировка образцов биоматериала проводились согласно методическим указаниям [11].
Основным методом диагностики хронической респираторной инфекции являлся культуральный метод с посевом респираторных образцов на неселективные, селективные и хромогенные питательные среды (рекомендуемые питательные среды для основных этиологически значимых микроорганизмов респираторных инфекций при МВ [12]). Грамотрицательные бактерии, выявление которых могло вызывать трудности (A. xylosoxidans, BCC), были идентифицированы методами молекулярной идентификации (времяпролетная масс-спектрометрия MALDI-TOF MS) согласно рекомендациям [13]. Определение чувствительности микроорганизмов, выделенных от пациентов с МВ, к антибактериальным препаратам и интерпретацию результатов проводили в соответствии с Клиническими рекомендациями «Определение чувствительности микроорганизмов к антимикробным препаратам» [14]. Для оценки чувствительности к имипенему и меропенему использовали метод градиентной диффузии в агар и дискодиффузионный метод.
Статистическая обработка данных проводилась с использованием программы Statistica 6.0 for Windows 7.0 от 30.11.2018. Статистическое распределение в группах отличалось от нормального во всех группах сравнения, расчет межгруппового сравнения проводился с помощью критерия Манна – Уитни. Cтатистически значимым считали уровень р<0,05.
Результаты и обсуждение
За период исследования с января 2016 г. по декабрь 2020 г. от 58 взрослых пациентов с МВ в возрасте от 18 до 61 года (медиана возраста — 27 лет (20; 33;)) было получено в общей сложности 685 проб мокроты.
На рисунке 1 приведено графическое изображение динамики респираторной флоры за период наблюдения 5 лет у единой группы пациентов (n=24) в возрасте 19–29 лет. Проводимый в течение 5 лет учет динамики микрофлоры показал закономерную ведущую роль хронической синегнойной инфекции P. aeruginosa, которая была выявлена у 50,0–54,1% пациентов. Синегнойная инфекция считается хронической, если P. aeruginosa идентифицировалась более чем в 50% образцов мокроты в течение 1 года. Высев считается интермиттирующим, если в течение предшествующего года возбудитель обнаруживался менее чем в 50% образцов мокроты. При анализе интермиттирующего высева синегнойной инфекции наблюдалось постепенное снижение выявляемости с 16,6% до 8,3%, что является характерной динамикой для взрослых пациентов с МВ. Как показано на рисунке 1, с 2018 г. отмечен тревожный экспоненциальный рост A. xylosoxidans более чем в 2 раза — от 4 (16,6%) до 9 (37,5%) пациентов в данной выборке, а также сохранение аналогичной высокой доли возбудителя в общей структуре в последующем 2019 г. Не выявлено значимой разницы (р>0,05) по возрасту пациентов в группах с хронической синегнойной инфекцией и Achromobacter spp., медиана возраста составила 26 и 28 лет соответственно.
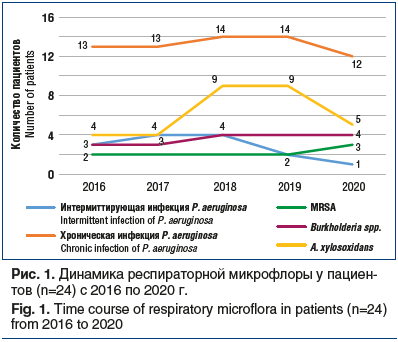
В отношении Burkhalderia spp. наблюдался меньший рост встречаемости возбудителя, максимально составивший до 16,6% в общей доле, в то время как показатель MRSA был одинаков на протяжении всего времени наблюдения, возбудитель стабильно высевался у 2 пациентов с частотой 8,3% за все 5 лет наблюдения.
Следует отметить симметричное снижение количества пациентов к концу периода наблюдения в группах больных, инфицированных синегнойной инфекцией и Achromobacter spp., что мы объясняем смертью пациентов именно в этих двух микробиологических группах: 3 больных из группы Achromobacter spp. умерли в 2020 г., так же как и 1 пациент из группы хронической синегнойной инфекции. Все погибли от прогрессирования основного заболевания. В контексте обсуждения смертельных исходов в период пандемии COVID-19 в 2020 г. необходимо уточнить, что клиническая картина у 4 умерших пациентов была характерна для тяжелого обострения МВ, вызванного тяжелой бактериальной инфекцией, и не соответствовала клинико-рентгенологическим признакам коронавирусной инфекции COVID-19. Также все 4 пациента проходили неоднократное лабораторное исследование назофарингеальных мазков методом полимеразной цепной реакции на SARS-CoV-2 в период обострения, приведшего к летальному исходу, и результаты тестов были отрицательными во всех случаях. Таким образом, самая высокая летальность наблюдалась в группе больных с Achromobacter spp. — 12,5% к пятому году наблюдения, в группе хронической синегнойной инфекции она была меньше, чем в первой, и составила 4,1% к пятому году наблюдения.
На рисунке 2 представлена видовая структура респираторной микрофлоры всех 58 взрослых пациентов с МВ, наблюдавшихся в центре СПб ГБУЗ «ГМПБ № 2» за период 2016–2020 гг., с учетом ежегодного роста количества пациентов. Часть из них (18 (70,8%) человек от всех новых пациентов за период 2016–2020 гг.) перешли из детской сети, часть — поступили на учет в центр при первичном выявлении заболевания во взрослом возрасте (в 2018 г.1 пациент в возрасте 35 лет, в 2019 г. 3 пациента в возрасте 21, 30 и 41 год соответственно) или по причине переезда пациентов с МВ из других регионов РФ с уже установленным диагнозом в возрасте младше 18 лет, наблюдавшихся до этого в других центрах МВ (по 1 пациенту в 2016, 2017 и 2019 гг. соответственно).
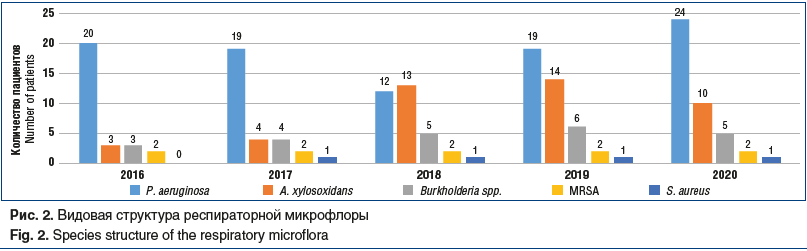
Полученные данные, представленные на рисунке 2, согласуются по структуре распределения флоры и ее динамики с данными рисунка 1 и не противоречат общемировой тенденции микробиологического спектра взрослых пациентов с МВ, у которых доминирует хроническая синегнойная инфекция, далее A. xylosoxidans и BCC. Интересно отметить единственного пациента 20 лет (генотип F508del/394delTT), у которого на протяжении периода наблюдения микрофлора была представлена изолированно S. aureus, что коррелировало со стабильным течением среднетяжелой формы МВ, редкими обострениями (менее 1 раза в год) и нормальным функциональным статусом. С 2016 по 2020 г. (рис. 2) частота выделения P. aeruginosa остается примерно одинаковой, колеблется от 63,3% до 46,5%, сохраняя численный перевес во всех периодах наблюдения, а распространенность A. xylosoxidans — в пределах от 13,7% до 39,3%.
Обращает на себя внимание смена соотношения высеваемых микроорганизмов в сторону увеличения доли A. xylosoxidans с сохранением видового состава при анализе как динамики единой выборки на протяжении 5 лет, так и общего пула наблюдающихся пациентов с МВ.
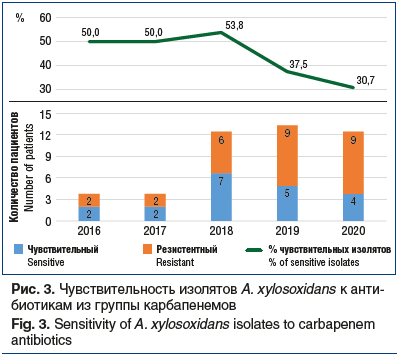
Результаты оценки динамики резистентности A. xylosoxidans к карбапенемам (рис. 3) являются неутешительными. При сравнительном анализе активности карбапенемов (имипенем, меропенем) в отношении A. xylosoxidans в период 2016–2017 гг. выявлены следующие закономерности. Карбапенемы были активны в отношении 50% штаммов A. xylosoxidans. В 2018 г. карбапенемы также демонстрировали достаточно высокую чувствительность к исследуемому микроорганизму, но в 2019–2020 гг. активность снизилась до 37,5% и 30,7% соответственно, что значительно ниже, чем в предыдущие годы.
Доля взрослых пациентов с МВ в Санкт-Петербурге в 2019 г., согласно Регистру больных муковисцидозом РФ [15], составила 27,6%, а общая доля всех таких пациентов в Санкт-Петербурге в общероссийском регистре составляет 5,1%, что является вторым по численности значением после г. Москвы.
При оценке динамики показателей национального регистра по муковисцидозу 2011–2019 гг. c 2014 г. учитывается частота инфицирования больных МВ Achromobacter spp. Отмечается тенденция к росту ее распространенности с 3,2% в 2014 г. до 4,6% к 2017 г. и 6,6% в 2019 г. Распространенность других патогенов остается приблизительно одинаковой [16]. Согласно данным регистра с 2011 г. по 2016 г. частота выделения S. aureus, P. aeruginosa, ВСС у больных МВ в динамике была практически на одинаковом уровне [15].
Следует подчеркнуть, что у пациентов с МВ в последние годы во всем мире увеличивается распространенность A. xylosoxidans [17]. Согласно результатам нашего исследования, несмотря на максимальную летальность именно в группе A. xylosoxidans, убедительно не доказана зависимость между данной хронической инфекцией и летальными исходами в изучаемой выборке.
За последнее десятилетие в мире возросла выживаемость пациентов с МВ (средний возраст — более 30 лет), и, соответственно, появились новые возбудители инфекционного процесса в респираторной микрофлоре у больных МВ. Доля больных МВ, инфицированных A. xylosoxidans, по стране на 2019 г. составила 6,6% [15], что занимает третье место по численности после S. aureus и P. aeruginosa и доказывает значение этого возбудителя с учетом его патогенности для больных МВ. На долю A. xylosoxidans приходилось 52% инфекций среди инфекций, вызванных Achromobacter spp. [18], в то время как, согласно нашим данным, все выявленные изоляты соответствовали виду A. xylosoxidans.
Как подчеркивается в современных исследованиях [19, 20], интенсивное применение антибиотиков может быть одним из факторов, повышающих вероятность оппортунистических инфекций резистентными микроорганизмами.
Мы обнаружили в нашей когорте исследуемых высокую распространенность инфекции A. xylosoxidans (15,5% из всех 58 пациентов), что выше, чем в европейских исследованиях (8,8% [21]. Причина высокой распространенности A. xylosoxidans в нашей популяции, вероятно, связана с более высоким средним возрастом пациентов нашей выборки. Около 12% больных (7/58) умерли в исследуемый период, 4 пациента были хронически инфицированы A. xylosoxidans, 3 пациента — P. aeruginosa. Минимальная доля пациентов с чувствительными изолятами A. xylosoxidans к карбапенемам составила 30,7%.
Таким образом, появление и распространение данного патогена можно связать с совершенствованием методов идентификации микроорганизмов в мокроте пациентов с МВ, кроме того, существенное влияние оказало как увеличение продолжительности жизни пациентов, так и широкое применение ингаляционной антибактериальной терапии у них. Численность пациентов, инфицированных A. xylosoxidans, в нашей выборке выше, чем в целом по России. При сопоставлении с европейскими данными наши показатели также демонстрируют более высокое значение частоты встречаемости A. xylosoxidans [18].
В заключение можно резюмировать, что за 15-летний период мирового наблюдения (с 2000 г. до 2015 г.) видовой состав микрофлоры дыхательного тракта у больных МВ не изменился, однако значительно поменялось соотношение высеваемых микроорганизмов. Установленная нами изменчивость чувствительности к карбапенемам (имипенем, меропенем) является клинически и эпидемиологически значимой и указывает на необходимость мониторинга антибиотикорезистентности в динамике для эффективного лечения пациентов с МВ в условиях смены ведущей микрофлоры.
Заключение
Частота инфицирования взрослых пациентов с МВ A. xylosoxidans в динамике за 2016–2020 гг. при мониторировании единой выборки пациентов (n=24) составила от 16,6% в 2016–2017 гг. с нарастанием до 37,5% в 2018–2019 гг. и дальнейшим снижением до 20,8%, связанным с летальным исходом заболевания у 3 из 9 инфицированных пациентов. Нами не было получено статистически доказанной зависимости летального исхода от инфицирования A. xylosoxidans.
При анализе структуры общего пула пациентов за период наблюдения в 5 лет в центре СПб ГБУЗ «ГМПБ № 2», несмотря на разноплановую динамику показателей и численность выборки, сохранялась общегрупповая пропорция видов микробиома с доминированием в первую очередь синегнойной инфекции и Achromobacter соответственно.
При сравнительном анализе активности карбапенемов в отношении Achromobacter spp., а именно A. xylosoxidans, были выявлены следующие закономерности: в 2016–2018 гг. чувствительны к карбапенемам были 50% изолятов A. xylosoxidans, в 2018 г. — 53,8% изолятов, в 2019 и 2020 гг. — 37,5% и 30,7% соответственно.
В 2018 г. карбапенемы демонстрировали достаточно высокую чувствительность к исследуемому микроорганизму. В 2019–2020 гг. чувствительность снизилась до 37,5% и 30,7% соответственно, отмечен более низкий показатель, чем в предыдущие годы, активность снизилась почти вдвое (на 43%) за 5 лет.
Учитывая тенденцию к росту антибиотикорезистентности респираторной микрофлоры при МВ, отсутствие новых классов антимикробных препаратов, критично важной остается необходимость эффективной ежедневной муколитической терапии. Из-за дефектов эпителия при переносе ионов воды происходят нарушения клиренса и адгезии слизи к поверхности дыхательных путей. Увеличение секреции и вязкости мокроты приводит к формированию порочного круга поражения легких при МВ: обструкция, воспаление и инфекция, а также раннее поражение мелких дыхательных путей с последующим развитием бронхоэктазов. Аэрозольный раствор дорназа альфа в сочетании с кинезитерапией обладает потенциальными преимуществами за счет улучшения мукоцилиарного клиренса, уменьшения обструкции, снижения частоты обострения хронического инфекционного процесса.
Структура и динамика респираторной микрофлоры взрослых пациентов с МВ, ее чувствительность к антибактериальным препаратам претерпевают изменения ввиду увеличения продолжительности жизни больных МВ и требуют дальнейшего мониторинга и изучения.
Сведения об авторах:
Махмутова Виктория Ринатовна — врач-пульмонолог пульмонологического отделения № 2 СПб ГБУЗ «ГМПБ № 2»; 194354, г. Санкт-Петербург, Учебный пер., д. 5; ORCID iD 0000-0002-1105-1204.
Гембицкая Татьяна Евгеньевна — д.м.н., профессор, руководитель отдела терапевтической пульмонологии НИИ пульмонологии ФГБОУ ВО ПСПбГМУ им. И.П. Павлова Минздрава России; 197022, Россия, г. Санкт-Петербург, ул. Льва Толстого, д. 6–8; ORCID iD 0000-0002-2293-3739.
Черменский Алексей Георгиевич — к.м.н., старший научный сотрудник НИИ пульмонологии ФГБОУ ВО ПСПбГМУ им. И.П. Павлова Минздрава России; 197022, Россия, г. Санкт-Петербург, ул. Льва Толстого, д. 6–8; ORCID iD 0000-0003-1487-4182.
Титова Ольга Николаевна — д.м.н., профессор, директор НИИ пульмонологии ФГБОУ ВО ПСПбГМУ им. И.П. Павлова Минздрава России; 197022, Россия, г. Санкт-Петербург, ул. Льва Толстого, д. 6–8; ORCID iD 0000-0003-4678-3904.
Кузубова Наталия Анатольевна — д.м.н., заместитель директора НИИ пульмонологии ФГБОУ ВО ПСПбГМУ им. И.П. Павлова Минздрава России; 197022, Россия, г. Санкт-Петербург, ул. Льва Толстого, д. 6–8; ORCID iD 0000-0002-1166-9717.
Контактная информация: Махмутова Виктория Ринатовна, e-mail: eladaspb@yandex.ru.
Прозрачность финансовой деятельности: никто из авторов не имеет финансовой заинтересованности в представленных материалах и методах.
Конфликт интересов отсутствует.
Статья поступила 05.07.2021.
Поступила после рецензирования 28.07.2021.
Принята в печать 20.08.2021.
About the authors:
Victoria R. Makhmutova — pulmonologist of the Department of Pulmonology No. 2, Multidisciplinary Сity Hospital No. 2; 5, Ucheblyi Lane, St. Petersburg, 194354; Russian Federation; ORCID iD 0000-0002-1105-1204.
Tatiana Y. Gembitskaya — Dr. Sc. (Med.), Professor, Head of the Department of Therapeutic Pulmonology of the Research Institute of Pulmonology, I.P. Pavlov First St. Petersburg State Medical University; 6–8, Lev Tolstoy str., St. Petersburg, 197022, Russian Federation; ORCID iD 0000-0002-2293-3739.
Alexey G. Chermensky — C. Sc. (Med.), Senior Researcher at the Institute of Pulmonology, I.P. Pavlov First St. Petersburg State Medical University; 6–8, Lev Tolstoy str., St. Petersburg, 197022, Russian Federation; ORCID iD 0000-0003-1487-4182.
Olga N. Titova — Dr. Sc. (Med.), Professor, Director of the Research Institute of Pulmonology, I.P. Pavlov First Saint Petersburg State Medical University; 6–8, Lev Tolstoy str., St. Petersburg, 197022, Russian Federation; ORCID iD 0000-0003-4678-3904.
Natalia A. Kuzubova — Dr. Sc. (Med.), Deputy Director of the Research Institute of Pulmonology, I.P. Pavlov First Saint Petersburg State Medical University; 6–8, Lev Tolstoy str., St. Petersburg, 197022, Russian Federation; ORCID iD 0000-0002-1166-9717.
Contact information: Victoria R. Makhmutova, e-mail: eladaspb@yandex.ru
Financial Disclosure: no authors have a financial or property interest in any material or method mentioned.
There is no conflict of interests.
Received 05.07.2021.
Revised 28.07.2021.
Accepted 20.08.2021.
2. Lambiase A., Raia V., Stefani S. et al. Burkholderia cepacia complex infection in a cohort of Italian patients with cystic fibrosis. J Microbiol. 2007;45(3):275–279.
3. Klinger J.D., Thomassen M.J. Occurrence and antimicrobial susceptibility of gram-negative nonfermentative bacilli in cystic fibrosis patients. Diagn Microbiol Infect Dis. 1985;3(2):149–158.
4. Чернуха М.Ю., Шагинян И.А., Жуховицкий В.Г. и др. Применение системы MALDI Biotyper и алгоритма микробиологической диагностики для идентификации неферментирующих микроорганизмов, выделенных из дыхательных путей у больных муковисцидозом. Клиническая микробиология и антимикробная химиотерапия. 2017;19(4):327–334.
5. Национальный консенсус (2-е изд-е) «Муковисцидоз: определение, диагностические критерии, терапия». Под ред. Е.И. Кондратьевой, Н.Ю. Каширской, Н.И. Капранова. М.: ООО «Компания БОРГЕС»; 2018.
6. Красовский С.А., Никонова В.С., Каширская Н.Ю. и др. Клинико-генетическая, микробиологическая и функциональная характеристика больных муковисцидозом, проживающих в Москве и Московской области. Вопросы современной педиатрии. 2013;12(1):24–30.
7. Lobo L.J., Tulu Z., Aris R.M., Noone P.G. Pan-Resistant Achromobacter xylosoxidans and Stenotrophomonas maltophilia Infection in Cystic Fibrosis Does Not Reduce Survival After Lung Transplantation. Transplantation. 2015;99(10):2196–2202. DOI: 10.1097/TP.0000000000000709.
8. Trancassini M., Iebba V., Citerà N. et al. Outbreak of Achromobacter xylosoxidans in an Italian Cystic fibrosis center: genome variability, biofilm production, antibiotic resistance, and motility in isolated strains. Front Microbiol. 2014;5:138. DOI: 10.3389/fmicb.2014.00138.
9. Green H., Jones A.M. The microbiome and emerging pathogens in cystic fibrosis and non-cystic fibrosis bronchiectasis. Semin Respir Crit Care Med. 2015;36(2):225–235. DOI: 10.1055/s-0035-1546752.
10. Kerem E., Conway S., Elborn S. et al. Standards of care for patients with cystic fibrosis: a European consensus. J Cyst Fibros. 2005;4(1):7–26. DOI: 10.1016/j.jcf.2004.12.00.
11. МУ 4.2.2039–05 «Техника сбора и транспортирования биоматериалов в микробиологические лаборатории». (Электронный ресурс.) URL: https://www.rospotrebnadzor.ru/documents/details.php?ELEMENT_ID=4750 (дата обращения: 12.07.2021).
12. СП 1.2.036–95 «Порядок учета, хранения, передачи и транспортировки микроорганизмов I–IV групп патогенности». (Электронный ресурс.) URL: http://docs.cntd.ru/document/901799960 (дата обращения: 12.05.2020).
13. Чернуха М.Ю., Аветисян Л.Р., Шагинян И.А. и др. Алгоритм микробиологической диагностики хронической инфекции легких у больных муковисцидозом. Клиническая микробиология и антимикробная химиотерапия. 2014;16(4):276–290.
14. Клинические рекомендации. Определение чувствительности микроорганизмов к антимикробным препаратам (2018 г.). (Электронный ресурс.) URL: http://www.antibiotic.ru/minzdrav/clinical-recommendations (дата обращения: 12.07.2021).
15. Регистр больных муковисцидозом в Российской Федерации. 2019 г. Под ред. Н.Ю. Каширской, Е.И. Кондратьевой, С.А. Красовскогои др. М.: ИД «Медпрактика-М»; 2021.
16. Красовский С.А., Амелина Е.Л., Каширская Н.Ю. и др. Динамика показателей Национального регистра больных муковисцидозом за 2011–2017 гг. Сибирское медицинское обозрение. 2019;2(116):14–18. DOI: 10.20333/2500136-2019-2-14-18.
17. Raso T., Bianco O., Grosso B. et al. Achromobacter xylosoxidans respiratory tract infections in cystic fibrosis patients. APMIS. 2008;116(9):837–841. DOI: 10.1111/j.1600-0463.2008.00995.x.
18. Gabrielaite M., Bartell J.A., Nørskov-Lauritsen N. et al. Transmission and Antibiotic Resistance of Achromobacter in Cystic Fibrosis. J Clin Microbiol. 2021;59(4):02911–20. DOI: 10.1128/JCM.02911-20.
19. Tan K., Conway S.P., Brownlee K.G. et al. Alcaligenes infection in cystic fibrosis. Pediatr Pulmonol. 2002;34(2):101–104. DOI: 10.1002/ppul.10143.
20. Corriveau S., Sykes J., Stephenson A.L. Cystic fibrosis survival: the changing epidemiology. Curr Opin Pulm Med. 2018;24(6):574–578. DOI: 10.1097/MCP.0000000000000520.
21. Magni A., Trancassini M., Varesi P. et al. Achromobacter xylosoxidans genomic characterization and correlation of randomly amplified polymorphic DNA profiles with relevant clinical features of cystic fibrosis patients. J Clin Microbiol. 2010;48(4):1035–1039. DOI: 10.1128/JCM.02060-09.

Контент доступен под лицензией Creative Commons «Attribution» («Атрибуция») 4.0 Всемирная.
