Молекулярно-генетические маркеры и метаболические расстройства при неалкогольной жировой болезни печени
DOI: 10.32364/2587-6821-2022-6-5-206-212
Цель исследования: оценить вероятность неблагоприятных исходов у пациентов с неалкогольной жировой болезнью печени (НАЖБП) с учетом клинических, биохимических и молекулярно-генетических параметров.
Материал и методы: обследовано 440 человек, из них 115 пациентов с НАЖБП (84 мужчины и 31 женщина) в возрасте от 23 до 69 лет (средний возраст 49,3±1,1 года) и 325 лиц из общей популяции (153 женщины и 172 мужчины) в возрасте от 25 до 67 лет (средний возраст 47,9±0,6 года), составивших группу контроля. Всем обследованным проведено молекулярно-генетическое тестирование по гену TCF7L2, определяли генотипы ТС, СС и ТТ. Оценивали частоту мутаций аллелей Glu342Lys (PIZ) и Glu264Val (PIS) гена α1-антитрипсина (SERPINA1), а также аллелей 282Y и 63D гена гемохроматоза (HFE). Всем больным НАЖБП определяли стандартные показатели функции печени (аланинаминотрансферазу, аспартатаминотрансферазу, билирубин), липидного обмена (общий холестерин, триглицериды, холестерин липопротеинов высокого и низкого спектра), экскреторные показатели порфиринового обмена (предшественники порфиринов: δ-аминолевулиновая кислота, порфобилиноген и фракции: уропорфирин и копропорфирин), а также показатели цитокинового спектра (интерлейкины-1β, -6, -8, -10, -1Ra, фактор некроза опухоли α).
Результаты исследования: генотипы гена TCF7L2, мутация аллелей 282Y и 63D гена HFE регистрировались с одинаковой частотой в группе пациентов с НАЖБП и в популяционной группе. Напротив, полиморфизм аллелей Glu342Lys (PIZ) и Glu264Val (PIS) гена SERPINA1 достоверно чаще обнаруживался у пациентов с НАЖБП. Выявлено, что вероятность обнаружения носителя генотипа Glu342Lys (PIZ) в группе НАЖБП выше в 3,9 раза (NZ + ZZ против NN: отношение шансов (ОШ) 3,90, 95% доверительный интервал (ДИ) 1,5–10,5, р=0,007), а носителя генотипа Glu264Vol (PIS) выше в 6,6 раза (NS против NN: ОШ 6,6, 95% ДИ 2,4–18,3, р<0,001) по сравнению с популяционной группой. Нарушения порфиринового обмена и цитокинового спектра обнаружены у большинства больных (в 71,3% и 82,6% случаев соответственно). Неблагоприятные исходы НАЖБП зарегистрированы у 30 (26,1%) пациентов.
Заключение: проведение молекулярно-генетических и специальных биохимических исследований позволяет оценить прогноз НАЖБП, а оценка комплекса обменных нарушений дает возможность определить вероятность неблагоприятного прогноза заболевания.
Ключевые слова: неалкогольная жировая болезнь печени, молекулярно-генетическое исследование, ген TCF7L2, ген α1-антитрипсина SERPINA1, ген гемохроматоза HFE, обмен липидов, обмен порфиринов, цитокиновый спектр, неблагоприятный исход.
Для цитирования: Кривошеев А.Б., Максимов В.Н., Бойко К.Ю., Левыкина Е.Е., Михайлова Е.С., Вараксин Н.А., Кондратова М.А., Кривошеева И.А., Аутеншлюс А.И. Молекулярно-генетические маркеры и метаболические расстройства при неалкогольной жировой болезни печени. РМЖ. Медицинское обозрение. 2022;6(5):206-212. DOI: 10.32364/2587-6821-2022-6-5-206-212.
A.B. Krivosheev1, V.N. Maksimov1,2, K.Yu. Boyko3, E.E. Levykina3, E.S. Mikhaylova1,4, N.A. Varaksin5, M.A. Kondratova1, I.A. Krivosheeva1,3, A.I. Autenshlyus1,4
1Novosibirsk State Medical University, Novosibirsk, Russian Federation
2Research Institute for Therapy and Preventive Medicine — Branch of the Federal Research Center Institute of Cytology and Genetics of the Siberian Branch of the RAS, Novosibirsk, Russian Federation
3City Clinical Hospital No. 1, Novosibirsk, Russian Federation
4Federal Research Center for Fundamental and Translational Medicine, Novosibirsk, Russian Federation
5JSC "Vektor-Best", Novosibirsk, Russian Federation
Aim: to assess the probability of unfavorable outcomes of non-alcoholic fatty liver disease (NAFLD) based on clinical, biochemical, and molecular genetic parameters.
Patients and Methods: 440 individuals were examined. Among them, 115 patients (84 men and 31 women) aged 23–69 (mean 49.3±1.1 years) were diagnosed with NAFLD and 325 healthy volunteers (172 men and 153 women) aged 25–67 (mean age 47.9±0.6 years) were controls. Molecular genetic testing for TCF7L2 (ТС, СС, and ТТ genotypes) was performed in all participants. The rates of Glu342Lys (PIZ) and Glu264Val (PIS) mutations of α1-antitrypsin gene (SERPINA1) and 282Y and 63D alleles of hemochromatosis (HFE) gene were evaluated. Standard liver function tests (ASAT, ALAT, bilirubin), lipid metabolism (total cholesterol, triglycerides, HDL, LDL), excretory porphyrin metabolism (porphyrin precursors [δ-aminolaevulinic acid and porphobilinogen] and fractions [uroporphyrin and coproporphyrin]), and cytokine profile (interleukins 1β, 6, 8, 10, and 1Ra, tumor necrosis factor/TNF α) were assessed.
Results: the rates of TCF7L2 genotype, 282Y and 63D HFE gene alleles were similar in NAFLD patients and healthy controls. Meanwhile, Glu342Lys (PIZ) and Glu264Val (PIS) SERPINA1 gene polymorphisms were significantly more common in NAFLD patients vs. general population. The odds ratio (OR) has demonstrated that Glu342Lys (PIZ) genotype occurrence is 3.9 times greater in the NAFLD group than in healthy controls (NZ + ZZ vs. NN: OR=3.90, 95% CI 1.5–10.5, p=0.007), while Glu264Vol (PIS) genotype occurrence is 6.6 times greater in the NAFLD group than in healthy controls (NS vs. NN: OR=6.6, 95 CI 2.4–18.3, p<0.001). Abnormalities of porphyrin metabolism and cytokine profile were detected in most participants (71.3% and 82.6%, respectively). Unfavorable NAFLD outcomes were reported in 30 patients (26.1%).
Conclusions: molecular genetic testing and specific blood biochemistry allows for predicting NAFLD outcome. Describing metabolic disorders allows for assessing the risk of unfavorable outcome.
Keywords: non-alcoholic fatty liver disease, molecular genetic testing, TCF7L2 gene, α1-antitrypsin gene (SERPINA1), hemochromatosis gene (HFE), lipid metabolism, porphyrin metabolism, cytokine profile, unfavorable outcome.
For citation: Krivosheev A.B., Maksimov V.N., Boyko K.Yu. et al. Molecular genetic markers and metabolic disorders in non-alcoholic fatty liver disease. Russian Medical Inquiry. 2022;6(5):206–212 (in Russ.). DOI: 10.32364/2587-6821-2022-6-5-206-212.
Введение
Частота регистрации неалкогольной жировой болезни печени (НАЖБП) в последнее десятилетие в Российской Федерации заметно возросла. По результатам отечественных многоцентровых наблюдательных эпидемиологических исследований DIREG_L_0193 [1] и DIREG 2 [2], проведенных в 2007 г. и 2014 г. соответственно, выявление НАЖБП возросло с 26,1% до 33,3%. Данная тенденция может быть обусловлена не только улучшением диагностики заболевания. Длительное время ведущая роль в патогенезе НАЖБП отводилась универсальному патофизиологическому синдрому инсулинорезистентности (ИР) и гиперинсулинемии, которые могли формироваться уже на самых начальных стадиях НАЖБП. Это положение сохраняется и на данный момент [3]. Однако в современной медицине возрастает роль применения молекулярно-генетических и специальных методов исследования, что позволяет с большей точностью диагностировать и прогнозировать течение заболеваний внутренних органов, в том числе хронических заболеваний печени и НАЖБП, прогнозировать риск возникновения осложнений и неблагоприятного исхода [4–6]. В этом плане активно изучается роль различных генов-кандидатов, полиморфизм которых может играть существенную роль в формировании и прогрессировании НАЖБП, в частности, обсуждается связь с носительством G-аллели полиморфного гена rs666089 ADIPOR1, а также полиморфизм гена PNPLA3/148M [5, 7]. Именно генно-молекулярной проблеме и посвящена наша статья.
Цель нашего исследования: оценить вероятность неблагоприятных исходов у больных НАЖБП с учетом клинических, биохимических и молекулярно-генетических параметров.
Материал и методы
Обследовано 115 больных (84 мужчины и 31 женщина) в возрасте от 23 до 69 лет (средний возраст 49,3±1,1 года) с верифицированной НАЖБП. Диагноз НАЖБП был подтвержден в ходе комплексного обследования согласно клиническим рекомендациям по диагностике и лечению НАЖБП Российского общества по изучению печени и Российской гастроэнтерологической ассоциации [8]. Для подтверждения стеатоза печени у пациентов с НАЖБП рассчитывали индекс HIS (Hepatic steatosis index) по формуле: HIS = 8 × (аланинаминотрансфераза (АлАТ) / аспарта-таминотрансфераза (АсАТ)) + индекс массы тела (ИМТ) + 2 (если женщины) + 2 (если имеется сахарный диабет (СД)).
Пороговое значение индекса HIS более 36,0 свидетельствует в пользу стеатоза печени у пациентов с чувствительностью 93,1% и специфичностью 92,4% [9]. Коэффициент HIS превышал контрольные значения в основной группе, составляя 41,4±1,3, что подтверждало наличие стеатоза печени. Исключены гепатотропная вирусная инфекция и хроническая алкогольная зависимость [10].
Группу сравнения (популяционную) составили 325 чело-век (153 женщины и 172 мужчины) в возрасте от 25 до 67 лет (средний возраст 47,9±0,6 года). Группа сформирована на основе случайной выборки постоянных жителей г. Новосибирска (подобрана по возрасту в соотношении 1:3 — 1 случай на 3 контроля), которые были обследованы в рамках программ MONIСA [11] и HAPIEE [12] — международных эпидемиологических программ ВОЗ по изучению заболеваемости и смертности от сердечно-сосудистых заболеваний и нарушений липидного обмена в разных регионах и в разных популяциях.
Всем участникам исследования было проведено комплексное молекулярно-генетическое обследование в лаборатории молекулярно-генетических исследований терапевтических заболеваний НИИТПМ — филиала ИЦиГ СО РАН. В ходе обследования было проведено генотипирование на наличие и/или отсутствие мутаций Glu342Lys (PIZ) и Glu264Val (PIS) гена α1-антитрипсина (SERPINA1), мутаций аллелей C282Y и H63D гена гемохроматоза (HFE), гена TCF7L2.
Всем пациентам основной группы проводили комплексное обследование: оценивали стандартные показатели функции печени и липидного обмена, определяли показатели цитокинового спектра: интерлейкины (ИЛ): ИЛ-1β, -6, -8, -10, -1Ra, фактор некроза опухоли α (ФНО-α). Их активность отмечают при вирусных гепатитах, циррозе печени, аутоиммунном гепатите, алкогольной болезни печени, гепатоцеллюлярной карциноме и других заболеваниях органов пищеварения [13–15]. Все вышеперечисленные показатели определяли стандартными иммуноферментными наборами реагентов («Вектор», Россия). Исследования проводили в лаборатории цитокинов АО «Вектор-Бест».
Методом хроматографии-спектрофотометрии с помощью тест-набора Biosystems (Испания) определяли предшественники порфиринов: δ-аминолевулиновую кислоту, порфобилиноген; фракции порфиринов: уропорфирин и копропорфирин. Исследование проводилось на базе лабораторного отделения ГБУЗ НСО «ГКБ № 1» г. Новосибирска.
Все обследованные пациенты наблюдались в течение 5 лет, у них регистрировали возникновение неблагоприятных явлений, к которым относили: летальный исход, острую сосудистую патологию (инфаркт миокарда, транзиторную ишемическую атаку, инсульт), формирование цирроза печени.
Результаты клинических и лабораторных исследований обрабатывали методом вариационной статистики. Сравнение уровня непрерывных показателей проводили после проверки нормальности их распределения по тесту Колмогорова — Смирнова. Если показатель отвечал критериям нормального распределения, то использовали однофакторный дисперсионный анализ. Если показатель не соответствовал критериям нормального распределения, то применяли тест Манна — Уитни для двух независимых выборок. Различия между средними величинами считали достоверными при р<0,05. Различия частотных характеристик качественных переменных оценивали с помощью критерия соответствия (метод c2) или коэффициента Пирсона. При установлении достоверности связей пользовались таблицей c2, считая результаты достоверными, если р<0,05 при соответствующих степенях свободы (n1). Ассоциация двух качественных показателей оценивалась при помощи четырехпольных таблиц сопряженности с подсчетом отношения шансов (ОШ) и доверительных интервалов (95% ДИ). Приводимые в работе ДИ строились для доверительной вероятности р=95%.
Результаты и обсуждение
В группе пациентов с НАЖБП мутантные аллели 342Lys (PIZ) и 264Val (PIS) гена SERPINA1 зарегистрированы у 22 (19,1%) человек, при этом несколько чаще регистрировалась мутация по аллели 264Val (PIS) (табл. 1). В группе сравнения (популяционной) мутантные аллели 342Lys (PIZ) и 264Vol (PIS) гена SERPINA1 были обнаружены только у 14 (4,3%) человек. Сравнительный анализ этих данных позволяет отметить существенное повышение частоты носительства мутантных аллелей 342Lys (PIZ) и 264Val (PIS) в группе больных НАЖБП. Вероятность обнаружения в группе НАЖБП носителя генотипа Glu342Lys (PIZ) выше в 3,9 раза (NZ + ZZ против NN: ОШ 3,90, 95% ДИ 1,5–10,5, р=0,007), генотипа Glu264Vol (PIS) — в 6,6 раза (NS против NN: ОШ 6,6, 95% ДИ 2,4–18,3, р<0,001), чем в популяционной группе.
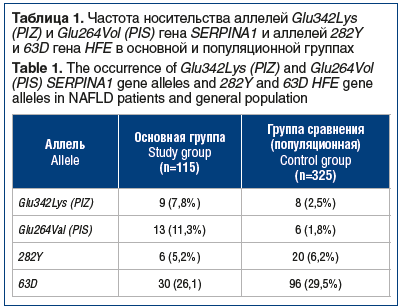
Иная картина наблюдалась при оценке частот мутантных аллелей 282Y и 63D гена HFE. Они были выявлены у 36 (31,3%) пациентов с НАЖБП. Значительно чаще обнаруживалась мутация по аллели 63D, выявленная у 30 (26,1%) больных. Мутация по аллели 282Y зарегистрирована только у 6 (5,2%) пациентов. В группе сравнения мутантные аллели были обнаружены у 115 (35,4%) человек. Заметно чаще (в 4,5 раза), как и в основной группе, регистрировалась мутация по аллели 63D. Достоверных различий по частоте регистрации мутаций по аллелям 282Y и 63D гена HFE между группами не обнаружено (χ2=0,63, р>0,5 при n´=3).
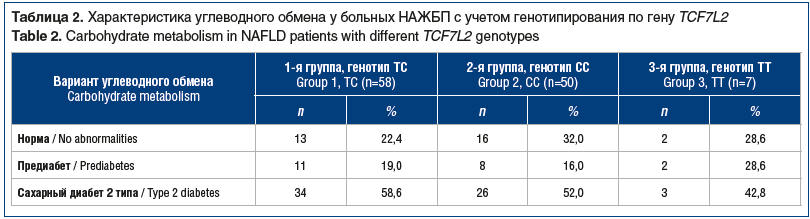
Сравнительная оценка состояния углеводного обмена была проведена у 115 пациентов с НАЖБП согласно клиническим рекомендациям «Алгоритмы специализированной медицинской помощи больным сахарным диабетом» [16] (табл. 2). По результатам молекулярно-генетического исследования по гену TCF7L2 и с учетом выявленного генотипа больные были разделены на 3 группы: 1-я — с генотипом ТС (58; 50,4%), 2-я — с генотипом СС (50; 43,5%), 3-я — с генотипом ТТ (7; 6,1%). Ген TCF7L2 считается наиболее значимым по участию в формировании нарушения функции β-клеток поджелудочной железы, возникновении расстройств углеводного обмена, манифестации СД [13, 17]. Патологические отклонения в углеводном обмене в группе пациентов с НАЖБП зарегистрированы у 84 (73,0%) человек, предиабет выявлен у 21 пациента. При этом несколько чаще он наблюдался на фоне генотипа ТС. Наиболее значимую группу составили пациенты с манифестной формой СД 2 типа с генотипами ТС и СС: 34 (58,6%) и 26 (52,0%) человек соответственно. В ходе обследования СД был впервые выявлен у 12 (10,4%) пациентов: у 7 с генотипом ТС и у 5 с генотипом СС.
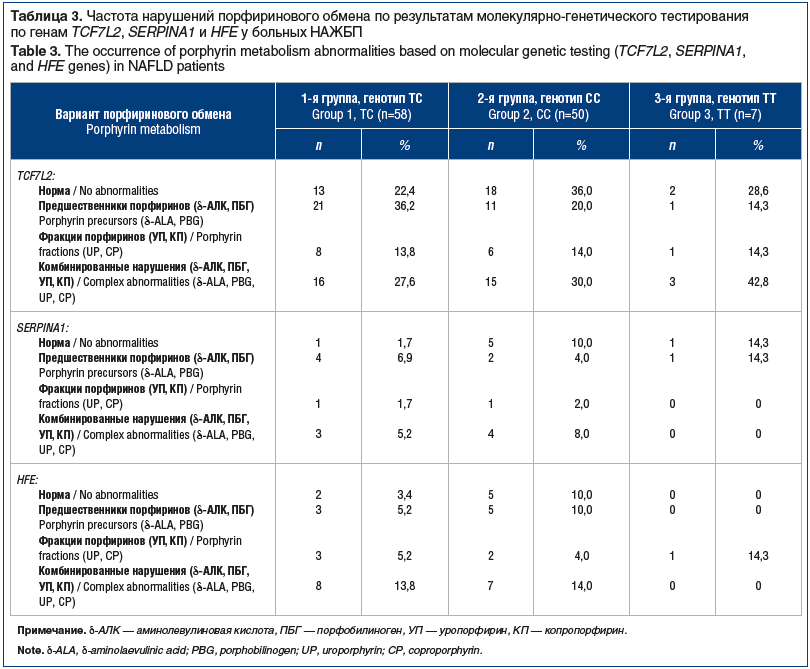
Нарушения порфиринового обмена выявлены у большинства больных (82; 71,3%) и заметно чаще наблюдались у пациентов с генотипом ТС гена TCF7L2 (45; 39,1%), но достоверных различий с генотипами СС и ТТ не обнаружено (χ2=0,57, р>0,5 при n´=4). При наличии мутаций по аллелям Glu324Lys (PIZ) и Glu246Vol (PIS) гена SERPINA1 и аллелям 282Y и 63D гена HFE дисметаболизм порфиринов регистрировался практически с одинаковой частотой: у 16 (72,7%) и у 29 (80,6%) пациентов (табл. 3).
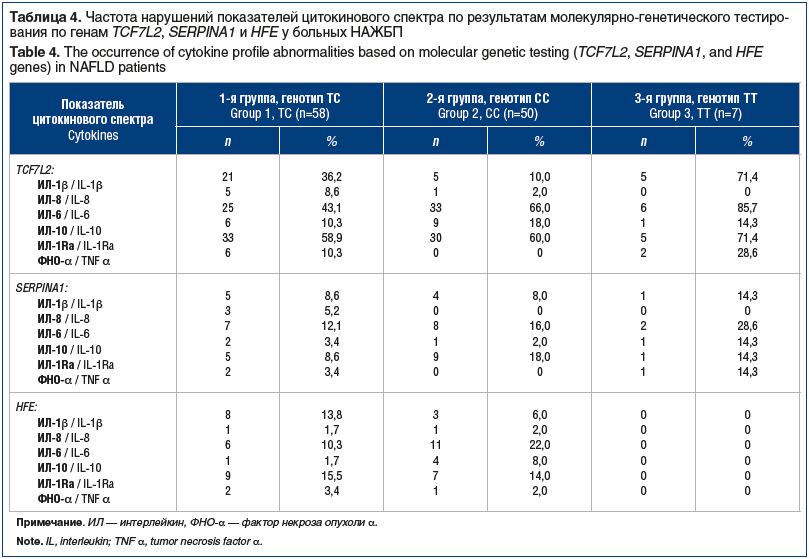
Анализ показателей цитокинового спектра позволил установить, что независимо от генотипа гена TCF7L2 доминировала активность ИЛ-1β, -6 и -1Ra (табл. 4). При наличии мутации по аллелям Glu324Lys (PIZ) и Glu246Vol (PIS) гена SERPINA1 и аллелям 282Y и 63D гена HFE наблюдалась аналогичная динамика.
Показатели функции печени (АлАТ, АсАТ, общий билирубин) соответствовали нормативным значениям и при наличии и/или отсутствии мутаций по генам SERPINA1 и HFE не имели достоверных различий (табл. 5). Напротив, все показатели липидного спектра существенно превышали норму. При этом показатели холестерина липопротеинов высокой и низкой плотности при наличии мутаций по генам SERPINA1 и HFE были достоверно хуже. Наличие данных мутаций достоверно (р<0,02–0,05) способствовало ухудшению показателей порфиринового обмена — повышению активности ИЛ-6 и -1Ra.
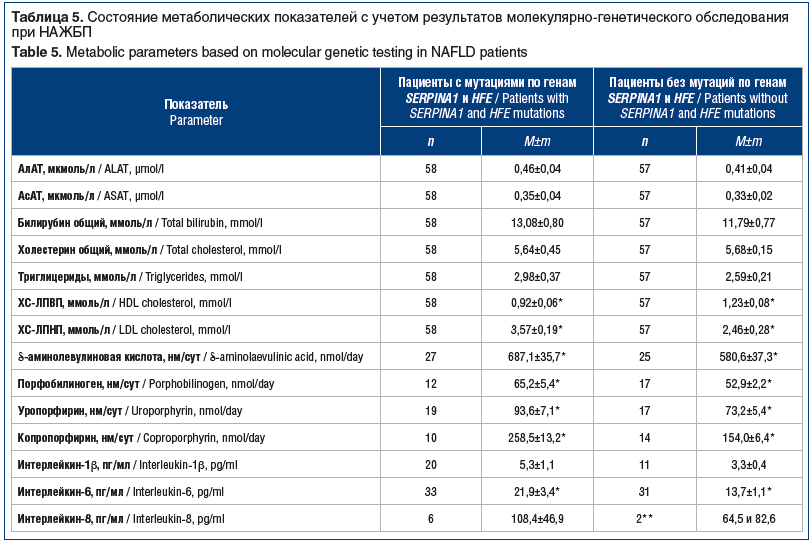
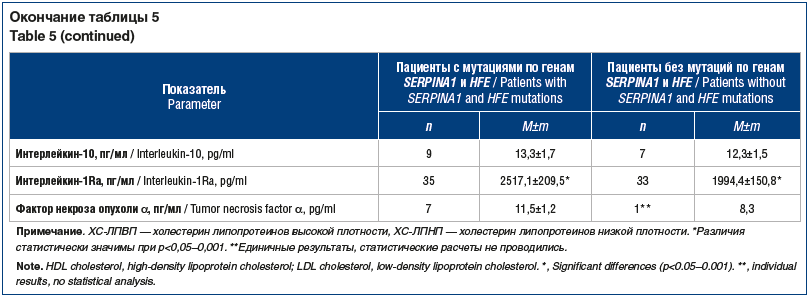
Наши наблюдения с 2016 г. по 2020 г. позволили зарегистрировать неблагоприятные проявления НАЖБП у 30 (26,1%) пациентов. К ним относили летальный исход (17; 56,7% больных), острую сосудистую патологию (инфаркт миокарда, ишемический инсульт, транзиторная ишемическая атака) (8; 26,7%), формирование цирроза печени (5; 16,6%).
Заключение
Таким образом, проведенное нами исследование у больных НАЖБП позволяет констатировать ряд положений. Во-первых, у пациентов с НАЖБП молекулярно-генетическое исследование гена TCF7L2 показывает, что неблагоприятные исходы чаще регистрируются при генотипе СС (15; 50,0%), несколько реже — при генотипе ТС (13; 43,3%), заметно реже — при генотипе ТТ (2; 6,7%). Во-вторых, у 50% пациентов с неблагоприятными исходами зарегистрированы мутации по аллелям 282Y, 63D гена HFE и аллелям 342Lys (PIZ), 264Val (PIS) гена SERPINA1. В-третьих, анализ факторов риска неблагоприятных исходов НАЖБП позволяет отметить, что заметно чаще регистрируется активность показателей цитокинового спектра (ИЛ-1β, -6, -1Ra), которая зарегистрирована у 27 (90%) пациентов. Практически также часто обнаруживались нарушения порфиринового обмена (22; 73,3%), из клинических параметров наиболее значимым оказалось абдоминальное ожирение. В-четвертых, проведение молекулярно-генетических и специальных биохимических исследований позволяет прогнозировать вероятность неблагоприятного течения НАЖБП.
Сведения об авторах:
Кривошеев Александр Борисович — д.м.н., профессор кафедры факультетской терапии им. проф. Г.Д. Залесского ФГБОУ ВО НГМУ Минздрава России; 630091, Россия, г. Новосибирск, Красный пр-т, д. 52; ORCID iD 0000-0002-4845-8753.
Максимов Владимир Николаевич — д.м.н., профессор, заведующий лабораторией молекулярно-генетических исследований терапевтических заболеваний НИИТПМ — филиала ИЦиГ СО РАН; 630089, Россия, г. Новосибирск, ул. Бориса Богаткова, д. 175/1; профессор кафедры биологии и медицинской генетики ФГБОУ ВО НГМУ Минздрава России; 630091, Россия, г. Новосибирск, Красный пр-т, д. 52; ORCID iD 0000-0002-7165-4496.
Бойко Константин Юрьевич — врач-ординатор отделения эндокринологии ГБУЗ НСО «ГКБ № 1»; 630047, Россия, г. Новосибирск, ул. Залесского, д. 6; ORCID iD 0000-0003-3293-0061.
Левыкина Елена Евгеньевна — врач-ординатор отделения гастроэнтерологии ГБУЗ НСО «ГКБ № 1»; 630047, Россия, г. Новосибирск, ул. Залесского, д. 6; ORCID iD 0000-0002-2029-0557.
Михайлова Елена Семеновна — научный сотрудник центральной научно-исследовательской лаборатории ФГБОУ ВО НГМУ Минздрава России; 630091, Россия, г. Новосибирск, Красный пр-т, д. 52; научный сотрудник ФИЦ ФТМ; 630117, Россия, г. Новосибирск, ул. Тимакова, д. 2; ORCID iD 0000-0001-8576-3717.
Вараксин Николай Анатольевич — заведующий лабораторией цитокинов АО «Вектор-Бест»; 630559, Россия, г. Новосибирск, районный поселок Кольцово, научно-производственная зона, корп. 36, ком. 211; ORCID iD 0000-0002-0733-7787.
Кондратова Мария Александровна — к.м.н., ассистент кафедры факультетской терапии им. проф. Г.Д. Залесского ФГБОУ ВО НГМУ Минздрава России; 630091, Россия, г. Новосибирск, Красный пр-т, д. 52; ORCID iD 0000-0002-7971-6479.
Кривошеева Инга Анатольевна — к.м.н., ассистент кафедры профболезней с курсом эндокринологии ФГБОУ ВО НГМУ Минздрава России; 630091, Россия, г. Новосибирск, Красный пр-т, д. 52; заведующая отделением эндокринологии ГБУЗ НСО «ГКБ № 1»; 630047, Россия, г. Новосибирск, ул. Залесского, д. 6; ORCID iD 0000-0002-3575-4983.
Аутеншлюс Александр Исаевич — д.б.н., заведующий центральной научно-исследовательской лабораторией ФГБОУ ВО НГМУ Минздрава России; 630091, Россия, г. Новосибирск, Красный пр-т, д. 52; главный научный сотрудник ФИЦ ФТМ; 630117, Россия, г. Новосибирск, ул. Тимакова, д. 2; ORCID iD 0000-0002-6538-0089.
Контактная информация: Кривошеев Александр Борисович, e-mail: krivosheev-ab@narod.ru.
Прозрачность финансовой деятельности: никто из авторов не имеет финансовой заинтересованности в представленных материалах или методах.
Конфликт интересов отсутствует.
Статья поступила 27.03.2022.
Поступила после рецензирования 19.04.2022.
Принята в печать 18.05.2022.
About the authors:
Aleksandr B. Krivosheev — Dr. Sc. (Med.), professor of the Prof. G.D. Zalesskiy Department of Faculty Therapy, Novosibirsk State Medical University; 52, Krasnyi av., Novosibirsk, 630091, Russian Federation; ORCID iD 0000-0002-4845-8753.
Vladimir N. Maksimov — Dr. Sc. (Med.), Professor, Head of the Laboratory of Molecular Genetic Testing of Therapeutic Diseases, Research Institute for Therapy and Preventive Medicine — Branch of the Federal Research Center Institute of Cytology and Genetics of the Siberian Branch of the RAS; 175/1, B. Bogatkov str., Novosibirsk, 630089, Russian Federation; professor of the Department of Biology and Medical Genetics, Novosibirsk State Medical University; 52, Krasnyi av., Novosibirsk, 630091, Russian Federation; ORCID iD 0000-0002-7165-4496.
Konstantin Yu. Boyko — resident of the Department of Endocrinology, City Clinical Hospital No. 1; 6 build. 4, Zalesskiy str., Novosibirsk, 630047, Russian Federation; ORCID iD 0000-0003-3293-0061.
Elena E. Levykina — resident of the Department of Gastroenterology, City Clinical Hospital No. 1; 6 build. 4, Zalesskiy str., Novosibirsk, 630047, Russian Federation; ORCID iD 0000-0002-2029-0557.
Elena S. Mikhailova — researcher of the Central Research Laboratory, Novosibirsk State Medical University; 52, Krasnyi prospect, Novosibirsk, 630091, Russian Federation; researcher, Federal Research Center for Fundamental and Translational Medicine; 2, Timakov str., Novosibirsk, 630060, Russian Federation; ORCID iD 0000-0001-8576-3717.
Nikolay A. Varaksin — Head of the Laboratory of Cytokines, JSC "Vektor-Best"; build. 36, working settlement Koltsovo, Research and Production Zone, Novosibirsk, 630559, Russian Federation; ORCID iD 0000-0002-0733-7787.
Maria A. Kondratova — C. Sc. (Med.), assistant of the Prof. G.D. Zalesskiy Department of Faculty Therapy, Novosibirsk State Medical University; 52, Krasnyi av., Novosibirsk, 630091, Russian Federation; ORCID iD 0000-0002-7971-6479.
Inga A. Krivosheeva — C. Sc. (Med.), assistant of the Department of Occupational Diseases with the Course of Endocrinology, Novosibirsk State Medical University; 52, Krasnyi av., Novosibirsk, 630091, Russian Federation; Head of the Department of Endocrinology, City Clinical Hospital No. 1; 6 build. 4, Zalesskiy str., Novosibirsk, 630047, Russian Federation; ORCID iD 0000-0002-3575-4983.
Aleksandr I. Autenshlyus — Dr. Sc. (Biol.), Head of the Central Research Laboratory, Novosibirsk State Medical University; 52, Krasnyi av., Novosibirsk, 630091, Russian Federation; leading researcher, Federal Research Center for Fundamental and Translational Medicine; 2, Timakov str., Novosibirsk, 630060, Russian Federation; ORCID iD 0000-0002-6538-0089.
Contact information: Aleksandr B. Krivosheev, e-mail: krivosheev-ab@narod.ru.
Financial Disclosure: no authors have a financial or property interest in any material or method mentioned.
There is no conflict of interests.
Received 27.03.2022.
Revised 19.04.2022.
Accepted 18.05.2022.
2. Ивашкин И.Т., Драпкина О.М., Маев И.В. и др. Распространенность неалкогольной жировой болезни печени у пациентов амбулаторно-поликлинической практики в Российской Федерации: результаты исследования DIREG 2. Российский журнал гастроэнтерологии, гепатологии, колопроктологии. 2015;25(6):31–41.
3. Шиповская А.А., Дуданова О.П., Курбатова И.В. Клиническое значение инсулинорезистентности у недиабетических пациентов с ранними формами неалкогольной жировой болезни. Терапевтический архив. 2018;90(8):63–68. DOI: 10.26442/terarkh201890863-68.
4. Кривошеев А.Б., Аутеншлюс А.И., Бойко К.Ю. и др. Цитокиновый и порфириновый спектры у пациентов с неалкогольной жировой болезнью печени. Экспериментальная и клиническая гастроэнтерология. 2018;155(7):37–42.
5. Пальгова Л.К. Генетические факторы патогенеза НАЖБП: фундаментальные и прикладные аспекты. Есть ли пути решения? Consilium Medicum. Гастроэнтерология. 2014;1:18–23.
6. Кривошеев А.Б., Максимов В.Н., Бойко К.Ю. и др. Молекулярно-генетические исследования при хронических диффузных заболеваниях печени. Экспериментальная и клиническая гастроэнтерология. 2020;182(10):96–100. DOI: 10.31146/1682-8658-ecg-182-10-96-100.
7. Бабак О.Я., Колесникова Е.В., Шуть И.В. и др. Влияние генетического полиморфизма на формирование неалкогольной жировой болезни печени. Гастроэнтерология. 2013;47(1):54–59.
8. Ивашкин В.Т., Маевская М.В., Павлов Ч.С. и др. Клинические рекомендации по диагностике и лечению неалкогольной жировой болезни печени Российского общества по изучению печени и Российской гастроэнтерологической ассоциации. Российский журнал гастроэнтерологии, гепатологии, колопроктологии. 2016;27(2):1–20. DOI: 10.22416/1382-4376-2016-26-2-24-42.
9. Lee J.H., Kim D., Kim H.J. et al. Hepatic steatosis index: a simple screening tool reflecting nonalcoholic fatty liver disease. Dig Liver Dis. 2010;42(7):503–508. DOI: 10.1016/j.dld.2009.08.002.
10. Лазебник Л.Б., Голованова Е.В., Еремина Е.Ю. и др. Клинические рекомендации: Алкогольная болезнь печени у взрослых. Терапия. 2020;38(4):10–35. DOI: 10.31146/1682-8658-ecg-174-2-4-28.
11. Мониторирование сердечно-сосудистой заболеваемости, смертности и их факторов риска в разных регионах мира (проект ВОЗ MONIKA). Под ред. Ю.П. Никитина. Новосибирск: Гео; 2016.
12. Никитин Ю.П., Макаренкова К.В., Малютина С.К. и др. Липидные параметры крови в российской, польской и чешской популяциях: The Hapiee Study. Кардиология. 2015;55(5):34–39. DOI: 10.18565/cardio.2015.534-539.
13. Florez J.C. The new type 2 diabetes gene TCF7L2. Curr Opion Clin Nutr Metab Care. 2007;104(4):391–396. DOI: 10.1097/MC0.0b013e3281e2c9be.
14. Система цитокинов. Теоретические и клинические аспекты. Под ред. В.А. Козлова, С.В. Сенникова. Новосибирск: Наука; 2004.
15. Соснина А.В., Великая Н.В., Вараксин Н.А. и др. Роль цитокинов в патогенезе злокачественных новообразований. Новосибирск: Офсет; 2014.
16. Клинические рекомендации «Алгоритмы специализированной медицинской помощи больным сахарным диабетом», 9-й выпуск. Под ред. И.И. Дедова, М.В. Шестаковой, А.Ю. Майоровой. М.: УП ПРИНТ; 2019. DOI: 10.26442/20751753.2019.4.19037B.
17. Cauchi S., Achhab Y., Choquet H. et al. TCF7L2 is reproducibly associated with type 2 diabetes in various ethnic groups: a global meta-analysis. J Mol Med. 2007;85(7):777–782. DOI: 10.1007/s00109-007-0203-4.

Контент доступен под лицензией Creative Commons «Attribution» («Атрибуция») 4.0 Всемирная.
