Редкий клинический случай красного плоского лишая
Красный плоский лишай (КПЛ) относится к числу важных проблем клинической дерматологии, что связано с наличием тяжело протекающих форм заболевания, хроническим течением, возможной опухолевой трансформацией очагов поражения, трудностями диагностики атипичных клинических форм дерматоза, недостаточным эффектом от применяемой терапии. В настоящее время этиология и патогенез остаются маловыясненными, а лечение заболевания представляет определенные трудности.
Актуальность темы обусловлена множеством клинических вариантов КПЛ. Представлено наблюдение больного с длительно протекающей атипичной формой заболевания. В статье описаны современные представления об эпидемиологии, предрасполагающих факторах, особенностях гистологической картины и генетических показателей у пациентов с КПЛ. Представлены дифференциально-диагностические, клинические и лабораторные критерии постановки диагноза, а также предложены методики лечения КПЛ современными препаратами на основании анализа публикаций по данной теме в российских и зарубежных источниках. В статье приводятся описание и фотографии редкого случая заболевания из практики авторов.
Ключевые слова: красный плоский лишай, иммуногенетические показатели, антигены HLA- комплекса, гистологическая картина.
Для цитирования: Захур И.И., Кошкин С.В., Зайцева Г.А. Редкий клинический случай красного плоского лишая. РМЖ. Медицинское обозрение. 2019;3(12):46-48.
В статье представлено писание редкого клинического случая красного плоского лишая
Введение
Красный плоский лишай (КПЛ) (от лат. lichen ruber planus — красный лишай, плоский лишай) — хронический рецидивирующий воспалительный дерматоз с окончательно не установленными этиологией и патогенезом, отличающийся многообразием триггерных факторов. Заболевание клинически проявляется зудящей узелковой сыпью (эпидермо-дермальными папулами), располагающейся симметрично преимущественно на сгибательных поверхностях верхних конечностей, передней поверхности голени и слизистых половых органов, рта [1]. Развитие дерматоза наблюдается, как правило, у женщин 30–50 лет, при этом в общей структуре дерматологических заболеваний он составляет 1,5–2,5%, а поражение слизистых оболочек полости рта может достигать 32% [2, 3]. Среди триггерных факторов манифестации КПЛ традиционно отмечают инфекционные, нейрогенные, токсико-аллергические, иммунопатологические. В то же время некоторые исследователи отводят ведущую роль в манифестации КПЛ психогенному воздействию, допуская возможное участие в данном процессе коморбидных депрессивных и тревожных расстройств [4].
На современном этапе развития медицины остается актуальным вопрос о генетической предрасположенности пациентов с КПЛ. Ранее полученные результаты исследований пациентов с КПЛ позволяют предположить наличие ассоциативной связи с антигенами HLA-комплекса. Присутствие в фенотипе индивида антигена HLA В35, а также сочетаний HLA А2-В5, HLA А2-В35, HLA А3-В35, HLA А3-А19 и HLA В12-В35 можно расценивать как факторы, провоцирующие развитие клинической картины КПЛ. При изучении особенностей распределения специфичностей HLA класса II достоверно выявлена предрасполагающая роль HLA-DRB1*10 к развитию КПЛ. В свою очередь, специфичности DQB1*11 и DRB1*15(DR2) играют определенную протекторную роль в отношении развития заболевания [5–7].
Клиническое наблюдение
Больной С., 1978 г. р., поступил в кожное отделение КОГБУЗ «Кировский областной клинический кожно-венерологический диспансер» 18.02.2019 с жалобами на высыпания на коже верхних и нижних конечностей. Периодически беспокоит кожный зуд. Снижено качество жизни.
Считает себя больным в течение 2 лет, когда на коже передней поверхности голеней появились высыпания. Начало заболевания ни с чем не связывает. Наследственность по кожным заболеваниям не отягощена. Самостоятельно не лечился, к врачу не обращался. Позднее количество высыпаний увеличилось: появились новые элементы на коже верхних и нижних конечностей, усилился кожный зуд. Лечился амбулаторно: местно мазь с бетаметазоном. Последнее обострение отмечает в течение 2 мес., когда заметил появление новых высыпаний на коже бедер, предплечий. Обратился к дерматологу по месту жительства.
Анамнез жизни. Родился в Кировской области. Образование: среднее специальное, педагогическое. ВИЧ, туберкулез, гепатиты А, В, С, гемотрансфузии, ранее перенесенные инфекции, передаваемые половым путем, отрицает. Лекарственную непереносимость отрицает. Перенесенные заболевания: острые респираторные заболевания, ангина. Наследственность по кожным заболеваниям не отягощена. Травмы, операции отрицает. Хронические заболевания отрицает. Вредные привычки отрицает.
Общий осмотр. Состояние удовлетворительное, сознание ясное. При осмотре методами аускультации, пальпации и перкуссии: внутренние органы без особенностей. ЧСС 76 уд./мин. АД 120/70 мм рт. ст. Физиологические отправления в норме.
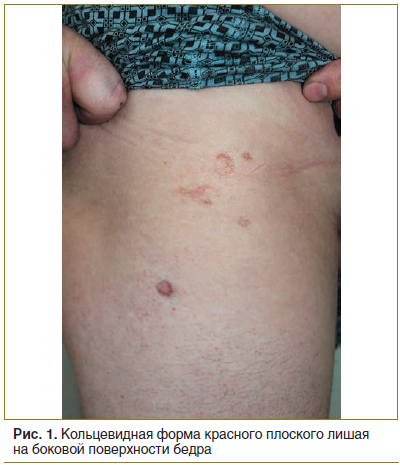
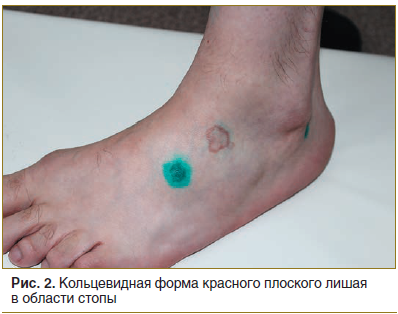
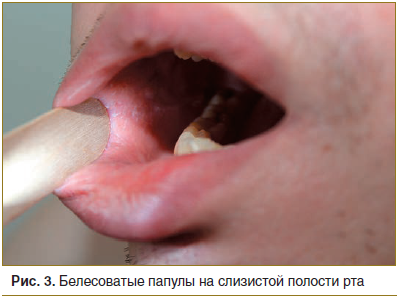
Локальный статус. Патологический процесс на коже распространенный, симметричный, хронического течения в стадии обострения. Локализуется на коже верхних конечностей (в области плеч, предплечий), нижних конечностей (в области бедер, голеней, лодыжек, тыльной поверхности стоп). Представлен множественными папулезными элементами розового цвета с фиолетовым оттенком, диаметром 0,2–0,5 см, полигональной формы, с пупковидным вдавлением в центре. Некоторые папулы сливаются, образуя кольца с незначительным западением в центре диаметром до 3,0 см (рис. 1–3). При боковом освещении имеется восковидный блеск. Симптом сетки Уикхема +. Дермографизм смешанный. Периферические лимфоузлы не увеличены.
Данные проведенных исследований. Клинический анализ крови: лейкоциты 3,3×109/л; эритроциты 4,62×1012/л; гемоглобин 140 г/л; тромбоциты 337×109/л; скорость оседания эритроцитов 6 мм/ч; эозинофилы 2%; лимфоциты 1,0×109/л. Общий анализ мочи: соломенно-желтая, прозрачная; белок 0,017 г/л; удельный вес 1,025; глюкоза: отрицательно; pH 6,5; лейкоциты, эритроциты не обнаружены. Биохимический анализ крови: аланинаминотрансфераза 53 Ед/л; аспартатаминотрансфераза 32 Ед/л; холестерин 5,03 ммоль/л; билирубин общий 10,9 нмоль/л, глюкоза 6,0 ммоль/л.
HLA-фенотип: А02, 28, В07, 18. DRB1* 04.
УЗИ органов брюшной полости от 20.02.2019: перегиб желчного пузыря.
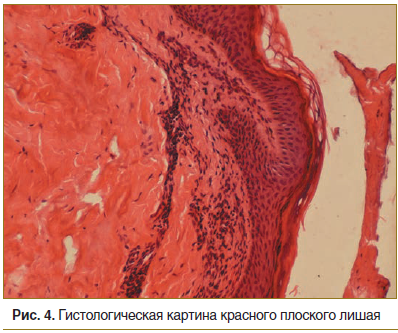
Результат биопсии: эпидермис неравномерной толщины, очаговый гиперкератоз, очаговый гипергранулез, очаги вакуольной дегенерации. В дерме набухание коллагеновых волокон, сосуды спавшиеся. В поверхностных слоях дермы полосовидный лимфогистиоцитарный инфильтрат (рис. 4).
Лечение пациенту было назначено в соответствии со стандартом специализированной медицинской помощи при КПЛ. Назначена доза преднизолона: 30 мг/сут внутримышечно № 3, затем таблетированная форма 20 мг/сут (утром) с постепенным снижением дозы после выписки на 1/2 таблетки 1 раз в 10 дней до полной отмены и последующим приемом гидроксихлорохина. В качестве заместительной и сопутствующей терапии, в т. ч. для профилактики побочных эффектов, пациент получал омепразол, антигистаминные препараты, препараты калия, глюконат кальция, витамины А и Е, сульфат железа и витамин С. Местное лечение: мометазона фуроат.
Продолжительность лечения в стационаре — 14 дней. Больной выписан с полным разрешением элементов, местами оставшейся гиперпигментацией под диспансерное наблюдение дерматовенеролога по месту жительства.
Заключение
Описанный клинический случай демонстрирует редко встречающуюся форму КПЛ с распространенной локализацией без поражения половых органов. Это обусловлено тем, что наиболее распространенной является папулезная форма. Несмотря на многообразие клинических форм, вариантов течения и синдромов КПЛ, диагностика этого заболевания не представляет больших затруднений, т. к. почти всегда удается обнаружить типичные папулезные элементы полигональной формы с характерным цветом, гладкой поверхностью, пупкообразным вдавлением, поперечной исчерченностью — сеткой Уикхема. Часто рецидивирующее течение может приводить к снижению качества жизни и депрессии. Однако при данной клинической картине диагноз может быть поставлен при сопоставлении анамнестических, клинических и гистологических данных исследования. Особенно важна корректировка лечебно-диагностических мероприятий. Необходимо обращать внимание на предшествующее лечение и переносимость лекарственных веществ. Надеемся, что представленный клинический случай поможет акцентировать внимание дерматовенерологов на клинической и патоморфологической картине КПЛ и, следовательно, будет способствовать установлению правильного диагноза, определению тактики лечения. Следует особо отметить необходимость тщательного проведения дифференциального диагноза с другими формами заболевания.
2. Manolache L., Seceleanu-Petrescu D., Benea V. Lichen planus patients and stressful events. J Eur Acad Dermatol Venereol. 2008;22:437–441.
3. Adamo D., Ruoppo E., Leuci S. et al. Sleep disturbances, anxiety and depression in patients with oral lichen planus: a case-control study. J Eur Acad Dermatol Venereol. 2014.
4. Смулевич А.Б. Психосоматические расстройства. Психиатрия. Руководство для врачей. М.: Медицина; 2012. [Smulevich A.B Psychosomatic disorders. Psychiatry. Guide for doctors. M.: Medicina; 2012 (Russ.)].
5. Захур И.И., Кошкин С.В., Зайцева Г.А. и др. Характер распределения антигенов HLA I класса у пациентов с красным плоским лишаем. Вятский медицинский вестник. 2018;4:7–11. [Zakhur I.I., Koshkin S.V., Zaitseva G.A. et al. Distribution pattern of HLA class I antigens in patients with lichen planus. Vyatka Medical Journal. 2018;4:7–11(Russ.)].
6. Захур И.И., Кошкин С.В., Зайцева Г.А. и др. Характер распределения антигенов HLA II класса у пациентов с красным плоским лишаем. Вятский медицинский вестник. 2019;1:38–42. [Zakhur I.I., Koshkin S.V., Zaitseva G.A. et al. Distribution pattern of HLA class II antigens in patients with lichen planus. Vyatka Medical Journal. 2019;1:38–42 (Russ.)].
7. Довжанский С.И., Слесаренко Н.А. Клиника, иммунопатогенез и терапия плоского лишая. РМЖ. 1998;6:348–350. [Dovzhansky S.I., Slesarenko N.A. Clinic, immunopathogenesis and therapy for lichen planus. RMJ. 1998;6:348–350 (Russ.)].

Контент доступен под лицензией Creative Commons «Attribution» («Атрибуция») 4.0 Всемирная.