Характеристика воспаления центральных отделов носа с учетом вариантной анатомии при респираторной аллергии
Введение: концепция единой выстилки респираторного эпителия носа и пазух позволяет посмотреть под другим углом на изменения состояния остиомеатального комплекса и центральных отделов носа при респираторной аллергии. Возможно предположить наличие взаимосвязи между вовлечением в аллергическое воспаление медиальных отделов верхнечелюстных пазух и решетчатого лабиринта в случае индивидуальной вариантной анатомии отделов носа.
Цель исследования: оценить влияние вариантной анатомии наv aтечение воспалительного процесса у пациентов с респираторной аллергией и клиническими симптомами аллергического ринита.
Материал и методы: в исследование включено 15 пациентов с клиническими проявлениями респираторной аллергии и жалобами на назальные симптомы (8 мужчин и 7 женщин, средний возраст 42±13,2 года), разделенных на 2 группы. Первую группу (n=8) составили больные с аллергическим ринитом и вовлечением в процесс воспаления медиальных отделов верхнечелюстных пазух и решетчатого лабиринта, а 2-ю (n=7) — пациенты с изолированным аллергическим ринитом без вовлечения синусов. Всем пациентам проведено эндоскопическое исследование носа и носоглотки. Были проанализированы показатели сенсибилизации с помощью скрининговых панелей специфических IgE к респираторным аллергенам м e5тодом ImmunoCap (Phadia), а также изменения в пазухах и анатомические особенности на основе данных компьютерной томографии.
Результаты исследования: выявлена статистически значимая разница между группами в вариантах анатомического строения носа и околоносовых пазух. Обнаружена прямая корреляционная связь искривления носовой перегородки в передних и/или средних отделах с развитием воспаления в центральных отделах верхнечелюстных пазух и решетчатого лабиринта и слабая обратная корреляция между искривлением перегородки в задних отделах и вовлечением в процесс воспаления центральных отделов носа. Также выявлена тенденция к статистической значимости такой анатомической особенности, как клетки Галлера в 1-й группе пациентов.
Заключение: полученные данные стоит учитывать при выборе приоритетной тактики ведения: хирургическое лечение, или аллерген-специфическая иммунотерапия, или комбинация методов.
Ключевые слова: аллергия, атопия, хронический риносинусит, полипоз носа, синусит, решетчатый лабиринт, верхнечелюстная пазуха.
Для цитирования: Григорьева И.Н., Татаурщикова Н.С., Попадюк В.И., Сергеев А.Ю., Бережанский П.В., Русанова А.С., Летяева О.И., Федоскова Т.Г., Камелева А.А., Королев А.С. Характеристика воспаления центральных отделов носа с учетом вариантной анатомии при респираторной аллергии. РМЖ. Медицинское обозрение. 2022;6(2):62-66. DOI: 10.32364/2587-6821-2022-6-2-62-66.
I.N. Grigorieva1,2, N.S. Tataurshchikova1, V.I. Popadyuk1, A.Yu. Sergeev3, P.V. Berezhanskiy1, A.S. Rusanova1, O.I. Letyaeva1, T.G. Fedoskova 1, A.A. Kameleva1, A.S. Korolev4
1Russian University of Peoples’ Friendship, Moscow, Russian Federation
2LLC "Institute of Allergy and Clinical Immunology", Moscow, Russian Federation
3Novosibirsk State University, Novosibirsk, Russian Federation
4MIREA Russian Technological University, Moscow, Russian Federation
Background: in respiratory allergy, a concept of a common respiratory epithelium of the nasal cavity and sinuses allows for a view from a different perspective on the changes of the ostiomeatal complex and central nose. In the individual anatomical variations of the nose, a relationship between the involvement of the ethmoidal labyrinth and the medial maxillary sinuses is suggested.
Aim: to assess the effect of variant anatomy on the course of inflammation in patients with respiratory allergy and clinical signs of allergic rhinitis (AR).
Patients and Methods: 15 patients (8 men and 7 women, mean age 42±13.2 years) with clinical signs of allergy were enrolled. All participants were divided into two groups. Group 1 (n=8) included patients with AR and the involvement of the ethmoidal labyrinth and medial maxillary sinuses. Group 2 (n=7) included patients with isolated AR (no sinus involvement). All patients underwent nasal and nasopharyngeal endoscopy. Respiratory allergen specific IgE screening panels (ImmunoCap, Phadia) were used to analyze sensitization profile. Sinus and nose anatomy was evaluated by computed tomography.
Results: a significant difference of nasal and sinus anatomy was found between the groups. A direct correlation between the deviated septum in its anterior and/or middle portions and inflammation of the ethmoidal labyrinth and central maxillary sinuses was identified. In addition, a weak inverse correlation between the deviated septum in its posterior parts and the inflammation of the central nose was identified. Finally, a tendency towards statistical significance for another anatomical trait, Haller’s cells, was revealed in group 1.
Conclusion: these findings should be considered when selecting the primary management strategy, i.e., surgery, allergen-specific immunotherapy or combination thereof.
Keywords: allergy, atopy, chronic rhinosinusitis, nasal polyposis, sinusitis, ethmoidal labyrinth, maxillary sinus.
For citation: Grigorieva I.N., Tataurshchikova N.S., Popadyuk V.I. et al. Inflammation of the central nose considering variant anatomy in respiratory allergy. Russian Medical Inquiry. 2022;6(2):62–66 (in Russ.). DOI: 10.32364/2587-6821-2022-6-2-62-66.
Введение
К трактовке развития хронического воспаления околоносовых пазух и носа в свете концепции единой выстилки респираторного эпителия и с учетом различных этиологических факторов многие исследователи обращались уже давно. Ранее принятая классификация выделяла два основных варианта хронического риносинусита — с полипами и без полипов [1] без учета множества вариантов течения заболевания [2].
В 2014 г. L.J. White et al. [3] продемонстрировали взаимосвязь между воздействием респираторных аллергенов и изолированными полипозными изменениями средней носовой раковины. В дальнейшем J.M. DelGaudio et al. [4] наблюдали манифестацию воспалительного процесса в центральных отделах полости носа, когда кроме средней носовой раковины в процесс воспаления вовлекался эпителий верхних носовых раковин и эпителий задневерхних отделов, а также перегородка носа. Этот процесс авторы назвали «атопическим». Данные изменения визуализируются как при проведении эндоскопии полости носа, так и с помощью рентгенологических методов, таких как компьютерная томография (КТ). В последующем данный вариант воспаления был назван «атопической болезнью центральных отделов носа» [5] и отдельным фенотипом первичного хронического риносинусита [6].
В настоящее время зарубежными коллегами такой вариант хронического риносинусита считается в наибольшей мере обусловленным развитием сенсибилизации полости носа в ответ на попадание аэроаллергенов [7]. Так, имеются данные [7], что у всех пациентов с воспалительными изменениями по типу пристеночного отека медиальных отделов верхнечелюстных пазух, а также инфильтрации структур перегородки носа и средних носовых раковин отмечена респираторная аллергия, это делает актуальным изучение особенностей воспаления в этих отделах носа именно у пациентов со склонностью к аллергии и актуализирует анализ разных факторов, влияющих на течение риносинусита.
К факторам, влияющим на прогноз при рецидивирующих риносинуситах, принято относить варианты девиации перегородки носа, что отражено в зарубежной классификации [8]. На течение воспаления в центральных отделах носа может также влиять вариантная анатомия околоносовых пазух и носа [8]. В литературе имеются данные [9], свидетельствующие о влиянии респираторной аллергии на возникновение рецидива.
В настоящее время нет достаточных данных о вовлечении именно медиальных отделов верхнечелюстных пазух и решетчатого лабиринта, а также перегородки носа в процессе воспаления и о роли и влиянии в этом случае вариантной анатомии на воспаление у пациентов с респираторной аллергией.
Цель исследования: оценить влияние вариантной анатомии на течение воспалительного процесса у пациентов с респираторной аллергией и клиническими симптомами аллергического ринита (АР).
Материал и методы
В исследование включено 15 пациентов (8 мужчин и 7 женщин, средний возраст 42±13,2 года) с клиническими проявлениями респираторной аллергии и жалобами на назальные симптомы. Все больные были разделены на 2 группы: 1-я группа (n=8) — пациенты с АР и вовлечением в процесс воспаления центральных отделов носа (перегородка носа, медиальные отделы верхнечелюстных пазух, решетчатого лабиринта) и 2-я группа (n=7) — пациенты с АР без вовлечения околоносовых пазух в аллергическое воспаление по данным эндоскопии полости носа и КТ.
Для уточнения наличия вариантов анатомического строения носа и околоносовых пазух, а также выявления воспаления всем пациентам проведена КТ придаточных пазух носа в коронарной, аксиальной и сагиттальной проекциях с подсчетом баллов по шкале Lund — Mackay (дает количественную характеристику вовлеченности околоносовых пазух в патологический процесс, максимальное число баллов — 24).
Аллергический ринит был диагностирован на основании полного соответствия критериям, установленным Международным согласительным документом по аллергологии и ринологии [10] при наличии не менее двух клинических симптомов АР и на основании положительных результатов аллергологического обследования, таких как выявленная методом ImmunoCap сенсибилизация к аэроаллергенам более 0,35 ME/мл и обнаружение специфических IgE в крови.
Всем пациентам проведено эндоскопическое исследование носа и носоглотки.
Критериями исключения являлись: наличие в анамнезе оперативного вмешательства на пазухах вне зависимости от показаний, операций на перегородке носа и инородных тел околоносовых пазух.
Статистическая обработка результатов проводилась с помощью прикладного програм много пакета SPSS. Для выявления статистически значимых различий применялся непараметрический критерий χ2 Пирсона, а для определения корреляционных связей — метод Фишера.
Результаты исследования
В соответствии с рекомендациями [6] у пациентов 1-й группы было подсчитано количество баллов по шкале Lund — Mackay, которое составило 4±1,4, что соответствует минимальному уровню воспаления.
По данным КТ у всех (100%) пациентов 1-й группы выявлено искривление перегородки носа в передних и/или средних ее отделах, чаще по типу гребня, тогда как во 2-й группе подобные изменения имели место у 3 (42,9%) обследованных. В то же время только у 3 (42,9%) больных из 2-й группы выявлены изменения перегородки по типу девиации в задних отделах. Получена значимая корреляция между наличием искривления в передних и/или средних отделах и развитием воспаления в медиальных отделах верхнечелюстных пазух и решетчатого лабиринта (r=0,645, p=0,009). Обращает на себя внимание статистически значимая слабая обратная корреляция между наличием искривления в задних отделах и вовлечением в процесс воспаления центральных отделов носа (r=-0,535, p=0,040).
Среди анатомических вариантов строения также следует отметить такие особенности, как наличие клеток Галлера — это инфраорбитальные клетки, которые являются индивидуальными дополнительными решетчатыми клетками, располагающимися в верхнечелюстном синусе. У пациентов 1-й группы достоверно чаще встречались данные изменения индивидуальной анатомии — в 38% против 0% во 2-й группе.
Были проанализированы и другие варианты индивидуальной анатомии, такие как конхобуллез средней носовой раковины и наличие дополнительного соустья верхнечелюстной пазухи. Дополнительное соустье выявлено у 2 (28,6%) пациентов из 2-й группы в отличие от 1-й группы, где данный анатомический вариант не был выявлен ни у одного из больных, но это различие не было статистически значимым (р=0,12). Конхобуллез средней носовой раковины выявлен у 3 (37,5%) пациентов в 1-й группе и у 2 (28,6%) пациентов во 2-й группе, различия между группами также не были статистически значимыми.
Обсуждение
Современная классификация хронических риносинуситов [6] включает описание состояния, названного новым термином «атопическая болезнь центральных отделов носа» и представляющего собой воспаление второго типа, которое возникает в первую очередь в медиальных отделах верхнечелюстной пазухи, решетчатом лабиринте и слизистой перегородки носа.
В рамках междисциплинарного подхода с оториноларингологической точки зрения важно оценить индивидуальную анатомЦ 8ю и изменения при проведении эндоскопии носа и КТ, чтобы понимать, действительно ли есть предпосылки для введения нового термина, отражающего особые рентгенологические изменения у пациентов с хроническим риносинуситом второго типа, или можно довольствоваться доступным ранее рентгенологическим термином «ореол» для описания пристеночного отека в медиальных отделах верхнечелюстных пазух [11].
Важность междисциплинарного подхода обусловлена еще и тем, что в термине, предложенном J.W. Grayson et al. [5], особо выделено определение «атопический», поэтому для его использования в России нужна совместная работа аллергологов-иммунологов и оториноларингологов. По данным ранее опубликованного исследования [12], у пациентов с таким вариантом хронического риносинусита в 100% случаев отмечено наличие респираторной аллергии. Полученные нами данные свидетельствуют о том, что есть пациенты, у которых при респираторной аллергии развивается воспаление именно в центральных отделах носа, которое может соответствовать новому термину. На рисунке 1 представлены изменения, отражающие эти особенности.
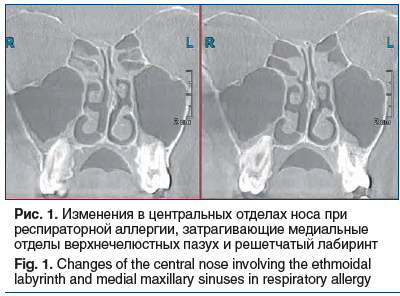
Однако применять новый термин и подходить к интерпретации полученных изменений и введению новой нозологии следует с осторожностью, так как в настоящее время затруднен дифференциальный диагноз между острым рецидивирующим риносинуситом и обострением хронического риносинусит а [2].
Концепция единой выстилки носа и околоносовых пазух неотделима от изучения индивидуальных параметров анатомии носа, что важно в случае предполагаемого вовлечения околоносовых пазух в процесс воспаления при респираторной аллергии, особенно их центральных отделов, где воспаление второго типа как раз может развиваться в первую очередь в ответ на попадание аэроаллергена, и распространение воспалительных изменений может быть связано с параметрами воздушного потока, зависящими от индивидуальной анатомии [13]. Это делает наше исследование особенно актуальным.
Полученные нами результаты, а именно наличие клеток Галлера у пациентов с вовлечением центральных отделов носа в воспалительный процесс при респираторной аллергии (рис. 2), представляют интерес для аллергологов и практикующих оториноларингологов, так как наличие данного анатомического варианта строения может оказать влияние на выбор долгосрочной тактики терапии во избежание риска развития рецидива. Ранее было показано, что клетки Галлера чаще выявляются у пациентов, склонных к развитию рецидивирующих риносинуситов [14].
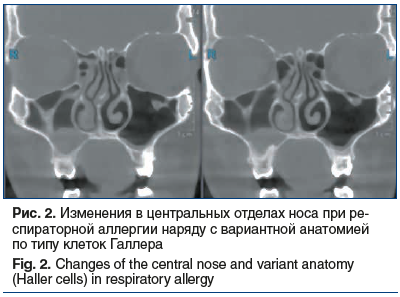
Также интересными представляются результаты, свидетельствующие о наличии индивидуальных анатомических особенностей и девиации перегородки носа в передних/средних отделах у пациентов с центральным аллергическим воспалением, что дает дополнительную информацию для размышления о том, как действительно может п ротекать и какие отделы затрагивать процесс воспаления в случае респираторной аллергии и попадания аллергена на слизистую носа у пациентов с вариантной анатомией. В дальнейшем это может служить дополнительным фактором при выборе оториноларингологической хирургической тактики.
Заключение
Полученные нами результаты свидетельствуют о важности дальнейшего изучения вариантов анатомического строения носа и околоносовых пазух у пациентов с респираторной аллергией. Не менее важным следует считать и проведение исследований по анализу лечебной тактики при уже сформированном воспалении в центральных отделах носа с учетом респираторной аллергии, когда длительность воспаления составляет более 12 нед. и представляет собой по существу хронический воспалительный процесс второго типа. Согласно зарубежным рекомендациям в этом случае предлагается проводить аллерген-специфическую иммунотерапию. Новые исследования помогут ответить на вопрос о необходимости фортификации аллерген-спе-цифической иммунотерапии путем дополнения эндоскопической ринохирургией и/или септопластикой.
Сведения об авторах:
Григорьева Ирина Николаевна — к.м.н., ассистент кафедры клинической иммунологии, аллергологии и адаптологии ФНМО МИ ФГАОУ ВО РУДН; 117198, Россия, г. Москва, ул. Миклухо-Маклая, д. 6; врач-оториноларинголог ООО «Институт аллергологии и клинической иммунологии»; 123104, Россия, г. Москва, ул. М. Бронная, д. 20, стр. 1; ORCID iD 0000-0001-8412-2627.
Татаурщикова Наталья Станиславовна — д.м.н., профессор, заведующая кафедрой клинической иммунологии, аллергологии и адаптологии ФНМО МИ ФГАОУ ВО РУДН; 117198, Россия, г. Москва, ул. Миклухо-Маклая, д. 6; ORCID iD 0000-0002-3486-8188.
Попадюк Валентин Иванович — д.м.н., профессор, заведующий кафедрой оториноларингологии МИ ФГАОУ ВО РУДН, декан факультета ФНМО МИ ФГАОУ ВО РУДН; 117198, Россия, г. Москва, ул. Миклухо-Маклая, д. 6; ORCID iD 0000-0003-3309-4683.
Сергеев Алексей Юрьевич — д.м.н., профессор ЦПМО Новосибирского государственного университета; 630009, Россия, г. Новосибирск, ул. Пирогова, д. 1; ORCID iD 0000-0001-9061-1347.
Бережанский Павел Вячеславович — к.м.н., ассистент кафедры клинической иммунологии, аллергологии и адаптологии ФНМО МИ ФГАОУ ВО РУДН; 117198, Россия, г. Москва, ул. Миклухо-Маклая, д. 6; ORCID iD 0000-0001-5235-5303.
Русанова Анна Сергеевна — специалист по учебно-методической работе кафедры клинической иммунологии, аллергологии и адаптологии ФНМО МИ ФГАОУ ВО РУДН; 117198, Россия, г. Москва, ул. Миклухо-Маклая, д. 6; ORCID iD 0000-0001-6574-1406.
Летяева Ольга Ивановна — д.м.н., профессор кафедры клинической иммунологии, аллергологии и адаптологии ФНМО МИ ФГАОУ ВО РУДН; 117198, Россия, г. Москва, ул. Миклухо-Маклая, д. 6; ORCID iD 0000-0002-9085-6229.
Федоскова Татьяна Германовна — д.м.н., профессор кафедры клинической иммунологии, аллергологии и адаптологии ФНМО МИ ФГАОУ ВО РУДН; 117198, Россия, г. Москва, ул. Миклухо-Маклая, д. 6; ORCID iD 0000-0003-1456-3923.
Камелева Анастасия Андреевна — к.м.н., ассистент кафедры клинической иммунологии, аллергологии и адаптологии ФНМО МИ ФГАОУ ВО РУДН; 117198, Россия, г. Москва, ул. Миклухо-Маклая, д. 6; ORCID iD 0000-0002-5895-2982.
Королев Антон Сергеевич — к.т.н., доцент, заведующий кафедрой Института искусственного интеллекта РТУ МИРЭА; 119454, Россия, г. Москва, пр-т Вернадского, д. 78; ORCID iD 0000-0001-8305-6066.
Контактная информация: Григорьева Ирина Николаевна, e-mail: grigoryeva-in@rudn.ru.
Прозрачность финансовой деятельности: никто из авторов не имеет финансовой заинтересованности в представленных материалах или методах.
Конфликт интересов отсутствует.
Статья поступила 20.01.2022.
Поступила после рецензирования 14.02.2022.
Принята в печать 14.03.2022.
About the authors:
Irina N. Grigor’eva — C. Sc. (Med.), assistant of the Department of Clinical Immunology, Allergy, and Adaptation of the Faculty of Continuous Medical Education of the Medical Institute of the Russian University of Peoples’ Friendship; 6, Miklukho-Maklaya str., Moscow, 117198, Russian Federation; ENT specialist, LLC "Institute of the Allergy and Clinical Immunology"; 20, build. 1, Malaya Bronnaya str., Moscow, 123104, Russian Federation; ORCID iD 0000-0001-8412-2627.
Natalya S. Tataurshchikova — Dr. Sc. (Med.), Professor, Head of the Department of Clinical Immunology, Allergy, and Adaptation of the Faculty of Continuous Medical Education of the Medical Institute of the Russian University of Peoples’ Friendship; 6, Miklukho-Maklaya str., Moscow, 117198, Russian Federation; ORCID iD 0000-0002-3486-8188.
Valentin I. Popadyuk — Dr. Sc. (Med.), Head of the Department of Otorhinolaringology of the Medical Institute of the Russian University of Peoples’ Friendship; 6, Miklukho-Maklaya str., Moscow, 117198, Russian Federation; ORCID iD 0000-0003-3309-4683.
Alexey Yu. Sergeev — Dr. Sc. (Med.), professor of Center for Postgraduate Medical Education of the Novosibirsk State University; 1, Pirogov str., Novosibirsk, 630090, Russian Federation; ORCID iD 0000-0001-9061-1347.
Pavel V. Berezhanskiy — C. Sc. (Med.), assistant of the Department of Clinical Immunology, Allergy, and Adaptation
of the Faculty of Continuous Medical Education of the Medical Institute of the Russian University of Peoples’ Friendship; 6, Miklukho-Maklaya str., Moscow, 117198, Russian Federation; ORCID iD 0000-0001-5235-5303.
Anna S. Rusanova — specialist on educational and methodical work of the Department of Clinical Immunology, Allergy, and Adaptation of the Faculty of Continuous Medical Education of the Medical Institute of the Russian University of Peoples’ Friendship; 6, Miklukho-Maklaya str., Moscow, 117198, Russian Federation; ORCID iD 0000-0001-6574-1406.
Olga I. Letyaeva — Dr. Sc. (Med.), professor of the Department of Clinical Immunology, Allergy, and Adaptation of the Faculty of Continuous Medical Education of the Medical Institute of the Russian University of Peoples’ Friendship; 6, Miklukho-Maklaya str., Moscow, 117198, Russian Federation; ORCID iD 0000-0002-9085-6229.
Tatyana G. Fedoskova — Dr. Sc. (Med.), professor of the Department of Clinical Immunology, Allergy, and Adaptation of the Faculty of Continuous Medical Education of the Medical Institute of the Russian University of Peoples’ Friendship; 6, Miklukho-Maklaya str., Moscow, 117198, Russian Federation; ORCID iD 0000-0003-1456-3923.
Anastasiya A. Kameleva — C. Sc. (Med.), assistant of the Department of Clinical Immunology, Allergy, and Adaptation of the Faculty of Continuous Medical Education of the Medical Institute of the Russian University of Peoples’ Friendship; 6, Miklukho-Maklaya str., Moscow, 117198, Russian Federation; ORCID iD 0000-0002-5895-2982.
Anton S. Korolev — C. Sc. (Tech.), Associate Professor, Head of the Department of the Institute Artificial Intelligence, MIREA Russian Technological University; 78, Vernadskiy av., Moscow, 119454, Russian Federation; ORCID iD 0000-0001-8305-6066.
Contact information: Irina N. Grigorieva, e-mail: grigoryeva-in@rudn.ru.
Financial Disclosure: no authors have a financial or property interest in any material or method mentioned.
There is no conflict of interests.
Received 20.01.2022.
Revised 14.02.2022.
Accepted 14.03.2022.
2. Orlandi R.R., Kingdom T.T., Smith T.L. et al. International consensus statement on allergy and rhinology: rhinosinusitis 2021. Int Forum Allergy Rhinol. 2021;11(3):213–739. DOI: 10.1002/alr.22741.
3. White L.J., Rotella M.R., DelGaudio J.M. Polypoid changes of the middle turbinate as an indicator of atopic disease. Int Forum Allergy Rhinol. 2014;4(5):376–380. DOI: 10.1002/alr.21290.
4. DelGaudio J.M., Loftus P.A., Hamizan A.W. et al. Central compartment atopic disease. Am J Rhinol Allergy. 2017;31(4):228–234. DOI: 10.2500/ajra.2017.31.4443.
5. Grayson J.W., Cavada M., Harvey R.J. Clinically relevant phenotypes in chronic rhinosinusitis. J Otolaryngol Head Neck Surg. 2019;48(1):23. DOI: 10.1186/s40463-019-0350-y.
6. Fokkens W.J., Lund V.J., Hopkins C. et al. European Position Paper on Rhinosinusitis and Nasal Polyps 2020. Rhinology. 2020;58(Suppl S29):1–464. DOI: 10.4193/Rhin20.600.
7. Marcus S., Schertzer J., Roland L.T. et al. Central compartment atopic disease: prevalence of allergy and asthma compared with other subtypes of chronic rhinosinusitis with nasal polyps. Int Forum Allergy Rhinol. 2020;10(2):183–189. DOI: 10.1002/alr.22454.
8. Lin J., Kacker A. Management strategies for recurrent acute rhinosinusitis. Laryngoscope Investig Otolaryngol. 2019;4(4):379–382. DOI: 10.1002/lio2.294.
9. Veskitkul J., Vichyanond P., Pacharn P. et al. Clinical characteristics of recurrent acute rhinosinusitis in children. Asian Pac J Allergy Immunol. 2015;33(4):276–280. DOI: 10.12932/AP0591.33.4.2015.
10. Wise S.K., Lin S.Y., Toskala E. et al. International Consensus Statement on Allergy and Rhinology: Allergic Rhinitis. Int Forum Allergy Rhinol. 2018;8(2):108–352. DOI: 10.1002/alr.22073.
11. Scadding G., Lund V. Investigative rhinology. 1st ed. London: Taylor and Francis; 2004.
12. Marcus S., Roland L.T., DelGaudio J.M., Wise S.K. The relationship between allergy and chronic rhinosinusitis. Laryngoscope Investig Otolaryngol. 2018;4(1):13–17. DOI: 10.1002/lio2.236.
13. Рязанцев С.В., Будковая М.А., Артемьева Е.С. Дыхательная функция носа: современные подходы к диагностике и лечению патологических состояний. РМЖ. Медицинское обозрение. 2019;9(II):73–76. [Ryazantsev S.V., Budkovaya M.A., Artem’eva E.S. Nasal breathing: current diagnostic and treatment approaches. RMJ. Medical Review. 2019;9(II):73–76 (in Russ.)].
14. Saltagi M.Z., Comer B.T., Hughes S. et al. Diagnostic Criteria of Recurrent Acute Rhinosinusitis: A Systematic Review. Am J Rhinol Allergy. 2020;35(3):383–390. DOI: 10.1177/1945892420956871.

Контент доступен под лицензией Creative Commons «Attribution» («Атрибуция») 4.0 Всемирная.
