Опыт трансплантации донорской почки пациентам с терминальной стадией хронической почечной недостаточности
Пересадка почки, обеспечивающая высокое качество жизни пациентам с терминальной стадией хронической почечной недостаточности, во всем мире признана одним из главных достижений современной медицины. В статье представлен собственный опыт оперативного лечения 44 пациентов, которым была выполнена ортотопическая трансплантация почек по различным показаниям за период с 2018 по 2020 г. Трансплантация почки от умершего донора выполнена 39 (88,6%) пациентам, от живого родственного донора — 5 (11,4%) пациентам. Показаниями к проведению трансплантации почек служили: терминальная стадия поражения почек в исходе хронического гломерулонефрита — 28 (64%) пациентов, поликистоза почек — 9 (20%) пациентов, диабетической нефропатии — 4 (9%) пациента, хронического пиелонефрита — 3 (7%) пациента. Кроме того, представлен пример успешного многоэтапного лечения больного с аутосомно-доминантной поликистозной болезнью почек, которому проведена нефрэктомия после трансплантации почки. Удаление правой нативной почки было выполнено в плановом порядке, показанием к удалению левой нативной почки послужил острый пиелонефрит. При ревизии обращали на себя внимание большие размеры почки, занимающей всю левую половину брюшной полости.
Ключевые слова: хроническая почечная недостаточность, трансплантация, донорская почка, аутосомно-доминантная поликистозная болезнь почек, нативная почка, острый пиелонефрит.
Для цитирования: Дунаевская С.С., Косик А.А., Карташков Е.В. Опыт трансплантации донорской почки пациентам с терминальной стадией хронической почечной недостаточности. РМЖ. Медицинское обозрение. 2021;29(8):11-13.
Experience of donor kidney transplantation in patients with end-stage chronic renal disease
S.S. Dunaevskaya1,2, A.A. Kosik1,2, E.V. Kartashkov2
1Prof. V.F. Voino-Yasenetsky Krasnoyarsk State Medical University, Krasnoyarsk
2Federal Siberian Research Clinical Center of the Federal Medical and Biological Agency, Krasnoyarsk
Kidney transplantation, which provides a high life quality to patients with end-stage chronic renal disease, is recognized worldwide as one of the main achievements of modern medicine. The article presents our experience concerning the surgical treatment of 44 patients who underwent orthotopic renal transplantation for various indications from 2018 to 2020. Kidney transplantation from a deceased donor was performed in 39 (88.6%) patients, from a living donor — in 5 (11.4%) patients. There were the following indications for kidney transplantation: end-stage renal disease in the outcome of chronic glomerulonephritis — 28 (64%) patients, polycystic kidney disease — 9 (20%) patients, diabetic nephropathy — 4 (9%) patients, chronic pyelonephritis — 3 (7%) patients. Besides, the article presents an example of successful multistage treatment of a patient with autosomal dominant polycystic kidney disease who underwent nephrectomy after kidney transplantation. The right-sided native nephrectomy was performed as planned, while the acute pyelonephritis served as an indication for the left-sided native nephrectomy. During the surgical exploration, attention was drawn to the large kidney size, which occupied the entire left half of the abdominal cavity.
Keywords: chronic renal disease, transplantation, donor kidney, autosomal dominant polycystic kidney disease, native kidney, acute pyelonephritis.
For citation: Dunaevskaya S.S., Kosik A.A., Kartashkov E.V. Experience of donor kidney transplantation in patients with end-stage chronic renal disease. RMJ. 2021;8:11–13.

Введение
Пересадка почки, обеспечивающая высокое качество жизни пациентам с терминальной стадией хронической почечной недостаточности (тХПН), во всем мире признана одним из главных достижений современной медицины [1–3]. То, что 50 лет назад было экспериментальным, рискованным методом ограниченного применения, стало рутинной клинической практикой более чем в 80 странах мира [4–7].
Во всем мире отмечается неуклонный рост количества больных хронической болезнью почек. С одной стороны, это связано с ростом числа пациентов с патологией почек, с другой — с распространенностью заболеваний, которые приводят к формированию хронической болезни почек, таких как сахарный диабет, артериальная гипертензия, системные заболевания и др. [8, 9]. Независимо от этиологии и патогенетических механизмов повреждения почек эти заболевания приводят к прогрессирующему, устойчивому к терапии, необратимому склерозу почечной паренхимы [10].
Однако, несмотря на успехи трансплантологии, пациенты с аутосомно-доминантным поликистозом почек имеют повышенный риск развития хирургических и инфекционных осложнений в послеоперационном периоде. Также проблемным и дискутабельным вопросом является определение сроков проведения нефрэктомий нативных почек [5].
В статье представлены собственный опыт проведения трансплантации почки и описание клинического наблюдения пациента, которому была выполнена нефрэктомия нативных почек в посттрансплантационном периоде.
Собственный опыт
Проанализированы результаты оперативного лечения 44 пациентов, которым была выполнена ортотопическая трансплантация почек по различным показаниям, оперированных в хирургическом отделении ФСНКЦ ФМБА России за период с 2018 по 2020 г. Мужчин среди них было 20 (46%), женщин — 24 (54%), средний возраст — 47 [36; 53] лет. Индекс массы тела больных составил 23,7 [21,8; 26,4] кг/м2. Средняя продолжительность нахождения больных в стационаре составила 17 [14; 24] сут.
Трансплантация почки от умершего донора была выполнена 39 (88,6%) пациентам, трансплантация почки от живого родственного донора — 5 (11,4%).
Трансплантация почек была выполнена по следующим показаниям: терминальная стадия поражения почек в исходе хронического гломерулонефрита — 28 (64%) пациентов, хроническая болезнь почек стадии С5 в исходе поликистоза почек — 9 (20%) пациентов, тХПН в исходе диабетической нефропатии — 4 (9%) пациента, в исходе хронического пиелонефрита — 3 (7%) пациента.
В послеоперационном периоде были зарегистрированы следующие осложнения: нефрогенная артериальная гипертензия, нефрогенная анемия, вторичный гиперпаратиреоз и/или гиперурикемия — у 23 (52%) пациентов, острый пиелонефрит нефротрансплантата — у 5 (11%), стриктура мочеточника с последующей резекцией стриктуры мочеточника и пластикой мочеточника по Боари — у 3 (7%), несостоятельность уретероцистонеоанастомоза — у 3 (7%), С-образный изгиб почечной артерии нефротрансплантата — у 2 (4%) пациентов, критический стеноз почечной артерии нефротрансплантата, по поводу которого было выполнено стентирование почечной артерии нефротрансплантата, — у 2 (4%), посттрансплантационный глюкокортикостероидиндуцированный сахарный диабет — у 1 (2%), IgА-васкулит с поражением почек — у 1 (2%).
Удаление трансплантата было выполнено 3 (7%) пациентам: 2 пациентам — по поводу дисфункции нефротрансплантата, его отторжения на 43-е и 90-е сутки соответственно, 1 пациенту — по причине разрыва верхнего полюса трансплантата с развитием кровотечения в забрюшинное пространство, постгеморрагической анемии тяжелой степени на 1-е сутки после операции.
Летальные исходы зарегистрированы в 2 (4,5%) случаях, срок наблюдения составил 4 года.
Нефрэктомия нативных почек была проведена в посттрансплантационном периоде 2 (22,2%) пациентам с аутосомно-доминантным поликистозом почек из 9 по поводу увеличивающихся размеров почек, сдавливающих органы забрюшинного пространства.
Клиническое наблюдение
Пациент П., 45 лет. Наследственность по поликистозу почек отягощена по материнской линии. В 1996 г. выявлен поликистоз почек, пациент не наблюдался, лечение не получал. В 2015 г. было зарегистрировано повышение азотемических показателей, с августа 2019 г. начата заместительная почечная терапия системным программным гемодиализом. Поставлен в лист ожидания на трансплантацию почки, рекомендовано удаление обеих нативных почек.
В сентябре 2020 г. пациенту был подобран донор. Операция проведена 28.09.2020. Функция трансплантата немедленная, моча получена на операционном столе, в дальнейшем в заместительной почечной терапии не нуждался. Достигнут уровень креатинина 180 мкмоль/л (на фоне приема адваграфа 11 мг/сут, именно на этой дозе достигнута целевая концентрация такролимуса 9,3 нг/мл). Стент удален 22.10.2020, в динамике по УЗИ умеренная каликоэктазия, в дальнейшем — динамика с регрессом.
14.10.2020 — гипертонический криз с клиникой транзиторной ишемической атаки в вертебробазилярном бассейне, осмотрен неврологом, назначена сосудистая терапия, по данным КТ-ангиографии головного мозга: без ишемических повреждений, в дальнейшем (15.10.2020) — без отрицательной динамики, на фоне проводимой терапии достигнут регресс неврологической симптоматики.
Вопрос о проведении билатеральной нефрэктомии нативных почек встал в посттрансплантационном периоде. 30.06.2021 была проведена лапароскопическая нефрэктомия справа. Послеоперационный период протекал гладко. Был выписан на амбулаторное лечение, второй этап лечения запланирован на октябрь 2021 г. Однако 24.09.2021 почувствовал ухудшение самочувствия, появилась боль в проекции левой почки, повысилась температура до 37,5 °С, амбулаторно начал прием амоксиклава 2000 мг/сут, клинического улучшения не было, в течение 2 сут сохранялась температура до 39 °С, госпитализирован в отделение хирургии с подозрением на острый пиелонефрит нативной почки.
29.09.2021 проведена операция — нефрэктомия слева. Продолжительность операции составила 290 мин, кровопотеря — 700 мл. При ревизии определялась кистозно-измененная левая почка размерами 35×25×25 см, занимающая всю левую половину брюшной полости, оттесняющая петли тонкого кишечника и нисходящую часть толстой кишки слева (рис. 1).
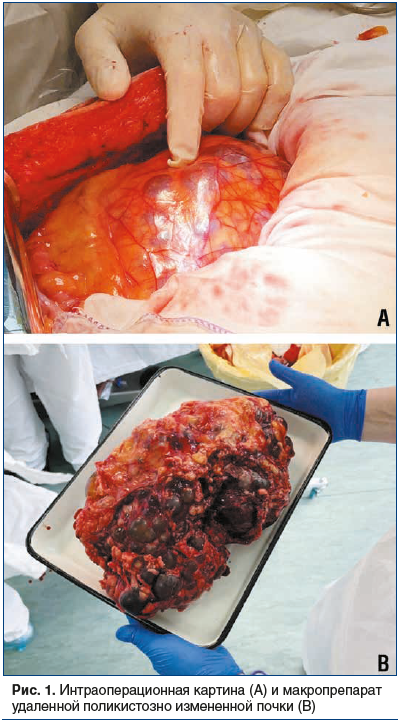
Послеоперационный период — без осложнений, через 2 нед. выписан на амбулаторное лечение. При осмотре пациента через 2 мес. функция трансплантированных почек удовлетворительная, состояние пациента стабильное.
Обсуждение
За последнее десятилетие трансплантация органов как в нашей стране, так и в мире получает все более широкое распространение. Результаты работы отделений органного донорства и трансплантации свидетельствуют о том, что показатели выживаемости пациентов в течение 1 года и 5 лет составляют примерно 85% и 75% соответственно, по нашим данным, этот показатель составил 95,5%. С развитием этого направления происходит корректировка показаний к трансплантации, а количество абсолютных противопоказаний уменьшается. Следовательно, в будущем можно ожидать увеличение количества пациентов, направленных на трансплантацию органов. Между тем в мире имеется недостаточное количество донорских органов, поставлена задача как можно быстрее найти пути ее решения [1, 7–9].
Представленное клиническое наблюдение демонстрирует необходимость запланированного многоэтапного оперативного лечения пациентов с поликистозом почек. Нефрэктомия нативных почек проводится приблизительно у 21% пациентов с аутосомно-доминантным поликистозом почек в различные сроки. Зачастую нефрэктомия нативных почек выполняется перед трансплантацией, однако данное оперативное вмешательство возможно и в посттрансплантационном периоде [5]. Решение вопроса о сроках выполнения нефрэктомии нативных почек должно приниматься индивидуально, в зависимости как от состояния пациента в предтрансплантационном периоде, так и от размеров нативных почек и оказываемого ими давления на органы брюшной полости и забрюшинного пространства.
Заключение
Количество больных с тХПН неуклонно растет. Сегодня трансплантация почки является оптимальным способом лечения таких пациентов. В трансплантологии очень важен периоперационный период, который характеризуется высочайшей степенью стандартизации, направленной на сокращение количества послеоперационных осложнений инфекционного и хирургического характера. Однако вопрос о времени и сроках проведения нефрэктомии нативных почек у пациентов с аутосомно-доминантным поликистозом почек до сих пор является дискутабельным. По мере развития хирургии трансплантации почек актуальным является не только успешное выполнение оперативного лечения, но и достижение высокой продолжительности и качества жизни пациента, что зачастую требует проведения многоэтапных хирургических вмешательств.
2. Гарсия Г.Г., Харден П., Чапмэн Д. Значение трансплантации почки в мире. Врач. 2012;6:6–8. [Garsiya G.G., Kharden P., Chapmen D. The Importance of Kidney Transplantation in the World. Vrach. 2021;6:6–8 (in Russ.)].
3. Yacoubian A.A., Dargham R.A., Khauli R.B. A review of the possibility of adopting financially driven live donor kidney transplantation. Int Braz J Urol. 2018;44(6):1071–1080. DOI: 10.1590/S1677-5538.
4. Ватазин А.В., Зулькарнаев А.Б., Крстич М. Септические бактериальные осложнения после трансплантации почки. Академический журнал Западной Сибири. 2012;1:17–17a. [Vatazin A.V., Zul’karnaev A.B., Krstich M. Septic bacterial complications after kidney transplantation. Akademicheskiy zhurnal Zapadnoy Sibiri. 2012;1:17–17a (in Russ.)].
5. Augustine J. Kidney transplant: New opportunities and challenges. Cleve Clin J Med. 2018;85(2):138–144. DOI: 10.3949/ccjm.85gr.18001.
6. Timsit M.O., Kleinclauss F., Thuret R. History of kidney transplantation surgery. Prog Urol. 2016;26(15):874–881. DOI: 10.1016/j.purol.2016.08.003.
7. Territo A., Mottrie A., Abaza R. et al. Robotic kidney transplantation: current status and future perspectives. Minerva Urol Nefrol. 2017;69(1):5–13. DOI: 10.23736/S0393-2249.16.02856-3.
8. Ватазин А.В., Зулькарнаев А.Б. Трансплантация почки как оптимальный метод лечения хронической болезни почек. Лечебное дело. 2013;3:47–52. [Vatazin A.V., Zul’karnaev A.B. Kidney transplantation as optimal treatment for chronic kidney disease. Lechebnoe delo. 2013;3:47–52 (in Russ.)].
9. Huang Y., Samaniego M. Preemptive kidney transplantation: has it come of age? Nephrol Ther. 2012;8(6):428–432. DOI: 10.1016/j.nephro.2012.06.004.
10. Лубенников А.Е., Трушкин Р.Н., Кантимеров Д.Ф. и др. Нефрэктомия у пациентов с аутосомно-доминантной поликистозной болезнью почек после трансплантации почки. Экспериментальная и клиническая урология. 2020;5(13):126–131. [Lubennikov A.E., Trushkin R.N., Kantimerov D.F. et al. Nephrectomy in patients with autosomal dominant polycystic kidney disease following kidney transplantation. Eksperimental’naya i klinicheskaya urologiya. 2020;5(13):126–131 (in Russ.)].

Контент доступен под лицензией Creative Commons «Attribution» («Атрибуция») 4.0 Всемирная.
