Штрихи к «портрету» пациента с болевым синдромом. Разные подходы к терапии в зависимости от локализации боли и возраста больного
Более 90% людей подвержены болевым синдромам. От 15% до 25% взрослого населения страдает от хронической боли. Распространенность хронической боли в старшей возрастной группе может достигать 86%. Цель данной статьи — помочь врачу в выборе тактики лечения, ориентируясь на «портрет» пациента с болевым синдромом с учетом локализации болевого синдрома и возраста больного.. Боль в шее (цервикалгия) на фоне дегенеративных изменений в шейных позвонках наблюдается у 25% взрослых людей до 40 лет, у 50% — после 40 лет, у 85% — в возрасте 60 лет. Цервикалгия чаще наблюдается у женщин в возрасте 40 лет. Препаратами выбора являются нестероидные противовоспалительные препараты (НПВП) в сочетании с миорелаксантом и разными лечебными упражнениями, также используются препараты хондроитина сульфата (ХС). Пациенты с болями в нижней части спины (БНЧС) с мышечно-тоническим синдромом или без него — как правило, лица в возрасте старше 50 лет, преимущественно женщины, для купирования болевого синдрома используют в равной степени комбинации препаратов: НПВП + миорелаксант, НПВП + инъекции ХС, реже монотерапию перорально глюкозамина сульфатом (ГС). Терапия лиц пожилого возраста с болевым синдромом должна учитывать возрастные особенности пациента с коморбидными соматическими заболеваниями, остеоартритом (ОА), инволютивными изменениями (саркопения), локомотивным синдромом.. С учетом последних рекомендаций европейских и американских исследователей воздействие на боль у лиц пожилого возраста может быть достигнуто путем применения ХС и ГС, которые обладают доказанной противовоспалительной активностью и структурно-модифицирующими эффектами.
Ключевые слова: боль в нижней части спины, остеоартрит, нестероидные противовоспалительные препараты, SYSADOA, хондроитина сульфат, Хондрогард, глюкозамина сульфат, Сустагард Артро.
Для цитирования: Шавловская О.А. Штрихи к «портрету» пациента с болевым синдромом. Разные подходы к терапии в зависимости от локализации боли и возраста больного. РМЖ. Медицинское обозрение. 2021;29(7):32-38.
Outlines of the patient profile with pain syndrome. Different approaches to therapy depending on the pain localization and the age of the patient
O.A. Shavlovskaya
International University of Rehabilitation Medicine, Moscow, Russian Federation
More than 90% of people are prone to pain syndromes. 15% to 25% of the adult population suffers from chronic pain. The prevalence of chronic pain in the elderly group can reach 86%. The article is aimed at the help of the doctor in choosing treatment tactics, focusing on the patient profile with a pain syndrome (considering the pain syndrome localization and the patient’s age). Neck pain (cervicalgia) in the setting of degenerative changes in the cervical vertebrae is observed in 25% of adults under 40 years, in 50% — after 40 years, in 85% — at the age of 60 years. Cervicalgia is commonly observed in women aged 40 years. The front-line therapy is nonsteroidal anti-inflammatory drugs (NSAIDs) in combination with a muscle relaxant and various therapeutic exercises, as well as chondroitin sulfate (CS) preparations. As a rule, patients with low back pain (LBP) with or without muscular tonic syndrome are people over the age of 50, mainly women. Equally combinations of drugs are used to relieve pain: NSAIDs + muscle relaxant; NSAIDs + CS injections; less common, oral glucosamine sulfate (GS) monotherapy. Therapy of elderly people with pain syndrome should consider the patient’s age characteristics with comorbid somatic diseases, osteoarthritis (OA), involutional ch anges (sarcopenia), locomotive syndrome. Considering the latest recommendations of European and American researchers, the effect on pain in the elderly can be achieved by using CS and GS, which have proven anti-inflammatory activity and structural modifications.
Keywords: low back pain, osteoarthritis, nonsteroidal anti-inflammatory drugs, SYSADOA, chondroitin sulfate, Chondroguard, glucosamine sulfate, Sustaguard Artro.
For citation: Shavlovskaya O.A. Outlines of the patient profile with pain syndrome. Different approaches to therapy depending on the pain localization and the age of the patient. RMJ. 2021;7:32–38.
Введение
Хроническая боль продолжает по-прежнему оставаться одной из актуальных проблем современной медицины.. Боль — неприятное или мучительное ощущение, сложное, многофакторное, зависящее от взаимодействия ряда биопсихосоциальных факторов. Более 90% людей в мире подвержены болевым синдромам. От 15% до 25% взрослого населения страдают от хронической боли [1].
Болезни опорно-двигательной системы, сопровождающиеся болевым синдромом, занимают 1‑е место по обращаемости за медицинской помощью. В последние годы распространенность боли в спине и суставах достигла масштабов медико-социальной проблемы. Боль в суставе (артралгия) как синдром может быть спровоцирована различными патологическими состояниями (ревматоидный артрит, системные заболевания, постинфекционные и посттравматические осложнения и др.). Представленность болевых синдромов в общей популяции: коленные/тазобедренные суставы — до 57,8% [2], плечевой сустав — от 26% (с вовлечением периартикулярных тканей — до 48–84% [3–5]), боль в нижней части спины (БНЧС) — до 85% [6], боль в шее (цервикалгия) — 10,4–21,3% [7]. Приблизительно треть взрослых лиц в популяции в течение года испытывают боли в спине, при этом 14% страдают от боли и в шее, и в пояснице, 12% — только в пояснице, 5% — только в шее [8]. Через год после дебюта БНЧС 33% больных беспокоит умеренная, а 15% — сильная боль [9], у 75% пациентов после перенесенного эпизода острой боли в спине наблюдается рецидив [10].
Распространенность хронической боли в старшей возрастной группе варьирует от 27% до 86% [11]. Согласно исследованию ROAD (Research on Osteoarthritis / Osteoporosis Against Disability) отмечается высокая частота встречаемости (до 50%) дегенеративной патологии суставов (в частности, остеоартрит, ОА) в популяции лиц старше 60 лет [12].
Рекомендации Европейского общества по клиническим и экономическим аспектам остеопороза и остеоартрита (ESCEO)
В России ориентируются на клинические рекомендации Европейского общества по клиническим и экономическим аспектам остеопороза и остеоартрита (European Society for Clinical and Economic Aspects of Osteoporosis and Osteoarthritis, ESCEO). В 2019 г.. появился обновленный Европейский алгоритм ведения пациентов с ОА коленного сустава [13, 14], согласно которому применение хондропротекторов (ХП) составляет базовую часть лечения ОА (шаг 1). В предложенных рекомендациях было впервые подчеркнуто, что 1) начинать терапию ОА надо с хондроитина сульфата (ХС) и глюкозамина сульфата (ГС), а уже потом добавлять топические нестероидные противовоспалительные препараты (НПВП); 2) ХС и ГС должны быть фармацевтического качества; 3) пероральные формы ХС и ГС должны применяться длительно (рис. 1) [13]. Согласно рекомендациям Американской коллегии ревматологов (American College of Rheumatology, ACR) 2019 г.. [15] терапию ОА следует начинать с топических НПВП как препаратов с меньшими системными побочными эффектами.. Именно такую терапию ACR считает предпочтительной: сначала топические, затем (при их неэффективности) пероральные НПВП.. И только при ОА тазобедренного сустава сразу рекомендуются пероральные НПВП, что связано с глубиной залегания структур, задействованных в патогенезе ОА. Согласно рекомендациям Российского общества по изучению боли (РОИБ) при острой БНЧС (средний уровень доказательности) назначаются НПВП [16], и применяться они должны коротким курсом, в минимальных эффективных дозах, с учетом риска возможных побочных эффектов [17].
![Рис. 1. Алгоритм терапии ОА согласно рекомендациям ESCEO 2019 г. (сокращенный вариант) [14] Рис. 1. Алгоритм терапии ОА согласно рекомендациям ESCEO 2019 г. (сокращенный вариант) [14]](/upload/medialibrary/a15/32-1.png)
Цель данной статьи — помочь врачу сориентироваться в выборе тактики лечения, ориентируясь на «портрет» пациента с болевым синдромом, с учетом локализации болевого синдрома и возраста больного.
Возможные варианты терапии пациента молодого возраста с болями в шее (цервикалгией) вертеброгенной природы
Традиционно локальную боль в позвоночнике подразделяют в соответствии с его отделами. Особенности анатомо-физиологических отделов позвоночника определяют распространенность и клинические проявления болевых синдромов.. Чаще всего боли в спине локализуются в шейном и поясничном отделах позвоночника.
Согласно исследованию «Глобальное бремя болезней» (Global Burden of Disease, 2010) боль в шее находится на 4-м месте среди причин инвалидности при оценке по показателю «годы, прожитые с инвалидностью» (Years Lived with Disability, YLD) и на 21-м месте «по общей обременности заболеванием» из 291 заболевания [18], что приводит к снижению производительности труда, увеличению числа невыходов на работу и увеличению расходов на страхование [19].
Общая распространенность боли в шее среди населения в целом колеблется от 0,4% до 86,8% (в среднем 23,1%), распространенность цервикалгии — в пределах от 0,4% до 41,5% (в среднем 14,4%), распространенность за 1 год — от 4,8% до 79,5% (в среднем 25,8%) [7, 20]. Более высокая частота возникновения цервикалгии отмечена у женщин, повышенный риск развития наблюдается в возрастной группе 35–49 лет, после чего риск развития цервикалгии начинает снижаться [7].
Выраженные дегенеративные изменения дисков шейных позвонков обнаруживаются у 25% взрослых людей до 40 лет, у 50% людей после 40 лет и, наконец, у 85% людей в возрасте 60 лет [21]. Наиболее часто поражается диск C5–С6 и в несколько меньшей степени — диски C6–С7 и C4–С5 [22]. Однако в других источниках сообщается, что развитие болевого синдрома в области шеи часто связано с поражением позвонка C2–C3 или С3–С4 [23]. Болевые синдромы в шейном отделе позвоночника в старшей возрастной группе встречаются редко. Дегенеративные изменения в шейном отделе позвоночника являются источником трех клинических синдромов: аксиальных болей в шее, цервикальной радикулопатии, цервикальной миелопатии; у некоторых пациентов наблюдается комбинация этих трех синдромов [24]. Источниками формирования цервикалгии могут быть верхние шейные мышцы, сухожилия; унковертебральные сочленения; фасеточные суставы; периост, связки [24]. Также среди факторов риска развития боли в шее рассматривают эмоциональные факторы (подавленное настроение (депрессия), высокая стрессовая нагрузка), ведущие к напряжению мышц шеи [25].
Исходя из наблюдений за пациентами с болевыми синдромами в области шеи, следует отметить, что преимуществами обладает комплексный подход, сочетающий в себе физические, поведенческие и фармакологические методы лечения [1, 26]. Одним из условий успешной терапии является купирование болевого синдрома, с этой целью назначаются НПВП. При интенсивной боли или в случае недостаточного терапевтического ответа на НПВП, в качестве альтернативной терапии или дополнительно могут назначаться симптоматические препараты замедленного типа действия (Symptomatic Slow Acting Drugs for OsteoArthritis, SYSADOA). Они включены в российские и зарубежные руководства по лечению остеоатрита (ОА) и других дегенеративно-дистрофических заболеваний. SYSADOA — это препараты со структурно-модифицирующими свойствами, ХП, среди которых наиболее известным является ХС, Хондрогард® [27].
Сообщается об успешном опыте применения комплексной терапии миорелаксантом (толперизон) в сочетании с НПВП (мелоксикам) у 81 пациента (средний возраст — 43,3 года) с острой болью в шейном отделе позвоночника [28]. Методом рандомизации пациенты разделились на 2 группы: 1-я группа (n=41) получала гелевую форму мелоксикама в сочетании с внутримышечными инъекциями толперизона 2 р/сут курсом 15 сут и постизометрической релаксацией мышц (ПИРМ); 2-я группа (n=40) получала таблетированную форму мелоксикама 15 мг/сут курсом 15 дней с ПИРМ.. Более выраженная положительная динамика (регресс миофасциальных и корешковых синдромов, нормализация биомеханических параметров) получена на фоне лечения толперизоном в сочетании с мелоксикамом и ПИРМ.
В другом исследовании с участием 120 пациентов (средний возраст — 48,8 года) с острыми болевыми синдромами на шейном, грудном и поясничном уровнях [29] также продемонстрирована эффективность терапии НПВП разных групп в течение 7 дней. Авторами сделан вывод, что НПВП разных групп могут быть препаратами первой линии при острой боли в шее и спине. Применение НПВП сопровождается быстрым противовоспалительным и обезболивающим действием, улучшает качество жизни пациентов при минимальном числе побочных эффектов..
Представляют интерес результаты клинического наблюдения ведения пациентов с вертеброгенной цервикалгией с использованием препарата Хондрогард® 400 мг/нед. (курсовая доза 2,4 г) при стандартном внутримышечном введении [27, 30] в ягодичную мышцу в течение 6 нед. в сочетании с техникой мышечной релаксации и растяжения мышц [31]. Под наблюдением находились 57 больных, из которых 94,7% составляли женщины, средний возраст — 55,3 года. У 90% пациентов выявлен спондилоартроз шейного отдела позвоночника.. Оценивались болевые характеристики (субъективно, пальпаторно), функциональные изменения в области шеи (амплитуды ротации головы) и показатели качества жизни. Динамика состояния пациентов проводилась при включении в исследование, через 3 и 6 мес. наблюдения.. К концу наблюдения получено значимое снижение выраженности ночной боли в шее по ВАШ более чем на 80%, отмечалось уменьшение выраженности болевого синдрома при пальпации остистых отростков шейных позвонков на 97%. Амплитуда ротации головы при наклонах вправо-влево увеличилась на 40,5%, при наклонах вперед-назад — на 80%. Полученные данные продемонстрировали благоприятное соотношение эффективности и безопасности предлагаемого метода лечения.
Попробуем кратко охарактеризовать пациента с болью в шее.. Одни исследователи сообщают, что цервикалгия чаще наблюдается у женщин [19, 31], другие считают, что боль в шее в равной степени встречается и у мужчин, и у женщин [28]. Также имеются сообщения, что при детальном отборе пациентов из групп риска (опасные профессии, малоподвижная работа и др.) имеется преобладание данной патологии у мужчин, однако среди пациентов в возрастной категории 41–45 лет заболевание встречается одинаково часто среди лиц обоего пола [26]. Таким образом, можно заключить, что боль в шее в большей степени свойственна женщинам в возрасте 40 лет. Как правило, препаратом выбора является НПВП в сочетании с миорелаксантом и разными комбинациями лечебно-физкультурных тренингов, но также возможно применение ХС.
Возможные варианты терапии пациента среднего возраста с БНЧС и мышечно-тоническим болевым синдромом
Представляют интерес результаты ряда клинических исследований. В одном из них дана сравнительная оценка эффективности лечения пациентов с неспецифической БНЧС при назначении комплексной терапии (миорелаксант + НПВП) и при монотерапии НПВП [32]. В исследование вошли 60 больных (65% женщин), средний возраст — 53,7 года.. Основным критерием включения была выраженность боли более 4 баллов по численно-рейтинговой шкале (ЧРШ), костно-дистрофические изменения пояснично-крестцового отдела позвоночника при визуализации. Проводимая терапия в 1-й группе (n=30; средний возраст — 50,6 года) включала комбинированную терапию НПВП (мелоксикам 7,5 мг 2 р/сут в течение 7 дней) и миорелаксант (толперизон 150 мг 2 р/сут в течение 10 дней), в группе контроля (n=30; 56,8 года) — только НПВП (мелоксикам 7,5 мг 2 р/сут в течение 7 дней). Статистических различий между группами по возрасту не было.. Пациенты обеих групп предъявляли жалобы на боли в поясничном отделе позвоночника, усиливающиеся при движении, с иррадиацией в ногу, на ограничение подвижности в поясничном и пояснично-крестцовом отделах позвоночника из-за боли, чувство скованности и напряжения в поясничном отделе.. У большинства обследованных выявлена болезненность при пальпации остистых отростков, напряжение паравертебральных мышц, мышечно-тонический синдром (МТС) в нижней части спины. Оценка динамики болевого синдрома по ЧРШ (боль в покое, боль при движении, боль при пальпации) на 14-й и 30-й день показала, что эффективность терапии в группе НПВП + миорелаксант значимо выше, чем в группе НПВП.. Выраженность боли в группе НПВП + миорелаксант статистически значимо уменьшалась на 81,9%, в группе НПВП — на 71,8%. По шкале Освестри в группе НПВП + миорелаксант получена более выраженная положительная динамика. При назначении комплексной терапии (мелоксикам + толперизон) статистически значимо улучшились показатели функционального статуса больных — на 64,2%, в группе НПВП — на 29,4%. Полученные результаты продемонстрировали, что применение комплексной терапии БНЧС позволяет улучшить результаты лечения.
Представляют интерес результаты другого клинического исследования по ведению пациентов с неспецифической БНЧС с использованием препарата Хондрогард® при стандартном внутримышечном введении в ягодичную мышцу в сочетании с НПВП (мелоксикам) при сравнении с группой пациентов, которым назначали только мелоксикам [33]. Оценивалась степень влияния инъекционного ХС на выраженность болевого синдрома в составе комплексной терапии боли в спине.. В исследовании приняли участие 60 пациентов (61,7% женщин), средний возраст — 48,65 года. При рентгенографическом исследовании выявлены костно-дистрофические изменения в поясничном отделе позвоночника (сужение суставной щели, краевые остеофиты, гипертрофия суставного отростка, эрозивные изменения суставной поверхности). Основным критерием включения была боль более 4 баллов по ЧРШ. Проводимая терапия в 1-й группе (n=30; 48,1 года) включала внутримышечные инъекции ХС по схеме: первые 3 инъекции (1, 3, 5-й день) — по 1 мл (100 мг), с 4-й инъекции (7-й день) — по 2 мл (200 мг), в течение 6 нед. в сочетании с НПВП (мелоксикам) 7,5 мг 2 р/сут, курсом 7–10 дней.. В группе контроля (n=30; 49,3 года) назначался только НПВП (мелоксикам) 7,5 мг 2 р/сут, курсом 7–10 дней. Оценка динамики болевого синдрома по ЧРШ (боль в покое, боль при движении, боль при пальпации) на 10, 20 и 50-й дни показала, что эффективность терапии в группе НПВП + ХС выше, чем в группе НПВП. Выраженность боли в группе НПВП + ХС статистически значимо уменьшалась на 89,8%, в группе НПВП — на 68,3%. По шкале Освестри в группе НПВП + ХС получена более выраженная положительная динамика. При назначении комплексной терапии статистически значимо улучшились показатели функционального статуса больных — в 95,5% случаев по сравнению с группой НПВП — в 86,6%. Полученные результаты продемонстрировали, что применение внутримышечных инъекций исследуемого препарата в комплексной терапии БНЧС позволяет улучшить эффективность лечения.
Выполнено сравнение эффективности перорального применения ХП Сустагард® артро (порошок для приготовления раствора для приема внутрь), содержащего глюкозамина сульфат (ГС), и различных НПВП с целью уменьшения степени выраженности боли в нижней части спины. Одной из задач исследования была оценка уровня глюкозы в крови у больных, принимающих ХП [34]. Основным критерием включения была выраженность боли более 4 баллов по ЧРШ, костно-дистрофические изменения пояснично-крестцового отдела позвоночника при визуализации.. Наблюдались 60 больных (76,7% женщин) с БНЧС, разделенных на две группы: терапия пациентов из 1-й группы (n=30; средний возраст — 53 года) включала назначение Сустагард® артро (содержимое 1 пакета 1 р/сут внутрь) в течение 6 нед.; больные из 2-й (контрольной) группы (n=30; средний возраст — 49,1 года) получали инъекционные формы НПВП коротким курсом 3–7 дней. Статистических различий между группами по возрасту не было.. Уменьшение выраженности болевого синдрома по ЧРШ и оценке функционального статуса (шкала Освестри) не имело статистически значимых различий, что свидетельствует о схожей эффективности терапии болевого синдрома как при пероральном приеме препарата Сустагард® артро, так и при применении НПВП. Следует отметить, что колебания уровня глюкозы на фоне приема ХП не выходили за верхнюю границу нормы, что важно для пациентов старшей возрастной группы с коморбидными заболеваниями..
Приведем краткую характеристику пациента с БНЧС и МТС.. К данной категории больных могут быть отнесены лица в возрасте старше 50 лет, преимущественно женского пола, соответствующие критериям БНЧС, с МТС или без него. В равной степени препаратами выбора могут быть как комбинированная терапия НПВП + миорелаксант, НПВП + ХС (инъекции препарата Хондрогард®), так и, в ряде случаев, монотерапия пероральными ХП (Сустагард® артро).
Особенности терапии пациента старшего возраста с БНЧС, ОА, локомотивным синдромом и коморбидными заболеваниями
Важными моментами терапии лиц пожилого возраста с болевыми синдромами являются высокая коморбидность распространенного ОА различной локализации с отягощенным соматическим анамнезом, а также инволютивные изменения в физиологии человека, такие как саркопения (возрастное атрофическое дегенеративное изменение скелетной мускулатуры, приводящее к постепенной потере мышечной массы и силы), локомотивный синдром (неудовлетворительное состояние пациентов старше 60 лет, при котором им требуется или может потребоваться в ближайшем будущем посторонняя помощь из-за ухудшения функционального состояния опорно-двигательного аппарата, включающего патологию костной ткани, суставов, мышц и нервной системы) [35]. В основе ОА лежит деструкция всех составляющих элементов сустава (хряща, субхондральной кости, связок, капсулы, периартикулярных мышц). ОА у лиц старше 60 лет является частой причиной хронической боли с ограничением или утратой подвижности, травматизации. Для ОА любого типа характерна потеря мышечной силы (динапения) с последующим развитием саркодинапении и саркопении [36].
В одном из клинических исследований с участием 300 пациентов (средний возраст — 75,1 года, 87,3% женщин) с хроническим болевым синдромом дана оценка влияния мышечной массы и силы на интенсивность и длительность болевого синдрома у пациентов старше 60 лет [37]. При сравнении пациентов с нормальной мышечной массой и силой с пациентами с саркопенией, сниженной мышечной массой и силой выявили, что чем ниже у пациентов мышечная масса, тем интенсивнее и длительнее болевой синдром. Стратегии коррекции или замедления развития локомоторного синдрома должны включать в себя в первую очередь изменение двигательного режима и рациона питания (с добавлением в рацион витамина D, ГС и ХС) [36].
У пациентов в возрасте 60 лет артроз фасеточных суставов встречается чаще, чем у лиц более молодого возраста, как и ОА тазобедренных суставов [38, 39]. Обследование лиц в возрасте 67 лет, проведенное с использованием компьютерной томографии (КТ), выявило выраженные дегенеративно-дистрофические изменения на уровне поясничного отдела позвоночника (L4–L5, L5–S1) у 54% пациентов [40]. У пожилых пациентов при ОА и болях в спине местные формы НПВП (гели, мази, пластыри) предпочтительнее пероральных, поскольку риск развития кардиоваскулярных событий (острого инфаркта миокарда) ниже [41]. У пожилых пациентов и лиц с риском развития сердечно-сосудистого заболевания (ССЗ) необходимо с осторожностью использовать НПВП, в том числе местно.
Снижение риска сердечно-сосудистых и желудочно-кишечных осложнений при лечении пациентов старшего возраста со старческой астенией может быть достигнуто путем применения ХС и ГС. Результаты метаанализов указывают на высокую эффективность ХС при лечении ОА и саркопении [42–44]. В ряде рандомизированных плацебо-контролируемых исследований была продемонстрирована эффективность ХС при болевом синдроме у пациентов с ОА коленного сустава.
В одном из исследований у пациентов с рецидивом хронической боли в коленных суставах и БНЧС (при доказанной связи боли с ОА фасеточного сустава и дегенеративными изменениями межпозвонкового диска) дана оценка эффективности и безопасности интермиттирующей схемы парентерального введения ХС и ГС в совокупности с ежедневной физической активностью (ходьбой и индивидуально подобранным комплексом физических упражнений) [45]. В исследование вошли 70 пациентов, разделенных на 2 группы: в 1-й группе (n=35; средний возраст — 52,7 года; 68,6% женщин) использовалась интермиттирующая схема парентерального введения ХС (Хондрогард®) по 2,0 мл (200 мг) в/м через день № 20 и ГС (Сустагард® артро) по 3,0 мл в/м (раствор 200 мг/мл; ампулы по 2 мл и 1 мл растворителя) через день № 20. Препараты вводили в режиме чередования: 1, 3, 5-й и т. д. день — ХС; 2, 4, 6-й и т. д. день — ГС. В группе контроля (n=35; средний возраст — 54,6 года; 65,7% женщин) применяли НПВП разных групп. Предложенная схема интермиттирующей терапии позволила добиться эффективного обезболивания в 91,4% случаев, прием НПВП — в 62,9%. В течение 6 нед. лечения ХС и ГС интенсивность боли в суставах уменьшилась на 62%, в спине — на 69%, качество жизни улучшилось на 39%, существенных нежелательных явлений не отмечено, в том числе изменений биохимических показателей, характеризующих функцию печени и почек, выявлена тенденция к снижению уровня С-реактивного белка.
Можно ориентировочно охарактеризовать пациента с БНЧС, ОА, локомотивным синдромом и коморбидными заболеваниями.. Во многих исследованиях под наблюдением находились пациенты в возрасте старше 60 лет, преимущественно женщины (от 65% до 85%). Схемы терапевтического воздействия на болевой синдром у лиц старшей возрастной группы назначаются крайне аккуратно, с учетом коморбидных заболеваний, инволютивных изменений, возможных побочных явлений от применения НПВП. С учетом последних рекомендаций европейских и американских ученых воздействие на боль у лиц пожилого возраста может быть достигнуто применением ХС и ГС.
Хондрогард® является хорошо зарекомендовавшим себя инъекционным ХП для стартовой терапии ОА, с высоким уровнем доказательной базы.. ХС включен в клинические рекомендации МЗ РФ для лечения хронической боли у пациентов пожилого и старческого возраста (уровень убедительности рекомендации – A; уровень достоверности доказательств – 1). Эксперты подчеркивают, что для купирования болевого синдрома в суставах рекомендуется использовать именно парентеральные формы ХС (100–200 мг/сут, через день, курс: 25–30 инъекций). Эффективность и безопасность применения ХС у пациентов с ОА подтверждены в многочисленных исследованиях, а также систематических обзорах и метаанализах..
Заключение
В статье была предпринята попытка представить «портрет» пациента с болевым синдромом и возможными схемами терапевтического воздействия в зависимости от локализации болевого синдрома и с учетом возрастного аспекта.
При всех перечисленных выше состояниях в клинической практике используются различные группы фармакотерапевтических препаратов. Препараты, обладающие выраженным противовоспалительным эффектом, такие как НПВП, назначают для купирования острого болевого синдрома, при обострении хронической боли. Препараты с хондропротективным типом действия используют с целью сохранить структуру хряща; ХП также обладают медленным противовоспалительным действием. Возможность длительного и безопасного курсового применения ХП (для инъекционного ХС — до 2 мес.) и существенно меньшее (практически отсутствует) количество возможных нежелательных явлений по сравнению с НПВП позволяют широко применять ХП у пациентов старших возрастных групп, в том числе с сопутствующими коморбидными заболеваниями. Указанные обстоятельства диктуют необходимость персонифицированного подхода при выборе тактики лечения болевых синдромов, с учетом ожидаемых клинических эффектов от применения препаратов, вариабельности заболевания и возраста пациента (рис. 2).
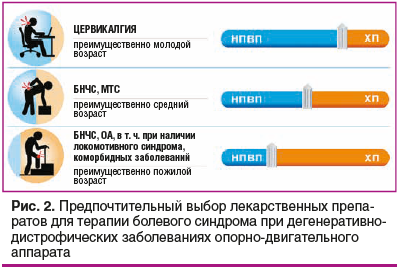
Таким образом, для купирования боли при дегенеративно-дистрофических заболеваниях суставов и позвоночника короткими курсами используются НПВП, наряду с которыми возможно длительное применение ХП. Курсовое применение инъекционного ХС, обладающего не только анальгетическим, но и структурным действием на хрящ, является хорошо зарекомендовавшей себя мерой борьбы с болевым синдромом в суставах у пациентов с ОА, с накопленной доказательной базой эффективности и безопасности (в том числе с собственным метаанализом).
Благодарность
Редакция благодарит компанию ЗАО «ФармФирма «Сотекс» за оказанную помощь в технической редактуре настоящей публикации.
2. Thiem U., Lamsfuß R., Günther S. et al. Prevalence of self-reported pain, joint complaints and knee or hip complaints in adults aged ≥40 years: a cross-sectional survey in Herne, Germany. PLoS One. 2013;8(4):e60753. DOI: 10.1371/journal.pone.0060753.
3. Шавловская О.А., Гордеева И.Е., Ансаров Х.Ш., Прокофьева Ю.С. Хронический болевой синдром при заболеваниях периартикулярных тканей. Журнал неврологии и психиатрии им. С.С. Корсакова. 2020;120(3):104–114. [Shavlovskaya O.A., Gordeeva I.E., Ansarov K.Sh., Prokofyeva Yu.S. Chronic pain syndrome in diseases of periarticular tissues. Zhurnal Nevrologii i Psikhiatrii imeni S.S. Korsakova. 2020;120(3):104–114 (in Russ.)]. DOI: 10.17116/jnevro2020120031104.
4. Murphy R., Carr A. Management of shoulder pain in general practice. InnovAiT: Educat Inspirat General Pract. 2009;2(7):402–407. DOI: 10.1093/innovait/inp044.
5. Murphy R., Carr A. Shoulder pain. BMJ Clin Evid. 2010;2010:1107.
6. Becker H.H., Redaelli M., Strauch K. et al. Low back pain in primary care: costs of care and prediction of future health care utilization. Spine (Phila Pa 1976). 2010;35(18):1714–1720. DOI: 10.1097/brs.0b013e3181cd656f.
7. Hoy D.G., Protani M., De R., Buchbinder R. The epidemiology of neck pain. Best Pract Res Clin Rheumatol. 2010;24(6):783–792. DOI: 10.1016/j.berh.2011.01.019.
8. Wolsko P.M., Eisenberg D.M., Davis R. et al. Patterns and perception of care for treatment of back and neck pain: results of a national survey. Spine. 2003;28(3):292–297. DOI: 10.1097/01.brs.0000042225.88095.7c.
9. Tegner H., Frederiksen P., Esbensen B.A. et al. Neurophysiological pain education for patients with chronic low back pain: a systematic review and meta-analysis. Clin J Pain. 2018;34(8):778–786. DOI: 10.1097/ajp.0000000000000594.
10. McIntosh G., Hall H. Low back pain (acute). BMJ Clin Evid. 2011;1102.
11. Шавловская О.А., Золотовская И.А., Прокофьева Ю.А. Новый взгляд на лечение боли в спине в свете последних рекомендаций ESCEO. Неврология, нейропсихиатрия, психосоматика. 2020;12(6):90–95. [Shavlovskaya O.A., Zolotovskaya I.A., Prokofyeva Yu.A. A new look at back pain treatment in light of the latest ESCEO guidelines. Nevrologiya, Neiropsikhiatriya, Psikhosomatika. 2020;12(6):90–95 (in Russ.)]. DOI: 10.14412/2074-2711-2020-6-90-95.
12. Yoshimura N., Oka H., Muraki S. et al. Reference values for hand grip strength, muscle mass, walking time, and one-leg standing time as indices for locomotive syndrome and associated disability: the second survey of the ROAD study. J Orthopaed Sci. 2011;16(6):768–777. DOI: 10.1007/s00776-011-0160-1.
13. Bruyere O., Cooper C., Pelletier J. et al. An algorithm recommendation for the management of knee osteoarthritis in Europe and internationally: A report from a task force of the European Society for Clinical and Economic Aspects of Osteoporosis and Osteoarthritis (ESCEO). Semin Arthritis Rheum. 2014;44(3):253–263. DOI: 10.1016/j.semarthrit.2014.05.014.
14. Bruyere O., Honvo G., Veronese N. et al. An updated algorithm recommendation for the management of knee osteoarthritis from the European Society for Clinical and Economic Aspects of Osteoporosis, Osteoarthritis and Musculoskeletal Diseases (ESCEO). Semin Arthritis Rheum. 2019;49(3):337–350. DOI: 10.1016/j.semarthrit.2019.04.008.
15. Kolasinski S.L., Neogi T., Hochberg M.C. et al. 2019 American College of Rheumatology / Arthritis Foundation Guideline for the Management of Osteoarthritis of the Hand, Hip, and Knee. Arthritis Care Res (Hoboken). 2020;72(2):149–162. DOI: 10.1002/acr.24131.
16. Парфенов В.А., Яхно Н.Н., Кукушкин М.Л. и др. Острая неспецифическая (скелетно-мышечная) поясничная боль. Рекомендации Российского общества по изучению боли (РОИБ). Неврология, нейропсихиатрия, психосоматика. 2018;10(2):4–11 [Parfenov V.A., Yakhno N.N., Kukushkin M.L. et al. Acute nonspecific (musculoskeletal) low back pain. Guidelines of the Russian Society for the Study of Pain (RSSP). Nevrologiya, Neiropsikhiatriya, Psikhosomatika. 2018;10(2):4–11 (in Russ.)]. DOI: 10.14412/2074-2711-2018-2-4-11.
17. Парфенов В.А., Яхно Н.Н., Давыдов О.С. и др. Хроническая неспецифическая (скелетно-мышечная) поясничная боль. Рекомендации Российского общества по изучению боли (РОИБ). Неврология, нейропсихиатрия, психосоматика. 2019;11(Прил. 2):7–16. [Parfenov V.A., Yakhno N.N., Davydov O.S. et al. Chronic nonspecific (musculoskeletal) low back pain. Guidelines of the Russian Society for the Study of Pain (RSSP). Nevrologiya, Neiropsikhiatriya, Psikhosomatika. 2019;11(Suppl. 2):7–16 (in Russ.)]. DOI: 10.14412/2074-2711-2019-2S-7-16.
18. Hoy D., March L., Woolf A. et al. The global burden of neck pain: estimates from the Global Burden of Disease 2010 study. Ann Rheum Dis. 2014;73(7):1309–1315. DOI: 10.1136/annrheumdis-2013-204431.
19. Табеева Г.Р. Боль в шее: клинический анализ причин и приоритетов терапии. Неврология, нейропсихиатрия, психосоматика. 2019;11(Прил. 2):69–75. [TabeevaG.R. Neck pain: a clinical analysis of causes and therapy priorities. Nevrologiya, Neiropsikhiatriya, Psikhosomatika. 2019;11(Suppl. 2):69–75 (in Russ.)]. DOI: 10.14412/2074-2711-2019-2S-69-75.
20. Barreto T.W., Svec J.H. Chronic neck pain: nonpharmacologic treatment. Am Fam Physician. 2019;100(3):180–182.
21. Matsumoto M., Okada E., Ichihara D. et al. Age-related changes of thoracic and cervical intervertebral discs in asymptomatic subjects. Spine. 2010;35(4):1359–1364. DOI: 10.1097/brs.0b013e3181c17067.
22. Suzuki A., Daubs M.D., Hayashi T. et al. Patterns of cervical disc degeneration: analysis of magnetic resonance imaging of over 1000 symptomatic subjects. Global Spine J. 2018;8(3):254–259. DOI: 10.1177/2192568217719436.
23. Park M.S., Moon S.H., Kim T.H. et al. Relationship between modic changes and facet joint degeneration in the cervical spine. Eur. Spine J. 2015;24:2999–3004. DOI: 10.1007/s00586-015-4257-7.
24. Воробьева О.В. Цервикальная радикулопатия: диагностика и терапия. Эффективная фармакотерапия. 2012;2:40–45. [Vorobyeva O.V. Cervical radiculopathy: diagnosis and therapy. Effektivnaya farmakoterapiya. 2012;2:40–45 (in Russ.)].
25. Kim R., Wiest C., Clark K. et al. Identifying risk factors for first-episode neck pain: A systematic review. Musculoskelet Sci Pract. 2018;33:77–83. DOI: 10.1016/j.msksp.2017.11.007.
26. Алексеев К.Э., Жемчужнова Н.Л., Хоменчук Н.В., и др. Опыт проведения комплексной медицинской реабилитации пациентов с цервикалгией. Российский журнал боли. 2018;2(56):102–103. [Alekseev K.E., Zhemchuzhnova N.L., Khomenchuk N.V. et al. Experience of complex medical rehabilitation of patients with cervicalgia. Russian Journal of Pain. 2018;2(56):102–103 (in Russ.)].
27. Хондроитина сульфат (Электронный ресурс.) URL: https://www.rlsnet.ru/mnn_index_id_1787.htm (дата обращения: 07.06.2021). [Chondroitin sulfate (Electronic resource.) URL: https://www.rlsnet.ru/mnn_index_id_1787.htm (access date: 07.06.2021) (in Russ.)].
28. Барулин А.Е., Курушина О.В., Калинченко Б.М. Эффективность сочетанного применения миорелаксантов и топических форм НПВП в противоболевой терапии цервикалгии и цервикобрахиалгии. Медицинский алфавит. 2019;1(2–377):6–10. [Barulin A.E., Kurushina O.V., Kalinchenko B.M. Efficacy of combined use of muscle relaxants and topical forms of NSAIDs in anti-pain therapy of cervicalgia and cervicobihalgia. Medical Alphabet. 2019;1(2–377):6–10 (in Russ.)]. DOI: 10.33667/2078-5631-2019-1-2(377)-6-10.
29. Плотникова Е.Ю., Золотухина В.Н., Исаков Л.К. и др. Эффективность и безопасность различных нестероидных противовоспалительных препаратов при острой боли в шее и спине. Неврология, нейропсихиатрия, психосоматика. 2020;12(2):42–47 [Plotnikova E.Yu., Zolotukhina V.N., Isakov L.K. et al. Efficacy and safety of different nonsteroidal anti-inflammatory drugs for acute neck and back pain. Nevrologiya, Neiropsikhiatriya, Psikhosomatika. 2020;12(2):42–47 (in Russ.)]. DOI: 10.14412/2074-2711-2020-2-42-47.
30. Идентификационный номер протокола КИ Минздрава РФ: KI/1216–1 «Двойное слепое плацебо-контролируемое рандомизированное исследование эффективности и безопасности препарата Хондрогард®, раствор для внутримышечного введения 100 мг/мл (ЗАО «ФармФирма «Сотекс», Россия) у пациентов с гонартрозом». (Электронный ресурс.) URL: http://grls.rosminzdrav.ru/ (дата обращения 26.06.2021). [Identification number of the CI protocol of the Ministry of Health of the Russian Federation: KI/1216–1 «Double-blind, placebo-controlled, randomized study of the efficacy and safety of Chondroguard®, solution for intramuscular injection 100 mg / ml (ZAO PharmFirma Sotex, Russia) in patients with gonarthrosis». (Electronic resource.) URL: http://grls.rosminzdrav.ru/ (access date 26.06.2021) (in Russ.)].
31. Широкова Л.Ю., Мокроусова М.В., Горохова В.А. Клиническая эффективность комплексного подхода к лечению хронической неспецифической вертеброгенной цервикалгии. РМЖ. Медицинское обозрение. 2018;2(8–1):27–31. [Shirokova L.Yu., Mokrousova M.V., Gorokhova V.A. Clinical efficiency of comprehensive approach to the treatment of the chronic non-specific vertebrogenic cervicalgia. RMJ. Medical Review. 2018;2(8–1):27–31 (in Russ).].
32. Шавловская О.А., Романов И.Д. Оценка эффективности и переносимости комплексной терапии неспецифической поясничной боли. Журнал неврологии и психиатрии им. С.С. Корсакова. 2020;120(7):64–68. [Shavlovskaya O.A., Romanov I.D. The assessment of efficacy and tolerability ofcomplex low back pain therapy. Zhurnal Nevrologii i Psikhiatrii imeni S.S. Korsakova. 2020;120(7):64–68 (in Russ.)]. DOI: 10.17116/jnevro202012007164.
33. Шавловская О.А., Романов И.Д., Прокофьева Ю.С. Опыт применения хондроитина сульфата в комплексной терапии боли в нижней части спины. Неврология, нейропсихиатрия, психосоматика. 2020;12(3):75–81. [Shavlovskaya O.A., Romanov I.D., Prokofyeva Yu.S. Experience with chondroitin sulfate in the combination therapy of lower back pain. Nevrologiya, Neiropsikhiatriya, Psikhosomatika. 2020;12(3):75–81 (in Russ.)]. DOI: 10.14412/2074-2711-2020-3-75-81.
34. Шавловская О.А., Романов И.Д., Артеменко А.Р., Кузнецов С.Л. Опыт применения хондропротектора Сустагард Артро (порошок) при болях в нижней части спины. Журнал неврологии и психиатрии им. С.С. Корсакова. 2019;119(10):40–45. [Shavlovskaya O.A., Romanov I.D., Artemenko A.R., Kuznetsov SL. Experience of using the chondroprotector Sustaguard Artro (sashe) in the treatment of lower back pain. Zhurnal Nevrologii i Psikhiatrii imeni S.S. Korsakova. 2019;119(10):40–45 (in Russ.)]. DOI: 10.17116/jnevro201911910140.
35. Ikemoto T., Arai Y.C. Locomotive syndrome: clinical perspectives. Clin Interv Aging. 2018;13:819–827. DOI: 10.2147/CIA.S148683.
36. Путилина М.В., Теплова Н.В., Громова О.А. и др. Двигательные расстройства у пациентов пожилого возраста c хроническими заболеваниями опорно-двигательного аппарата (локомотивным синдромом). Неврология, нейропсихиатрия, психосоматика. 2021;13(2):130–136. [Putilina M.V., Teplova N.V., Gromova O.A. et al. Motor dysfunction in elderly patients with chronic musculoskeletal system diseases (locomotive syndrome). Nevrologiya, Neiropsikhiatriya, Psikhosomatika. 2021;13(2):130–136 (in Russ.)]. DOI: 10.14412/2074-2711-2021-2-130-136.
37. Мороз В.И., Ховасова Н.О., Наумов А.В. Влияние мышечной массы и силы на интенсивность и длительность болевого синдрома у пациентов старше 60 лет. Российский журнал гериатрической медицины. 2021;2(6):250. [Moroz V.I., Khovasova N.O., Naumov A.V. The effect of muscle mass and strength on the intensity and duration of pain syndrome in patients over 60 years of age. Russian Journal of Geriatric Medicine. 2021;2(6):250 (in Russ.)]. DOI: 10.37586/2686-8636-2-2021-250.
38. Игнатова А.В. Опыт применения препарата Хондрогард в составе лечебно-медикаментозных блокад в лечении фасеточного синдрома и дисфункции крестцово-подвздошного сочленения в амбулаторных условиях. РМЖ. 2013;21(10):524–526. [Ignatova A.V. Experience of using the drug Chondroguard as a part of medical-drug blockades in the treatment of facet syndrome and dysfunction of the sacroiliac joint in outpatient settings. RMJ. 2013;21(10):524–526 (in Russ.)].
39. Давыдов О.С. Остеоартрит фасеточных суставов как одна из составляющих неспецифической боли в спине. Неврология, нейропсихиатрия, психосоматика. 2019;11(Прил. 2):76–82. [Davydov O.S. Facet joint osteoarthritis as a component of non-specific low back pain. Nevrologiya, Neiropsikhiatriya, Psikhosomatika. 2019;11(Suppl. 2):76–82 (in Russ).]. DOI: 10.14412/2074-2711-2019-2S-76-82.
40. O’Leary S.A., Paschos N.K., Link J.M. et al. Facet joints of the spine: structure–function relationships, problems and treatments, and the potential for regeneration. Annu. Rev. Biomed. Eng. 2018;20:145–170. DOI: 10.1146/annurev-bioeng-062117-120924.
41. Наумов А.В. Сердечно-сосудистая коморбидность остеоартрита: клиническое значение и стратегии терапии. Российский журнал гериатрической медицины. 2021;2(6):231–236. [Naumov A.V. Cardiovascular comorbidity of osteoarthritis: clinical significance and therapy strategies. Russian Journal of Geriatric Medicine. 2021;2(6):231–236 (in Russ.)]. DOI: 10.37586/2686-8636-2-2021-231-236.
42. Bannuru R.R., Osani M.C., Vaysbrot E.E. et al. OARSI guidelines for the non-surgical management of knee, hip, and polyarticular osteoarthritis. Osteoarthritis and Cartilage, Osteoarthritis Cartilage. 2019;27(11):1578–1589. DOI: 10.1016/j.joca.2019.06.011.
43. Volpi N. Analytical aspects of pharmaceutical grade chondroitin sulfates. J Pharm Sci. 2007;96:3168–180. DOI: 10.1002/jps.20997.
44. Honvo G., Bruyère O., Geerinck A. et al. Efficacy of chondroitin sulfate in patients with knee osteoarthritis: a comprehensive meta-analysis exploring inconsistencies in randomized, placebo-controlled trials. Adv Ther. 2019;36(5):1085–1099. DOI: 10.1007/s12325-019-00921-w.
45. Наумов А.В., Шаров М.Н., Ховасова Н.О., Прокофьева Ю.С. Результаты применения интермиттирующей схемы парентерального введения хондроитина сульфата и глюкозамина сульфата в старт-терапии хронической боли в суставах и спине у коморбидных пациентов. РМЖ. 2018;26(4–2):47–54 [Naumov A.V., Sharov M.N., Khovasova N.O., Prokofieva Yu.S. Results of the intermittent regimen of initial pain therapy with chondroitin sulfate and glucosamine sulfate for patients with osteoarthritis, back pain and comorbidity. RMJ. 2018;26(4–2):47–54 (in Russ.)].

Контент доступен под лицензией Creative Commons «Attribution» («Атрибуция») 4.0 Всемирная.
Распечатать

