Подходы к диагностике и лечению первичного остеопороза (в помощь практикующему врачу)
DOI: 10.32364/2587-6821-2021-5-5-288-293
Боль в спине — распространенная медико-социальная проблема, требующая от врача любой специальности проведения вдумчивой дифференциальной диагностики и соответствующей терапии. Зачастую и врач, и пациент недооценивают значимость метаболических заболеваний скелета в развитии острой и хронической боли. В статье представлено клиническое наблюдение первичного (постменопаузального) остеопороза у пациентки 66 лет с клинически манифестной формой первичного генерализованного остеоартрита. Проведен подробный разбор алгоритма стандартных и дополнительных диагностических манипуляций, рассмотрены показания к назначению и тактика выбора препарата для патогенетической терапии. Заподозрить наличие метаболического заболевания скелета позволили боль в спине у пожилой пациентки, дебютировавшая в позднем возрасте (старше 50 лет), и снижение роста более чем на 4 см по сравнению с ростом в 25 лет. Диагноз был поставлен клинически на основании данных рентгенографии (перелом поясничного позвонка) и подтвержден результатами лабораторных исследований. При определении тактики лечения учитывался, в частности, риск перелома, который в представленном наблюдении был расценен как высокий.
Ключевые слова: остеоартрит, боль в спине, остеопороз, низкоэнергетический перелом, антирезорбтивная терапия, бисфосфонаты.
Для цитирования: Кадырова Л.Р., Башкова И.Б., Акарачкова Е.С. Подходы к диагностике и лечению первичного остеопороза (в помощь практикующему врачу). РМЖ. Медицинское обозрение. 2021;5(5):288-293. DOI: 10.32364/2587-6821-2021-5-5-288-293.
L.R. Kadyrova1, I.B. Bashkova2,3, E.S. Akarachkova4
1Kazan State Medical Academy — Branch of the Russian Medical Academy of Continuous
Professional Education, Kazan, Russian Federation
2Chuvash State University named after I.N. Ulyanov, Cheboksary, Russian Federation
3Federal Center for Traumatology, Orthopedics and Arthroplasty, Cheboksary,
Russian Federation
4International Society "Stress under Control", Moscow, Russian Federation
Back pain is a common medical and social problem that requires a doctor of any speciality to conduct a careful differential diagnosis and appropriate therapy. Commonly, both the doctor and the patient underestimate the importance of metabolic bone diseases in the development of acute and chronic pain. The article presents a clinical case of primary (postmenopausal) osteoporosis in a 66-year-old patient, female, with a clinically manifest form of generalized osteoarthritis. A detailed analysis of the algorithm of standard and additional diagnostic manipulations was conducted, indications for the prescription and treatment tactics concerning a drug for pathogenetic therapy were considered. The presence of the metabolic bone disease was suspected by back pain in an elderly female patient who had an onset at a late age (older than 50 years), and a decrease in height by more than 4 cm compared to the height at 25 years. The diagnosis was made clinically on the basis of X-ray data ( vertebral compression fracture) and confirmed by the laboratory tests results. The risk of fracture was taken into account during treatment tactics determination. In particular, it was regarded as high in the presented case.
Keywords: osteoarthritis, back pain, osteoporosis, low-energy fracture, antiresorptive therapy, bisphosphonate.
For citation: Kadyrova L.R., Bashkova I.B., Akarachkova E.S. Methods for the diagnosis and treatment of primary osteoporosis (in aid of a practicing physician). Russian Medical Inquiry. 2021;5(5):288–293 (in Russ.). DOI: 10.32364/2587-6821-2021-5-5-288-293.
Введение
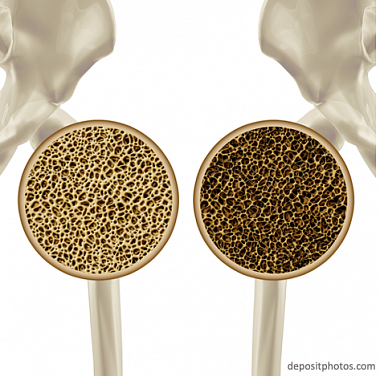
Остеопороз — многофакторное метаболическое заболевание скелета, характеризующееся снижением минеральной плотности кости (МПК) и нарушением ее микроархитектоники, приводящее к ухудшению прочности кости и ассоциированное с высоким риском перелома. В настоящее время остеопороз считается одной из главных причин инвалидности, снижения качества жизни и преждевременной смертности пожилых людей [1, 2].
По медицинской значимости метаболические заболевания скелета занимают четвертое место, уступая лишь сердечно-сосудистым, онкологическим заболеваниям и сахарному диабету. Отсутствие в течение продолжительного времени ярких симптомов делает остеопороз весьма коварным заболеванием, которое может проявить себя только переломом.
Для выявления пациентов с высокой вероятностью переломов рекомендован скрининг с использованием алгоритма FRAX среди всех женщин в постменопаузе и мужчин старше 50 лет [3]. Врачу достаточно собрать анамнез и включить необходимые данные в анализ вероятности перелома FRAX, в модель, разработанную для России (https://www.shef.ac.uk/FRAX/tool.aspx?country=13) [1]. При получении высокой индивидуальной 10-летней вероятности основных низкоэнергетических переломов рекомендовано назначать лечение. По данным эпидемиологических исследований, в патогенетической терапии остеопороза нуждаются 31% женщин и 4% мужчин старше 50 лет [2]. Результаты одномоментных эпидемиологических исследований, проведенных в некоторых городах Российской Федерации, свидетельствуют о довольно высокой распространенности снижения МПК различной степени выраженности у лиц в возрасте 50 лет и старше [4]. Так, в возрастной группе старше 50 лет 58,8% жителей Чебоксар, 55,8% жителей Перми, 35,3% жителей Екатеринбурга нуждаются в назначении лекарственных препаратов для профилактики и лечения остеопороза.
Первичный остеопороз развивается как самостоятельное заболевание при отсутствии иной причины снижения прочности скелета и занимает 85% в структуре остеопороза у женщин в постменопаузе и 80% — у мужчин старше 50 лет [5]. Другие формы первичного остеопороза, такие как идиопатический, развивающийся у женщин до менопаузы, у мужчин до 50 лет, и ювенильный остеопороз, диагностируемый у детей и подростков, встречаются реже. Вторичный остеопороз развивается вследствие различных заболеваний или состояний, приема некоторых лекарственных средств, т. е. имеется конкретная причина, приводящая к остеопорозу.
Согласно Федеральным клиническим рекомендациям по диагностике, лечению и профилактике остеопороза (2017) при выявлении низкоэнергетических переломов крупных костей скелета (бедренной кости, позвонков, множественных переломов) рекомендовано устанавливать диагноз остеопороза и назначать терапию независимо от результатов денситометрии или FRAX (при условии исключения других заболеваний скелета) [1]. Выбор метода лечения будет определяться формой заболевания, уровнем снижения МПК, наличием низкоэнергетических переломов и сопутствующих заболеваний, индивидуальных особенностей пациента, полипрагмазии и других факторов. Однако, как показывает опыт, постановка диагноза и выбор оптимального лекарственного препарата сопряжены с некоторыми сложностями.
Представляем клиническое наблюдение пациентки с первичным остеопорозом с разбором тактики выбора лекарственной терапии.
Клиническое наблюдение
К ревматологу обратилась пациентка, 66 лет, с жалобами на боли по переднемедиальной поверхности правого коленного сустава и верхней части голени, возникающие при ходьбе по пересеченной местности и при спуске по лестнице, а также на умеренные боли в поясничном отделе позвоночника, усиливающиеся при длительном нахождении в вертикальном положении.
Считает себя больной в течение последних 10 лет, с дебютом боли в левом коленном суставе механического характера, появление боли связывала с тяжелой физической нагрузкой. Использовала курсовое лечение комбинированными препаратами хондроитина сульфата и глюкозамина, нестероидные противовоспалительные препараты перорально и накожно с клиническим улучшением. В последние несколько лет обратила внимание на изменение формы пальцев кистей в области межфаланговых суставов с формированием узелков Гебердена и Бушара.
Наследственность отягощена по материнской линии (мать страдала остеоартритом, в возрасте 77 лет перенесла патологический перелом проксимального отдела бедренной кости). У самой пациентки отмечен факт раннего наступления менопаузы — в возрасте 44 лет.
При объективном осмотре визуально область коленных суставов не изменена, выявлены болезненность при пальпации и крепитация при пассивных движениях в коленных суставах. Индекс массы тела составил 28,8 кг/м2, рост пациентки в настоящее время — 156 см, что на 5 см меньше по сравнению с ростом в возрасте 25 лет.
При оценке лабораторных показателей обращало на себя внимание повышение уровня общего холестерина в крови до 6,9 ммоль/л, СОЭ по Вестергрену — до 28 мм/ч, С-реактивного белка — до 6 мг/л.
При рентгенологическом исследовании коленных суставов выявлены неравномерное сужение суставной щели, преимущественно в медиальных отделах, наличие умеренных остеофитов на краях суставных поверхностей большеберцовой и бедренной костей, слабо выраженный субхондральный остеосклероз суставной поверхности большеберцовой кости, что было расценено как двусторонний остеоартроз коленных суставов II рентгенологической стадии.
Таким образом, на основании клинической картины и лабораторно-инструментальных данных было высказано предположение о наличии у пациентки клинически манифестной формы первичного генерализованного остеоартрита.
Перед врачом-ревматологом стояла задача определить происхождение болевого синдрома в области поясничного отдела позвоночника.
Боль в нижней части спины может быть классифицирована как неспецифическая, специфическая и радикулярная. Большинство обращений пациентов (в 85% случаев) по поводу болей в спине связано с болью неспецифического характера вследствие дисфункции мышечно-связочного аппарата, спондилеза или грыж межпозвонковых дисков [6]. Боли же в спине специфического характера встречаются в 10 раз реже (в 7–8% случаев), однако именно они определяют неблагоприятный жизненный прогноз и требуют активных диагностических и лечебных вмешательств со стороны врачей-специалистов (ревматологов, нейрохирургов, онкологов, кардиохирургов и др.).
Причинами болей в спине специфического характера могут быть:
заболевания внутренних органов с отраженной болью;
аневризма брюшного отдела аорты;
первичные и метастатические опухоли позвонков;
инфекционные заболевания (туберкулезный спондилит);
неврологические заболевания (сирингомиелия);
спондилоартриты (анкилозирующий спондилит, спондилит при псориатическом артрите);
переломы позвонков (травма, остеопороз) [7].
Сочетание таких признаков, как боль в спине у пожилой пациентки с дебютом в позднем возрасте (старше 50 лет) и снижение роста более чем на 4 см по сравнению с ростом в 25 лет, требует внимания со стороны врача и расценивается как «знак угрозы». В этой клинической ситуации показано обязательное проведение рентгенографии нижнегрудного и поясничного отделов позвоночника для исключения переломов позвонков на фоне остеопороза.
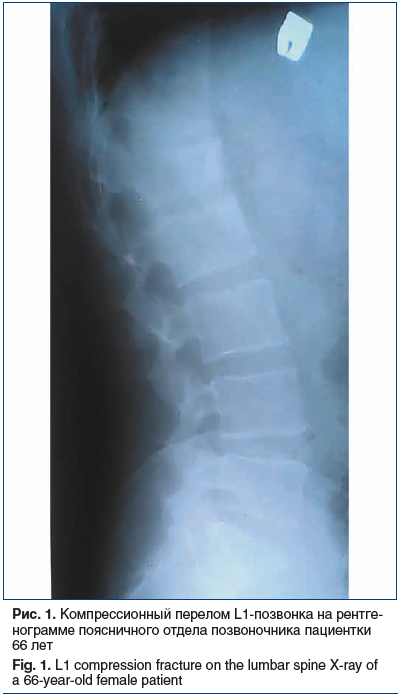
При последующем проведении и оценке данных рентгенологического исследования нижних отделов позвоночника выявлен компрессионный перелом тела позвонка L1 (рис. 1).
Соответственно, в данной ситуации — выявленного спонтанного перелома — диагноз постменопаузального остеопороза может быть установлен клинически.
Согласно клиническим рекомендациям всем пациентам с впервые установленным диагнозом остеопороза необходимо дополнительное лабораторное обследование, включающее определение уровня общего кальция, фосфора, креатинина, активности щелочной фосфатазы и витамина 25(ОН)D3 [1]. В случае выявления перелома позвонка показано проведение протеинограммы. При рутинной оценке рекомендованных к определению биохимических показателей крови у пациентки нарушений фосфорно-кальциевого обмена выявлено не было, за исключением низкого уровня витамина 25(ОН)D3 (6,5 нг/мл). Последнее было расценено как дефицит витамина D, требующий обязательного устранения до начала патогенетической терапии. Пациентке рекомендовано проведение насыщающей терапии колекальциферолом в течение 8 нед. (курсовая доза препарата — 400000 МЕ) [8].
Индивидуальная 10-летняя вероятность основных переломов на фоне остеопороза (на основе подсчета по FRAX) составила 22%. Проведение двухэнергетической рентгеновской денситометрии (ДРА) выявило преимущественное снижение МПК в поясничном отделе позвоночника (L2–L4): Т-критерий — -3,2 SD.
Совокупность клинических и лабораторно-инструментальных данных позволила также диагностировать у пациентки тяжелую форму постменопаузального остеопороза, которая требует проведения патогенетической антиостеопоротической терапии.
При выборе группы препаратов необходимо опираться на уровень риска перелома (умеренный/высокий), который определяется конкретной клинической ситуацией (табл. 1). При этом учитываются: 1) указание на перелом/переломы позвонков, проксимального отдела бедренной кости или множественные переломы; 2) МПК, оцененная с помощью ДРА; 3) 10-летняя вероятность основных переломов на фоне остеопороза по калькулятору FRAX [9].
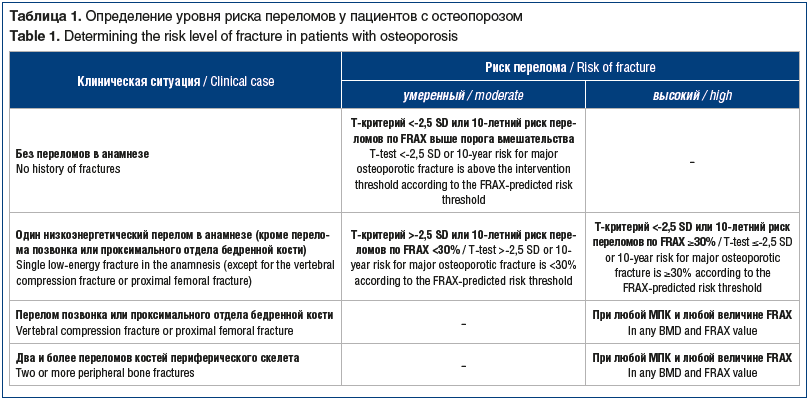
Учитывая выявленный на рентгенограмме компрессионный перелом поясничного позвонка при Т-критерии -3,2 SD и величине по FRAX 22%, риск переломов у пациентки был расценен как высокий.
Как уже было отмечено выше, уровень риска переломов является основой при выборе тактики лечения остеопороза. Экспертным советом Российской ассоциации по остеопорозу в 2019 г. подготовлены алгоритмы выбора терапии (рис. 2).
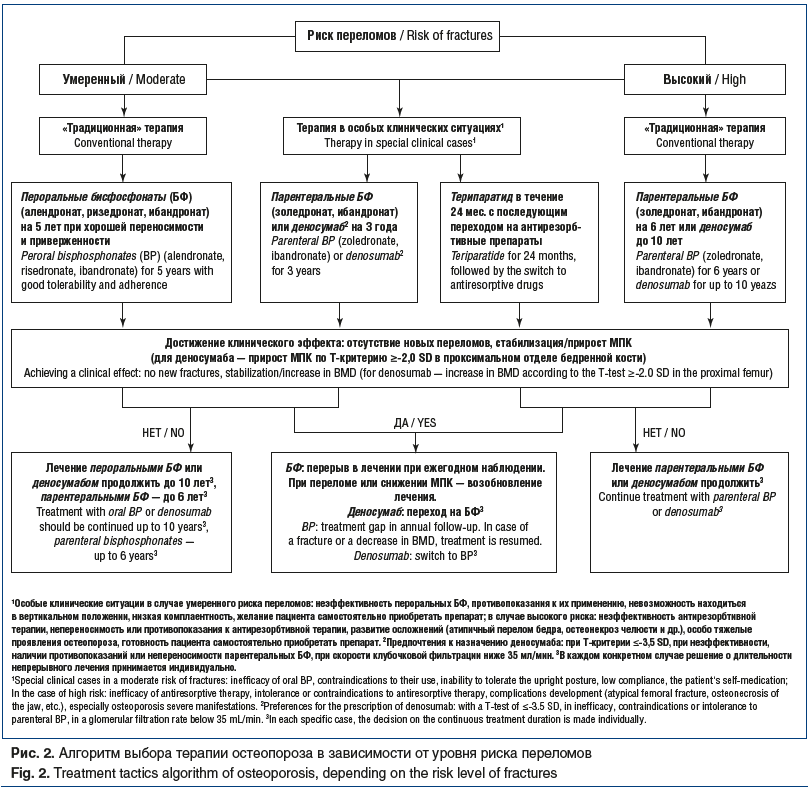
Согласно данному алгоритму высокий риск переломов является показанием к началу терапии парентеральным препаратом. Препаратами выбора в такой ситуации могут быть внутривенно вводимые бисфосфонаты (золедроновая кислота или ибандронат), деносумаб или терипаратид [9]. Патогенетическая терапия должна проводиться на фоне постоянного приема препаратов кальция и витамина D, а начало терапии возможно после устранения дефицита витамина D.
При множественных переломах позвонков и костей периферического скелета в качестве терапии первой линии предпочтение может быть отдано костно-анаболическому препарату — терипаратиду [10]. После анаболической терапии в дальнейшем может быть продолжена антирезорбтивная терапия.
Бисфосфонаты способны активно и длительно накапливаться в костной ткани, преимущественно в зонах ее резорбции, за счет чего риск переломов у пациентов с остеопорозом остается низким даже в течение нескольких лет после завершения лечения, что позволяет устраивать «лекарственные каникулы». Согласно клиническим рекомендациям лечение остеопороза бисфосфонатами может быть продолжено в течение 5 лет при применении таблетированных форм и не менее 3 лет при внутривенном введении [11].
В представленном клиническом наблюдении в качестве альтернатив рассмотрены препарат золедроновой кислоты (Остеостатикс), раствор для внутривенных капельных инфузий в дозировке 5 мг / 100 мл, который вводится с частотой 1 раз в год, и препарат ибандроновой кислоты (Резовива) 3 мг / 3 мл, вводимый в виде короткой (15–30 с) болюсной инъекции каждые 3 мес. Внутривенный ибандронат имеет большую биодоступность, чем пероральная форма (100% против 0,6%). Независимость от приема пищи и положения тела после приема препарата, безопасное использование у пациентов с патологией верхних отделов ЖКТ также являются факторами выбора инъекционных бисфосфонатов.
Заключение
Приведенное клиническое наблюдение подтверждает, что остеопороз в течение длительного времени может скрываться под маской сопутствующих заболеваний, а первым проявлением окажется перелом. Более внимательные клинические размышления, диагностика, знание проблемы и настороженность по остеопорозу позволят своевременно выявить и оказать специфическую помощь пациентам с метаболическими заболеваниями скелета.
Благодарность
Редакция благодарит ООО «Фарм-Синтез» за оказанную помощь в технической редактуре настоящей публикации.
Aknowledgement
The technical edition is supported by LLC Pharm-sintez.
Сведения об авторах:
Кадырова Лидия Ринадовна — к.м.н., доцент кафедры неврологии и мануальной терапии КГМА — филиала ФГБОУ ДПО РМАНПО Минздрава России; 420012, Россия, г. Казань, ул. Бутлерова, д. 36; ORCID iD 0000-0002-9306-2715.
Башкова Инна Борисовна — к.м.н., доцент кафедры факультетской и госпитальной терапии ФГБОУ ВО «ЧГУ им. И.Н. Ульянова»; 428015, Россия, г. Чебоксары, Московский пр-т, д. 15; врач-ревматолог консультативной поликлиники ФГБУ «ФЦТОЭ» Минздрава России (г. Чебоксары); 428020, Россия, г. Чебоксары, ул. Федора Гладкова, д. 33; ORCID iD 0000-0003-3509-1072.
Акарачкова Елена Сергеевна — д.м.н., президент АНО «Международное общество «Стресс под контролем»; 115573, Россия, г. Москва, ул. Мусы Джалиля, д. 40; ORCID iD 0000-0002-7629-3773.
Контактная информация: Кадырова Лидия Ринадовна, e-mail: lidakad@gmail.com.
Прозрачность финансовой деятельности: никто из авторов не имеет финансовой заинтересованности в представленных материалах или методах.
Конфликт интересов отсутствует.
Статья поступила 10.06.2021.
Поступила после рецензирования 06.07.2021.
Принята в печать 29.07.2021.
About the authors:
Lidiya R. Kadyrova — C. Sc. (Med.), Associate Professor of the Department of Neurology and Manual Therapy, Kazan State Medical Academy — Branch of the Russian Medical Academy of Continuous Professional Education; 36, Butlerov str., Kazan, 420012, Russian Federation; ORCID iD 0000-0002-9306-2715.
Inna B. Bashkova — C. Sc. (Med.), Associate Professor of the Department of Faculty and Hospital Therapy, Chuvash State University named after I.N. Ulyanov; 15, Moskovsky ave, Cheboksary, 428015, Russian Federation; rheumatologist of the counselling outpatient clinic Federal Center for Traumatology, Orthopedics and Arthroplasty; 33, Fedor Gladkov str., Cheboksary, 428020, Russian Federation; ORCID iD 0000-0003-3509-1072.
Elena S. Akarachkova — Dr. Sc. (Med.), Chairman of the International Society "Stress Under Control"; 40, Musa Jalil str., Moscow, 115573, Russian Federation; ORCID iD 0000-0002-7629-3773.
Contact information: Lidiya R. Kadyrova, e-mail: lidakad@gmail.com.
Financial Disclosure: no authors have a financial or property interest in any material or method mentioned.
There is no conflict of interests.
Received 10.06.2021.
Revised 06.07.2021.
Accepted 29.07.2021.
2. Лесняк О.М., Баранова И.А., Белова К.Ю. и др. Остеопороз в Российской Федерации: эпидемиология, медико-социальные и экономические аспекты проблемы (обзор литературы). Травматология и ортопедия России. 2018;24(1):155–168. DOI: 10.21823/2311-2905-2018-24-1-155-168.
3. Kanis J.A., Hans D., Cooper C. et al. Interpretaition and use of FRAX in clinical practice. Osteoporos Int. 2011;17(12):1726–1733.
4. Башкова И.Б., Мадянов И.В., Маркова Т.Н., Семенова О.Н. Распространенность остеопороза и остеопении дистального отдела предплечья и риск остеопоротических переломов у жителей г. Чебоксары в возрасте старше 50 лет. Вестник Чувашского университета. 2012;3:296–303.
5. Стоувэлл Д.В., ред. Остеопороз. Диагностика и лечение. Пер. с англ. М.: ГЭОТАР-Медиа; 2015.
6. Бородулина И.В., Супонева Н.А., Бадалов Н.Г. Неспецифическая боль в спине: клинико-патогенетические особенности и возможности терапии. РМЖ. 2016;25:1699–1704.
7. Кадырова Л.Р., Башкова И.Б., Киселева И.Н. и др. Пациент с болью в спине: что сокрыто под диагнозом «остеохондроз». РМЖ. 2016;14:886–893.
8. Пигарова Е.А., Рожинская Л.Я., Белая Ж.Е и др. Клинические рекомендации Российской ассоциации эндокринологов по диагностике, лечению и профилактике дефицита витамина D у взрослых. Проблемы эндокринологии. 2016;4:60–84.
9. Мазуров В.И., Лесняк О.М., Белова К.Ю. и др. Алгоритмы выбора терапии остеопороза при оказании первичной медико-санитарной помощи и организации льготного лекарственного обеспечения отдельных категорий граждан, имеющих право на получение государственной социальной помощи. Системный обзор и резолюция экспертного совета Российской ассоциации по остеопорозу. Профилактическая медицина. 2019;22(1):57–65. DOI: 10.17116/profmed20192201157.
10. Белая Ж.Е., Рожинская Л.Я. Анаболическая терапия остеопороза. Терипаратид: эффективность, безопасность и область применения. Остеопороз и остеопатии. 2013;2:32–40.
11. Лесняк О.М., Марченкова Л.А., Макарова Е.В. Новая тенденция в лечении остеопороза бисфосфонатами — лекарственные каникулы: для кого, когда и как долго? Лечебное дело. 2016;4:16–21.

Контент доступен под лицензией Creative Commons «Attribution» («Атрибуция») 4.0 Всемирная.
