Эффективность применения инъекционного препарата хондроитина сульфата в лечении остеоартрита коленного сустава
DOI: 10.32364/2587-6821-2021-5-5-301-306
Цель исследования: оценить эффективность двухмесячной терапии инъекционным препаратом хондроитина сульфатом (ХС) (Мукосат®) у пациентов с остеоартритом, потенциал препарата в плане структурно-модифицирующего действия.
Материал и методы: проведено открытое проспективное исследование, в которое вошло 30 пациентов (средний возраст 52,5±11,7 года) с остеоартритом, гонартрозом II рентгенологической стадии, и выраженным болевым синдромом (более 50 баллов по визуально-аналоговой шкале). Сопутствующую патологию имели 76,7% человек. Препарат назначали по стандартной схеме курсом до 25–30 инъекций. Обследование включало клиническую оценку показателей суставного синдрома, качества жизни, функции суставов с использованием шкал WOMAC, Леккена, KOOS, EQ-5D, определение олигомерного матриксного белка хряща (CОMP) и С-реактивного белка (СРБ), УЗИ коленных суставов.
Результаты исследования: после двухмесячного курса лечения препаратом Мукосат® наблюдалось статистически значимое (p<0,05) уменьшение интенсивности боли в 1,8 раза, числа болезненных и припухших суставов в 2 и более раз, улучшение показателей функциональной активности и качества жизни пациентов. Реактивный синовит коленных суставов, имевшийся в начале исследования в 53,3% случаев, к концу лечения клинически и по данным УЗИ сохранялся только у 17% человек. Отмечена тенденция к снижению уровней СРБ и CОMP. При УЗИ коленных суставов отмечалось достоверное (р=0,000) увеличение средней толщины суставного хряща с 1,55±0,26 мм первоначально до 1,67±0,27 мм после 2 мес. лечения. Более значимая положительная динамика на фоне терапии наблюдалась у пациентов без артериальной гипертензии. На фоне лечения не было зарегистрировано ни одного нежелательного явления.
Заключение: в клинической практике применение инъекционного препарата ХС у пациентов с гонартрозом безопасно и эффективно. Тенденция к снижению деградации хряща и увеличению его толщины позволяет предполагать положительное действие ХС в виде замедления прогрессирования заболевания в отдаленном периоде.
Ключевые слова: остеоартрит, деградация хряща, синовит, хондроитина сульфат, биодоступность, структурно-модифицирующее действие, Мукосат.
Для цитирования: Лапшина С.А., Мингалеева Г.Ф. Эффективность применения инъекционного препарата хондроитина сульфата в лечении остеоартрита коленного сустава. РМЖ. Медицинское обозрение. 2021;5(5):301-306. DOI: 10.32364/2587-6821-2021-5-5-301-306.
S.A. Lapshina, G.F. Mingaleeva
Kazan State Medical University, Kazan, Russian Federation
Aim: to evaluate the efficacy of two-month therapy with chondroitin sulfate (CS) (Mucosat®) injections in patients with osteoarthritis and the drug potential in terms of structure-modifying action.
Patients and Methods: an open prospective study with participation of 30 patients (mean age 52.5±11.7 years) with osteoarthritis, grade 2 gonarthrosis according to the Kellgren-Lawrence classification, and severe pain syndrome (more than 50 points according to VAS) was conducted. 76.7% of subjects had concomitant pathology. The drug was prescribed according to the standard regimen with a course of up to 25–30 injections. The examination included a clinical assessment of indicators of joint syndrome, life quality, joint function using WOMAC, Lekken, KOOS, EQ-5D scales, cartilage oligomeric matrix protein (COMP) and C-reactive protein (CRP), ultrasound of the knee joints.
Results: after a two-month treatment course with Mucosat®, there was a significant (p<0.05) decrease in pain intensity by 1.8 times, the number of tender and swollen joints by 2 or more times, an improvement in indicators of functional activity and life quality of patients. Reactive synovitis of the knee joints, which was present at the beginning of the study in 53.3% of cases, was preserved clinically and according to ultrasound data only in 17% of subjects by the end of treatment. There was a tendency to decrease the levels of CRP and COMP. Ultrasound of the knee joints showed a significant (p=0.000) increase in the average thickness of articular cartilage from 1.55±0.26 mm initially to 1.67±0.27 mm after 2 months of treatment. More significant positive dynamics during therapy was observed in patients without arterial hypertension. In general, no adverse events were registered during treatment.
Conclusion: in clinical practice, the use of the CS injections in patients with gonarthrosis is safe and effective. The tendency to decrease the cartilage degradation and increase its thickness suggests a positive effect of CS in the form of slowing the disease progression in the long-term period.
Keywords: osteoarthritis, cartilage degradation, synovitis, chondroitin sulfate, bioavailability, structure-modifying effect, Mucosat.
For citation: Lapshina S.A., Mingaleeva G.F. Chondroitin sulfate injection efficacy in the treatment of knee osteoarthritis. Russian Medical Inquiry. 2021;5(5):301–306 (in Russ.). DOI: 10.32364/2587-6821-2021-5-5-301-306.
Введение
Остеоартрит (ОА) является самой распространенной формой поражения суставов и ведущей причиной инвалидизации пациентов [1]. Этиопатогенез данного заболевания до сих пор не установлен, однако все чаще оно рассматривается не как дегенеративное, а как системное воспалительное заболевание, при котором повышенные нагрузки на сустав считаются лишь одним из факторов риска [1, 2]. Данные современных исследований свидетельствуют о том, что аномальное ремоделирование тканей сустава определяется провоспалительными медиаторами, такими как интерлейкин (ИЛ) 1β, ИЛ-6, ИЛ-8, ИЛ-17, фактор некроза опухоли-α (ФНО-α), онкостатин, оксид азота (NO) [3]. Эти цитокины стимулируют деградацию матрикса хряща, продукцию хемокинов, что приводит к изменениям клеточного фенотипа и формированию персистирующего воспаления в тканях сустава [3, 4], а морфологические изменения синовии при ОА сопоставимы с картиной синовита при хроническом артрите. При этом каскад патофизиологических реакций с повышенной активностью катаболических ферментов (матриксной металлопротеиназы (MMП) 1, MMП-13 и др.) и одновременным снижением продукции коллагена II типа и аггрекана обусловливает аутофагию, ускоренное старение и апоптоз [5]. Это подтвержается данными исследований, в которых показана связь олигомерного матриксного белка хряща (cartilage oligomeric matrix protein, СОМР) с показателями воспаления при ОА: высокочувствительным С-реактивным белком (СРБ), наличием и выраженностью синовита [6, 7]. СОМР — это продукт распада хряща, его уровень увеличивается с тяжестью ОА коленного сустава, а содержание в сыворотке крови может быть индикатором ранней деградации хрящевой ткани [8].
В целом ОА сегодня рассматривают как системный процесс, имеющий общие патогенетические моменты с метаболическими и сосудистыми заболеваниями [9–13]. Так, инсулинорезистентность и гипергликемия способствуют прогрессированию ОА, поскольку продукты обмена глюкозы негативно влияют на сосудистую стенку, приводят к микро- и макроангиопатии, усугубляя ишемию. Это сопровождается увеличением синтеза MMП-13, MMП-1 и провоспалительных цитокинов (ФНО-α, ИЛ-1β, ИЛ-6, ИЛ-8, ИЛ-18) [10–12]. Подобные изменения происходят и при артериальной гипертензии (АГ), которая способствует субхондральной ишемии с последующим апоптозом и резорбцией. Прорастание новых сосудов и выделение большого количества провоспалительных медиаторов усиливают диффузию кислорода в вышележащий хрящ, запуская в нем процессы оссификации [13]. При этом описана связь СОМР с нарушением функции эндотелия и атерогенезом [14].
Таким образом, терапия ОА требует системного подхода с учетом всех патогенетических предпосылок. В последние годы разработан ряд рекомендаций по ведению пациентов с ОА: Европейского общества по клиническим и экономическим аспектам остеопороза и остеоартроза (ESCEO), Международного научного общества по изучению остеоартроза (OARSI), экспертов Российской Федерации [9, 15–17]. Основная цель медикаментозной терапии состоит в уменьшении или купировании болевого синдрома, улучшении функции сустава и качества жизни пациента. Помимо быстродействующих анальгетических препаратов в арсенале врача имеются медленнодействующие симптоматические препараты (Symptomatic Slow Acting Drugs for Osteoarthritis, SYSАDOA), направленные на снижение болевого синдрома, торможение деструктивного процесса в хрящевой ткани и прогрессирования заболевания, рекомендованные для лечения ОА всеми экспертами [9, 15–18]. Среди таких препаратов — хондроитина сульфат (ХС) и глюкозамина сульфат, которые имеют наибольшую доказательную базу и чье противовоспалительное действие связано с подавлением экспрессии ядерного фактора транскрипции NF-κB, провоспалительных цитокинов, матриксных металлопротеиназ, NO и простагландинов [16–19]. Так, снижение содержания ХС коррелирует с тяжестью поражения сустава [3, 18]. Применение ХС снижает активность индуцированной липополисахаридами ММП-13 в хондроцитах, подавляет стимулированный ИЛ-1 синтез простагландина синовиальными фибробластами, активность аггреканазы, экспрессию ЦОГ-2 и простагландина Е [3, 18]. Показано, что применение ХС достоверно замедляет сужение суставной щели, а также что симптоматический эффект лечения не уступает с течением времени нестероидным противовоспалительным препаратам (НПВП), при этом по безопасности ХС не отличается от плацебо [16–19]. На сегодняшний день дискутабельным остается вопрос: какая форма введения ХС эффективнее? Так, внутримышечное введение увеличивает биодоступность ХС и, кроме того, уменьшает количество таблетированных препаратов у пациента с коморбидной патологией, прежде всего кардиоваскулярной, уменьшая возможности лекарственного взаимодействия [18, 19]. Одним из инъекционных препаратов ХС для внутримышечного введения является Мукосат®.
Цель исследования: оценить эффективность двухмесячной терапии инъекционным препаратом ХС у пациентов с ОА, потенциал препарата в плане структурно-модифицирующего действия.
Материал и методы
Проведено открытое проспективное исследование без группы контроля с участием 30 пациентов, из них 19 (63,3%) женщин, с установленным диагнозом: ОА, гонартроз (критерии R.D. Altman, 1995) II рентгенологической стадии по Kellgren — Lowrence. Возраст пациентов варьировал от 25 до 64 лет (медиана 55,5, среднее значение 52,5±11,7 года). У всех пациентов выраженность клинически манифестного болевого синдрома в коленном суставе превышала 50 баллов по визуально-аналоговой шкале (ВАШ), составив в среднем 54,4±3,4 балла. При этом локализованный ОА с поражением одного или двух коленных суставов имели 18 (60%) пациентов, у остальных 12 (40%) человек патологический процесс был генерализованным в анамнезе с вовлечением суставов кистей, позвоночника и др. У 23 (76,7%) пациентов на момент включения в исследование были диагностированы сопутствующие заболевания: АГ — у 13 (43,3%), ИБС — у 2 (6,7%), сахарный диабет 2 типа — у 3 (10%), хронический гастродуоденит — у 9 (30%), бронхиальная астма — у 5 (16,7%) пациентов. Большинство (70%) обследованных имели избыточную массу тела, в среднем индекс массы тела составил 26,1±2,7 кг/м2.
Критерии невключения в исследование: вторичный ОА и другая ревматологическая патология, соматические заболевания в стадии декомпенсации, прием антикоагулянтов, период беременности и лактации.
На момент включения в исследование пациенты не получали SYSADOA и любую внутрисуставную терапию (глюкокортикостероиды; препараты гиалуроновой кислоты; плазму, обогащенную тромбоцитами) как минимум в течение предшествующих 3 мес. Допускался прием НПВП в стандартной терапевтической дозе. Препарат ХС для внутримышечного введения (Мукосат®) назначали по схеме: 1 мл внутримышечно через день первые 3 дня, далее при хорошей переносимости — по 2 мл внутримышечно через день, курсом до 25–30 инъекций на период лечения 60 дней.
Перед началом лечения (визит 1), через 14 дней (визит 2) и 1 мес. (визит 3) терапии и через 2 мес. (визит 4), по окончании курса лечения, всем пациентам проводилось стандартное клиническое обследование с оценкой показателей суставного синдрома, выраженности боли по ВАШ, измерением окружности сустава, с применением опросников, индексов и шкал качества жизни и функции суставов: WOMAC (Western Ontario and McMaster Universities osteoarthritis Index), Леккена, KOOS (The Knee injury and Osteoarthritis Outcome Score), EQ-5D (EuroQol Group). В дополнение к рутинному лабораторному обследованию определяли содержание СОМР и высокочувствительного СРБ исходно и через 2 мес. лечения. УЗИ коленных суставов проводили до и после окончания курса лечения на аппарате экспертного класса GE Vivid 7Dimension из четырех стандартных доступов [20]. В ходе исследования оценивали толщину медиального и латерального хряща индексного коленного сустава и высчитывали среднюю величину.
Статистический анализ проводили с помощью пакета прикладных программ Statistica 9.0 (StatSoft, США). Описательные статистические данные представлены в виде M±SD, где M — среднее значение, SD — среднеквадратическое (стандартное) отклонение. Для сравнения двух групп по количественному и качественному признакам использовали непараметрические U-критерий Манна — Уитни и критерий χ2 Пирсона. Корреляционный анализ проводили по методу Спирмена. Различия показателей считали статистически значимыми при p<0,05.
Результаты исследования
На момент включения в исследование все пациенты имели выраженный суставной синдром с болезненностью и припухлостью коленных суставов, ограничением объема движений, снижением функции суставов и ухудшением качества жизни (табл. 1). Реактивный синовит коленных суставов клинически и по данным УЗИ выявлен в 16 (53,3%) случаях. При этом отмечена достоверная (p<0,05) сильная корреляционная связь между возрастом пациента и WOMAC (r=0,726), шкалой KOOS (r=0,715), умеренная связь — с наличием синовита суставов (r=0,547). Также с помощью непараметрического теста Манни — Уитни показано значимое негативное влияние наличия АГ на длительность утренней скованности (p=0,00), функциональную активность по шкале KOOS (p=0,00) и показатель качества жизни EQ-5D (p=0,04). Все пациенты испытывали потребность в приеме НПВП с целью уменьшения боли.
Первый клинический эффект от применения препарата Мукосат® был отмечен у всех пациентов уже через 2 нед. лечения. Через 1 мес. терапии имелась стойкая тенденция к улучшению основных клинических показателей суставного синдрома, потребность в постоянном приеме НПВП сохранялась у 40% пациентов. К концу курса лечения наблюдалось достоверное (p<0,05) уменьшение интенсивности боли в 1,8 раза, числа болезненных и припухших суставов в 2 и более раз, снижение утренней скованности, улучшение показателей функциональной активности и качества жизни пациентов (см. табл. 1). При этом исчезла сильная корреляционная связь между возрастом пациента и показателями WOMAC (r=0,525), шкалы KOOS (r=0,401). Потребность в регулярном приеме НПВП сохранялась только у 20% пациентов.
После курса терапии препаратом ХС хоть и имелась тенденция к снижению уровня СРБ, но она была недостоверной, что, вероятно, связано с малым количеством наблюдений (см. табл. 1).
При этом в результате лечения у большинства пациентов купировался синовит коленных суставов, по данным клинического обследования и УЗИ, он сохранялся только у 5 (17%) человек (p=0,003), что может свидетельствовать о снижении локальной воспалительной активности.
Средние показатели СОМР были в пределах референсных значений (менее 1500 нг/мл), однако в процессе лечения имела место тенденция (p=0,24) к их снижению — с 1048,33±423,42 нг/мл до 987,56±370,21 нг/мл, при этом до терапии препаратом Мукосат® выше нормы данный показатель был у 3 пациентов, а после лечения — только у одного.
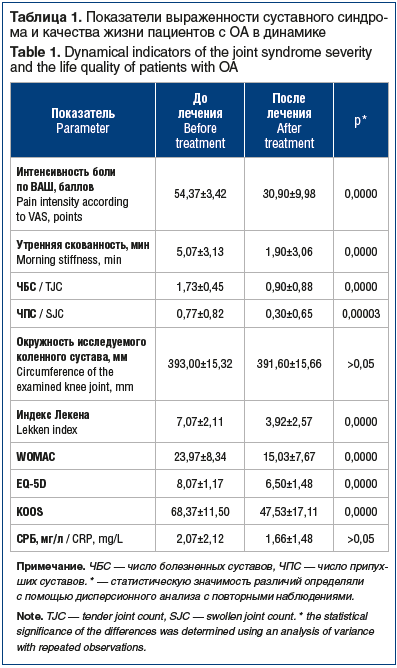
Согласно данным УЗИ коленных суставов отмечалось достоверное (р=0,0000) увеличение средней толщины суставного хряща с 1,55±0,26 мм первоначально до 1,67±0,27 мм после 2 мес. лечения (рис. 1).
Отдельно стоит выделить 13 (43,3%) пациентов с АГ, имевших первоначально достоверно (p≤0,01) более высокие показатели интенсивности боли, число болезненных и припухших суставов, длительность утренней скованности. К концу курса лечения наблюдалось более значимое снижение числа болезненных (p=0,04) и припухших суставов (p=0,03), интенсивности болевого синдрома по ВАШ (p=0,01), улучшение качества жизни EQ-5D (p=0,02) при отсутствии АГ в анамнезе. Пациенты с повышенным артериальным давлением (АД) также имели достоверную положительную динамику по всем показателям, но несколько меньшую по сравнению с пациентами с нормальным АД. Также с помощью дисперсионного анализа с повторными наблюдениями выявлено, что у пациентов без АГ увеличение толщины хряща, по данным УЗИ коленных суставов, к окончанию исследования более существенное, чем в группе пациентов с АГ (p=0,046). При этом уменьшение утренней скованности было значимым и происходило в равной степени в двух группах (p=0,75) независимо от повышения АД.
В целом на фоне 2 мес. терапии инъекционным препаратом ХС не было зарегистрировано ни одного нежелательного явления или ухудшения течения сопутствующей патологии. Все пациенты, включенные в исследование, полностью прошли курс терапии, ни один пациент не выбыл из исследования.
Обсуждение
Надо отметить, что в данном исследовании была достаточно неоднородная группа, включавшая как лиц молодого возраста с развитием ОА после травмы, так и возрастных пациентов с первичным патологическим процессом. Закономерным представляется ухудшение показателей функциональной активности у лиц старшего возраста. В то же время корреляция возраста и наличия выпота в полости сустава косвенно может свидетельствовать о значительной роли воспаления в генезе первичного ОА.
В целом результаты исследования показали, что применение препарата Мукосат® демонстрирует хороший симптоммодифицирующий эффект, статистически значимо положительно влияет на выраженность боли, показатели суставного сидрома, функции суставов и качество жизни, существенно снижает потребность в регулярном приеме НПВП. Ослабление корреляционной связи между возрастом пациента и индексом WOMAC и шкалой KOOS на фоне терапии подтверждает важность обезболивания, поскольку лица пожилого возраста тяжелее переносят боль и имеют тенденцию к быстрой ее хронизации.
При этом не было отмечено побочных явлений терапии, что очень важно при высокой коморбидности у этой категории пациентов.
Именно АГ как самая частая коморбидная патология [9] требует прицельного выявления. Хотя терапия инъекционным препаратом ХС была эффективна у всех пациентов, положительная динамика клинических показателей была несколько ниже при наличии АГ, прежде всего за счет медленного регресса боли и воспаления. Это согласуется с данными литературы о том, что АГ способствует субхондральной ишемии, поддержанию локального воспаления, усилению боли и прогрессированию ОА, которые в свою очередь способствуют повышению АД [13]. Соответственно, при обследовании пациентов с ОА необходимо не только прицельное выявление повышенного АД, но и своевременная его коррекция. Можно предположить, что таким пациентам нужна более длительная терапия (повторные курсы) препаратом ХС для контроля катаболических процессов в хрящевой ткани и профилактики обострения болевого синдрома.
Изменения содержания СРБ и СОМР в процессе лечения не были статистически значимыми, хотя и имелась тенденция к снижению показателей, что объясняется неоднородностью исследуемой группы и, возможно, малым числом наблюдений. В то же время о существенном противовоспалительном эффекте терапии Мукосатом может свидетельствовать купирование синовита коленных суставов не только по данным клинического обследования, но и по данным УЗИ. Учитывая, что показатель СОМР тесно связан с уровнем СРБ и наличием выпота в полости сустава [6, 7], тенденция к его снижению в данном исследовании вполне логична и позволяет обсуждать вероятность снижения деградации хряща на фоне терапии ХС. Это предположение подкрепляется и тем фактом, что на фоне двухмесячной терапии препаратом Мукосат® достоверно увеличивается толщина суставного хряща, по данным УЗИ суставов, определяя возможность структурно-модифицирующего действия конкретного препарата.
Заключение
Применение инъекционного препарата ХС (Мукосат®) у пациентов с гонартрозом эффективно в отношении таких клинических проявлений, как боль, локальное воспаление и функция суставов. Тенденция к снижению деградации хряща и увеличению его толщины позволяет предполагать положительное действие ХС в виде замедления прогрессирования заболевания в отдаленном периоде. Отсутствие нежелательных явлений и ухудшения течения коморбидной патологии на фоне лечения свидетельствует о хорошем профиле безопасности препарата и подтверждает возможность применения в клинической практике у разных групп пациентов с ОА.
Сведения об авторах:
Лапшина Светлана Анатольевна — к.м.н., доцент кафедры госпитальной терапии ФГБОУ ВО Казанский ГМУ Минздрава России; 420012, Россия, г. Казань, ул. Бутлерова, д. 49; ORCID iD 0000-0001-5474-8565.
Мингалеева Гульназ Фаритовна — ассистент кафедры внутренних болезней ФГБОУ ВО Казанский ГМУ
Минздрава России; 420012, Россия, г. Казань, ул. Бутлерова, д. 49; ORCID iD 0000-0002-3760-062X.
Контактная информация: Лапшина Светлана Анатольевна, e-mail: svetlanalapshina@mail.ru.
Источник финансирования: исследование проведено при поддержке ООО «ДИАМЕД-фарма».
Прозрачность финансовой деятельности: никто из авторов не имеет финансовой заинтересованности в представленных материалах или методах.
Конфликт интересов отсутствует.
Статья поступила 11.06.2021.
Поступила после рецензирования 07.07.2021.
Принята в печать 30.07.2021.
About the authors:
Svetlana A. Lapshina — C. Sc. (Med.), Associate Professor of the Department of Hospital Therapy of the Kazan State Medical University; 49, Butlerov str., Kazan, 420012, Russian Federation; ORCID iD 0000-0001-5474-8565.
Gulnaz F. Mingaleeva — Assistant of the Department of Internal Diseases of the Kazan State Medical University; 49, Butlerov str., Kazan, 420012, Russian Federation; ORCID iD 0000-0002-3760-062X.
Contact information: Svetlana A. Lapshina, e-mail: svetlanalapshina@mail.ru.
Financial Disclosure: the study was conducted with the support of DIAMED-Pharma LLC. No authors have a financial or property interest in any material or method mentioned.
There is no conflict of interests.
Received 11.06.2021.
Received 07.07.2021.
Accepted 30.07.2021.
2. Loeser R.F., Goldring S.R., Scanzello C.R., Goldring M.B. Osteoarthritis, a disease of the joint as an organ. Arthr Rheum. 2012;64(6):1697–707.
3. Балабанова Р.М. Остеоартроз или остеоартрит? Современное представление о болезни и ее лечении. Современная ревматология. 2013;3:67–70. DOI: 10.14412/1996-7012-2013-276.
4. Sellam J., Berenbaum F. The role of synovitis in pathophysiology and clinical symtoms of osteoarthritis. Nat Rev Rheumatol. 2010;6(11):625–635. DOI: 0.1038/nrrheum.2010.159.
5. Zhuo Q., Yang W., Chen J. et al. Metabolic syndrome meets osteoarthritis. Nat Rev Rheumatol. 2012;8:729–737. DOI: 10.1038/nrrheum.2012.135.
6. Xueqing Yang, Guangfeng Ruan, Jianhua Xu et al. Associations between suprapatellar pouch effusion-synovitis, serum cartilage oligomeric matrix protein, high sensitivity C-reaction protein, knee symptom, and joint structural changes in patients with knee osteoarthritis. Clin Rheumatol. 2020;39(5):1663–1670. DOI: 10.1007/s10067-019-04905-7.
7. Rajath Siddaramanna Onkarappa, Devendra Kumar Chauhan, Biman Saikia et al. Metabolic syndrome and its effects on cartilage degeneration vs regeneration: a pilot study using osteoarthritis biomarkers. Ind J Orthop. 2020;54(Suppl 1):20–24. DOI: 10.1007/s43465-020-00145-z.
8. Akinmade A., Oginni L.M., Olayinka O. Adegbehingbe et al. Serum cartilage oligomeric matrix protein as a biomarker for predicting development and progression of knee osteoarthritis. Int Orthop. 2021;45(3):551–557. DOI: 10.1007/s00264-021-04943-4.
9. Наумов А.В., Алексеева Л.И., Верткин А.Л и др. Ведение больных с остеоартрозом и коморбидностью в общей врачебной практике. Клинические рекомендации консенсуса экспертов Российской Федерации. М.; 2015.
10. Puenpatom R.A., Timothy W., Victor T.W. Increased prevalence of metabolic syndrome in individuals with osteoarthritis: an analysis of NHANES III Data. Postgrad Med. 2009;121:9–20. DOI: 10.3810/pgm.2009.11.2073.
11. Sellam J., Berenbaum F. Is osteoarthritis a metabolic disease? J Bone Spine. 2013;80(6):568–573. DOI: 10.1016/j.jbspin.2013.09.007.
12. Le Clanche S., Bonnefont-Rousselot D., Sari-Ali E. et al. Inter-relations between osteoarthritis and metabolic syndrome: A common link? Biochimie. 2016;121:238–252. DOI: 10.1016/j.biochi.2015.12.008.
13. Findlay D.M. Vascular pathology and osteoarthritis. Rheumatology (Oxford). 2007;46(12):1763–1768. DOI: 10.1093/rheumatology/kem191.
14. Huizhen Lv, Hui Wang, Meixi Quan, Chenghu Zhang et al. Cartilage oligomeric matrix protein fine-tunes disturbed flow-induced endothelial activation and atherogenesis. Matrix Biol. 2021;95:32–51. DOI: 10.1016/j.matbio.2020.10.003.
15. Arden N.K., Perry T.A., Bannuru R.R. et al. Non-surgical management of knee osteoarthritis: comparison of ESCEO and OARSI 2019 guidelines. Nat Rev Rheumatol. 2021;17(1):59–66. DOI: 10.1038/s41584-020-00523-9.
16. Алексеева Л.И. Обновление клинических рекомендаций по лечению больных остеоартритом 2019 года. РМЖ. 2019;4:2–6.
17. Honvo G., Veronese N., Branco J. et al. An updated algorithm recommendation for the management of knee osteoarthritis from the European Society for Clinical and Economic Aspects of Osteoporosis, Osteoarthritis and Musculoskeletal Diseases (ESCEO). Semin Arthritis Rheum. 2019;49(3):337–350. DOI: 10.1016/j.semarthrit.2019.04.008.
18. Чичасова Н.В., Имаметдинова Г.Р. Лечение больных остеоартрозом различной локализации: место медленнодействующих препаратов. Современная ревматология. 2015;9(2):66–74. DOI: 10.14412/1996-7012-2015-2-66-74
19. Reginster J., Veronese Т. Highly purified chondroitin sulfate: a literature review on clinical efficacy and pharmacoeconomic aspects in osteoarthritis treatment. Aging Clin Exp Res. 2021;33:37–47. DOI: 10.1007/s40520-020-01643-8.
20. Макарова М.В., Вальков М.Ю. Сравнение диагностической точности магнитно-резонансной томографии и ультразвуковой диагностики при исследовании коленных суставов с рентгенологически нулевой стадией гонартрита. Исследования и практика в медицине. 2018;5(1):10–19. DOI: 10.17709/2409-2231-2018-5-1-1.

Контент доступен под лицензией Creative Commons «Attribution» («Атрибуция») 4.0 Всемирная.
