К вопросу о роли возможного синдрома мальабсорбции жиров при грудном вскармливании в развитии поздней геморрагической болезни новорожденного
DOI: 10.32364/2618-8430-2022-5-1-85-89
Причинами поздней геморрагической болезни новорожденного (ГБН) являются парентеральное питание и такие тяжелые заболевания, как билиарная атрезия, врожденные или наследственные заболевания с холестазом, синдром короткой кишки и др., а также исключительно грудное вскармливание и нарушения пищеварения с синдромом мальабсорбции. При этом дефицит витамина К может развиваться не только при выраженном синдроме мальабсорбции, но и на фоне нарушений пищеварения, вызванных edерациональным питанием кормящей матери, или в результате вирусных инфекций с интестинальным синдромом. У 15 детей с поздней ГБН исследовали липидограмму кала методом тонкослойной хроматографии. Результаты липидограммы свидетельствовали о повышении содержания липидов (в среднем 77,47 мкг/г), максимальные значения количества высших жирных кислот, холестерола и фосфолипидов в липидограмме встречались у детей с наиболее выраженными клиническими проявлениями кровочивости. Клинически геморрагический синдром проявлялся кровоточивостью из пупочных сосудов (66,7%), желудочно-кишечным кровотечением (28,5%), внутричерепным кровоизлиянием (6,7%). У всех детей имелся один или несколько клинических симптомов нарушения пищеварения: учащение стула, увеличение его объема, водянистая диарея. В отдельных случаях отмечали наличие прожилок крови в стуле. Обучение кормящих матерей правильно составлять свой рацион, придерживаться рационального питания свидетельствует о том, что строгое выполнение этих рекомендаций позволяет существенно снизить вероятность дефицита витамина К в организме младенца и риск развития у не поздней ГБН.
Ключевые слова: витамин К, витамин К-дефицитный геморрагический синдром, грудное вскармливание, дети, липидограмма кала, поздняя геморрагическая болезнь новорожденного, синдром мальабсорбции.
Для цитирования: Мозжухина Л.И., Калгина С.Е., Строева Л.Е., Тейф В.А. К вопросу о роли возможного синдрома мальабсорбции жиров при грудном вскармливании в развитии поздней геморрагической болезни новорожденного. РМЖ. Медицинское обозрение. 2022;5(1):85-89. DOI: 10.32364/2618-8430-2022-5-1-85-89.
L.I. Mozzhukhina1, S.E. Kalgina1, L.E. Stroeva1, V.A. Teyf2
1Yaroslavl State Medical University, Yaroslavl, Russian Federation
2Regional Children’s City Hospital, Yaroslavl, Russian Federation
The causes of late hemorrhagic disease of the newborn (HDN) are parenteral nutrition, severe diseases (e.g., biliary atresia, congenital or inherited diseases associated with cholestasis, short bowel syndrome), exclusive breastfeeding, and digestive disorders with malabsorption. Meanwhile, vitamin K deficiency develops in severe malabsorption and digestive disorders resulting from an irrational diet of a nursing mother or viral infections with the intestinal syndrome.
Lipidogram of feces was evaluated by thin-layer chromatography in 15 children with late HDN. Lipidogram demonstrated high lipid content (on average, 77.47 µg/g). Moreover, the maximum levels of higher fatty acids, cholesterol, and phospholipids were detected in children with the most severe clinical presentations of bleeding. Clinical manifestations of hemorrhagic syndrome included umbilical cord bleeding (66.7%), gastrointestinal bleeding (28.5%), and intracranial hemorrhage (6.7%). In addition, all children have one or more clinical symptoms of digestive disorders (i.e., frequent bowel movements, excessive pooping, watery diarrhea). Occasionally, bloody streaks were reported.
Education of nursing mothers to plan their diet and follow a balanced diet demonstrates that strict adherence to these recommendations significantly reduces the risks of vitamin K deficiency in newborns and late HDN.
Keywords: vitamin K, vitamin K deficiency bleeding, breastfeeding, children, lipidogram of feces, late hemorrhagic disease of the newborn, malabsorption.
For citation: Mozzhukhina L.I., Kalgina S.E., Stroeva L.E., Teyf V.A. Role of fat malabsorption during breastfeeding in late hemorrhagic disease of the newborn. Russian Journal of Woman and Child Health. 2022;5(1):85–89 (in Russ.). DOI: 10.32364/2618-8430-2022-5-1-85-89.
Актуальность
В структуре причин кровоточивости у новорожденных и детей первых месяцев жизни основное место занимают нарушения свертываемости крови по коагулопатическому типу. Среди них чаще всего встречаются состояния, развивающиеся из-за дефицита витамина К, что приводит к недостатоной активности витамин К-зависимых факторов свертывания крови. По конечной точке приложения этих факторов — переходу протромбина в тромбин они объединены в так называемый протромбиновый комплекс, включающий II фактор — протромбин, VII фактор — проконвертин, IX фактор — антигемофильный глобулин В, X фактор — фактор Стюарта — Прауэра. Кроме белков, участвующих в свертывающей системе крови, к витамин К-зависимым относятся также антипротеазы C и S. Геморрагические нарушения, обусловленные дефицитом витамина К, принято обозначать как витамин К-зависимый геморрагический синдром (витамин К-ЗГС) или витамин К-дефицитный геморрагический синдром. При этом, в соответствии с Международной статистической классификацией болезней и проблем, связанных со здоровьем (10-го пересмотра), у новорожденных детей указанное патологическое состояние рассматривают как отдельную нозологическую форму — Р53 — геморрагическую болезнь новорожденного (ГБН) [1–8].
До внедрения превентивного введения витамина К детям в первые часы жизни ГБН встречалась у 1,5–2% новорожденных. Указанные выше профилактические мероприятия позволили значительно — практически в 100 раз снизить частоту ГБН в ранний неонатальный период. В то же время применение витамина К сразу после рождения не предупреждает развитие витамин К-ЗГС в последующие недели и месяцы жизни, что определило необходимость выделения этих патологических состояний в отдельную группу под названием «поздняя геморрагическая болезнь новорожденного». Наиболее часто развитие поздней ГБН отмечается на 3–8-й неделях жизни, хотя в ряде случаев манифестация может произойти даже у детей в возрасте 3–6 мес. [1, 9–13]. Клиническая картина при этом может быть представлена различными геморрагическими проявлениями: со стороны желудочно-кишечного тракта — появление прожилок крови в рвотных массах или в стуле, розоватая окраска стула; кожный геморрагический синдром — гематомы и экхимозы, кровотечения из мест инъекций. Нарастание дефицита витамина К сопровождается существенным увеличение риска внутричерепных кровоизлияний, нередко приводящих к инвалидизации или смерти ребенка [13–17]. Установлено, что поздняя ГБН часто возникает у детей, которые имеют исключительно грудное вскармливание, длительное парентеральное питание, билиарную атрезию и другие заболевания, сопровождающиеся холестазом, синдром короткой кишки, а также нарушенное кишечное всасывание жиров при диареях различного происхождения. При этом целью настоящей публикации является обсуждение тех вариантов поздней ГБН, развитие которых обусловлено недостаточным усвоением витамина К из-за синдрома мальабсорбции, вызванного у ребенка нерациональным питанием его кормящей матери.
Собственный опыт
Проведено изучение частоты геморрагических нарушений среди причин поступления детей в отделение патологии новорожденных ГБУЗ ЯО «Областная детская клиническая больница», а также удельный вес витамин К-ЗГС в структуре данной патологии. Установлено, что геморрагический синЦ 4ром являлся причиной госпитализации 8% детей, у 95% которых имела место поздняя ГБН. Особо следует отметить, что в подавляющем большинстве случаев развитию тяжелых форм геморрагического синдрома предшествовали малые геморрагические проявления (кровоточивость из пупочной ранки, из носовых ходов, прожилки крови в рвотных и/или каловых массах, легкое обазование «синячков»), на которые своевременно не обращали внимание, а также эпизоды беспокойства, которые ошибочно были приняты за кишечные колики. При анализе клинических случаев было выявлено, что у всех младенцев с поздней ГБН отмечались дисфункции пищеварения в виде водянистой ди ареи и мальабсорбции, развившиеся из-за нерационального питания кормящей матери или перенесенных ребенком вирусных инфекций с интестинальным синдромом.
Далее представлены результаты наблюдений 15 детей, у которых исследовали липидограмму кала методом тонкослойной хроматографии: абсолютное количество общих липидов и липидных фракций вычислялось при фотоэлектроколориметрировании и сопоставлении экстинкции с калибровочным графиком, полученным на основе изучения контрольного образца. Для технического обеспечения и стандартизации процес са использовали лабораторное оборудование и лабораторную технику кафедры общей и биоорганической химии ФГБОУ ВО ЯГМУ Минздрава России.
Средний возраст возникновения геморрагического синдрома у обследованных пациентов составил 15,1±11 дней. Средний срок гестации — 39,8±1,5 нед. Оценка по шкале Апгар — 8/9–9/9 баллов. Морфофункциональная зрелость по шкале Боллард соответствовала сроку гестации. Средняя масса тела при рождении составила 3437±760 г, при поступлении в ОПН — 3015±829 г (в среднем — минус 140,6 г/кг к 15 сут жизни). Хочется обратить внимание на то, что 4 ребенка получали для докорма молочные смеси на основе коровьего молока с большим содержанием витамина К, однако это не явилось достаточным обстоятельством для профилактики витамин К-ЗГС.
При поступлении все показатели общего и биохимического анализов крови были в пределах физиологической нормы. В коагулограммах выявлены изменения, характерные для витамин К-ЗГС: удлинение аЦ aтивированного частичного тромбопластинового времени (АЧТВ) до 81,5 с, протромбинового времени (ПВ) — до 49,5 с, увеличение международного нормализованного отношения (МНО) до 3,26; снижение протромбинового индекса (ПТИ) до 40,3%. Активность витамин-К-зависимых факторов свертывания крови также была существенно снижена: II — 19,6% активности, VII — 39,05%, IX — 12,5%, X — 12,05%, тогда как активность других факторов свертывания не была изменена.
Клинически геморрагический синдром чаще проявлялся одним из перечисленных симптомов или их сочетанием: кровоточивость из пупочных сосудов наблюдалась у 66,7% детей, желудочно-кишечное кровотечение — у 28,5%, у одного младенца (6,7%) было внутричерепное кровоизлияние. У всех детей имелся один или несколько клинических симптомов нарушения пищеварения: учащение стула, увеличение его объема, водянистая диарея, в отдельных случаях — наличие прожилок крови в стуле. У детей отмечали также снижение прибавки массы тела. При анализе пищевого дневника кормящих матерей выявлено избыточное потребление белка коровьего молока и/или продуктов, имеющих e2 составе стабилизаторы, консерванты, искусственные ароматизаторы и т. п.
Отдельно изучали результаты исследования липидограммы кала с целью выявления степени нарушения всасывания жиров и, следовательно, жирорастворимых витаминов, к которым относится витамин К. Содержание общих липидов в кале составляло в среднем 77,47 мкг/г при значительном размахе значений — 25–143,9 мкг/г у каждого пациента. Установлено, что максимальные потери жира коррелировали с наиболее выраженной клиникой геморрагического синдрома и наибольшими патологическими изменениями в коагулограмме. При изучении соотношения липидных фракций в кале отмечено, что максимальные значения количеств а высших жирных кислот, холестерола и фосфолипидов в липидограмме имели место у детей с наиболее выраженной клиникой кровоточивости.
С матерями проводились беседы о правильном питании кормящей женщины, проводилась коррекция рациона питания. При этом установлено, что к 5-му дню с момента нормализации питания матери у детей купировались нарушения пищеварения. Всем пациентам проводили лечение геморрагического синдрома, назначая менадион натрия бисульфит в дозе 1 мг/кг внутримышечно, а в 3 случаях дополнительно внутривенно вводили свежезамороженную плазму (СЗП) в дозе 15 мл/кг. После начатого лечения активность факторов протромбинового комплекса восстановилась в первый же день до 50% нормы, геморрагический синдром был купирован. У всех детей к 4–5 сут лечения состояние полностью нормализовалось.
Клиническое наблюдение
В качестве примера приводим клиническое наблюдение, подчеркивающее роль нарушений пищеварения с синдромом мальабсорбции жиров в развитии поздней ГБН.
Доношенная девочка поступила в отделение на 21-е сутки жизни. В возрасте 15 сут жизни мать впервые отметила в стуле ребенка прожилки крови, в последующие дни прожилки крови в стуле отмечены еще один раз.
Родилась на 39-й неделе гестации. Масса при рождении — 3050 г, рост — 50 см. Вскармливание с рождения естественное. Масса при поступлении — 3120 г, выявлена гипербилирубинемия III степени. Подкожно жировой слой существенно истощен везде. Стул сильно обводнен, желтый. Каловые массы кашицеобразные, без крови. Питание матери нерациональное. Питание ребенка дома не контролировалось. В копрограмме много нейтральных жиров. Ребенку назначена фототерапия, контролируемое грудное кормление. Даны рекомендации по питанию матери. После взятия коагулограммы возникла отсроченная кровоточивость из места взятия крови, обширная гематома в ткани плеча и предплечья.
Исследование коагулограммы показало существенное снижение активности витамин К-зависимых факторов (II, VII, X, X), удлинение АЧТВ и ПВ при нормальном уровне показателей конечной коагуляции (см. таблицу) и первичного (сосудисто-тромбоцитарного) гемостаза.
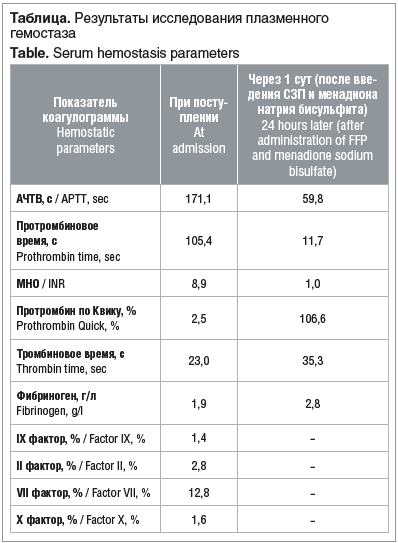
С учетом анамнеза и результатов клинико-лабораторных данных были диагностированы поздняя ГБН, развившаяся на фоне нарушений пищеварения с синдромом мальабсорбции жиров, и нарушение питания (белково-энергетическая недостаточность легкая, смешанного генеза). На фоне проведенного лечения (СЗП однократно, менадион натрия бисульфит 1 р/сут внутримышечно, курс — 3 дня) отмечено купирование геморрагического синдрома. Нормализация питания матери постепенно привела к нормализации стула у ребенка. В питание ребенка была добавлена адаптированная смесь с ее постепенной отменой по мере нормализации психологического состояния матери. Ребенок выписан с выздоровлением.
Заключение
Профилактическое введение витамина К новорожденным детям в первые часы жизни позволяет с высокой эффективностью предупредить развитие ГБН в ранний неонатальный период, однако не предупреждает развитие витамин К-ЗГС в последующие недели и месяцы жизни. По нашим наблюдениям установлено, что дефицит витами на К у младенца может развиваться не только при выраженном синдроме мальабсорбции, но и на фоне нарушений пищеварения и усвоения витамина К, вызванных нерациональным питанием кормящей матери или в результате вирусных инфекций с интестинальным синдромом. Особую тревогу вызывает тот факт, что если у детей с тяжелой патологией (билиарная атрезия, синдром короткой кишки, заболевания с холестазом и др.) витамин К обязательно входит в комплексную терапию, то у детей, находящихся исключительно на грудном вскармливании или имеющих дисфункции кишечника с нарушением всасывания жиров, эти риски не учитываются. Наш опыт обучения кормящих матерей правильно составлять рацион, придерживаться рационального питания и контролировать его свидетельствует о том, что строгое выполнение этих рекомендаций позволяет существенно снизить вероятность дефицита витамина К в организме младенца и риск развития у него поздней ГБН [18]. Кроме этого, важным звеном в предупреждении развития тяжелых форм геморрагических нарушений является раннее выявление таких малых клинических проявлений, как кровоточивость из пупочной ранки и/или из носовых ходов, прожилки крови в рвотных и/или каловых массах, легкое образование «синячков» и др., что позволяет своевременно верифицировать их причины и назначить адекватное лечение.
Сведения об авторах:
Мозжухина Лидия Ивановна — д.м.н., профессор, заведующая кафедрой педиатрии ИПДО ФГБОУ ВО ЯГМУ Минздрава России; 150000, г. Ярославль, ул. Революционная, д. 5; ORCID iD 0000-0003-2153-8662.
Калгина Светлана Евгеньевна — ассистент кафедры педиатрии ИПДО ФГБОУ ВО ЯГМУ Минздрава России; 150000, г. Ярославль, ул. Революционная, д. 5; ORCID iD 0000-0003-4242-5835.
Строева Лариса Емельяновна — к.м.н., доцент кафедры педиатрии ИПДО ФГБОУ ВО ЯГМУ Минздрава России; 150000, г. Ярославль, ул. Революционная, д. 5; ORCID iD 0000-0002-0921-8212.
Тейф Вера Абрамовна — заведующая отделением патологии новорожденных и недоношенных детей, врач-неонатолог высшей категории ГБУЗ ЯО «Областная детская клиническая больница»; 150042, г. Ярославль, Тутаевское ш., д. 27; ORCID iD 0000-0003-0503-929X.
Контактная информация: Мозжухина Лидия Ивановна, e-mail: mli1612@mail.ru.
Прозрачность финансовой деятельности: никто из авторов не имеет финансовой заинтересованности в представленных материалах или методах.
Конфликт интересов отсутствует.
Статья поступила 08.02.2022.
Поступила после рецензирования 21.02.2022.
Принята в печать 22.02.2022.
About the authors:
Lidiya I. Mozzhukhina — Dr. Sc. (Med.), Professor, Head of the Department of Pediatrics of the Institute of Professional
Additional Education, Yaroslavl State Medical University; 5, Revolutsionnaya str., Yaroslavl, 150000, Russian Federation; ORCID iD 0000-0003-2153-8662.
Svetlana E. Kalgina — assistant of the Department of Pediatrics of the Institute of Professional Additional Education, Yaroslavl State Medical University; 5, Revolutsionnaya str., Yaroslavl, 150000, Russian Federation; ORCID iD 0000-0003-4242-5835.
Larisa E. Stroeva — C. Sc. (Med.), associate professor of the Department of Pediatrics of the Institute of Professional Additional Education, Yaroslavl State Medical University; 5, Revolutsionnaya str., Yaroslavl, 150000, Russian Federation; ORCID iD 0000-0002-0921-8212.
Vera A. Teyf — Head of the Department of Newborn Disorders and Premature Babies, neonatologist, Regional Children’s City Hospital; 27, Tutaevskoe road, Yaroslavl, 150042, Russian Federation; ORCID iD 0000-0003-0503-929X.
Contact information: Lidiya I. Mozzhukhina, e-mail: mli1612@mail.ru.
Financial Disclosure: no authors have a financial or property interest in any material or method mentioned.
There is no conflict of interests.
Received 08.02.2022.
Revised 21.02.2022.
Accepted 22.02.2022.
2. Шабалов Н.П., Иванов Д.О., Шабалова Н.Н. Гемостаз в динамике первой недели жизни как отражение механизмов адаптации ко внеутробной жизни новорожденного. Педиатрия. 2000;79(3):84–91.
3. Долгов В.В., Свирин П.В. Лабораторная диагностика нарушений гемостаза. М. — Тверь: Триада; 2005.
4. Момот А.П. Патология гемостаза. Принципы и алгоритмы клинико-лабораторной диагностики. CПб.: ФормаТ; 2006.
5. Дорофеева Е.И., Демихов В.Г., Демихова Е.В. и др. Особенности гемостаза у новорожденных детей. Тромбоз, гемостаз и реология. 2013;1(53):44–47.
6. Международная статистическая классификация болезней и проблем, связанных со здоровьем; 10-й пересмотр. Пер. с англ. в 3 томах. Женева: Всемирная организация здравоохранения. М.: Медицина; 1995.
7. Burke C.W. Vitamin K deficiency bleeding: overview and considerations. J Pediatr Health Care. 2013;27(3):215–221. DOI: 10.1016/j.pedhc.2012.09.010.
8. Gomella T.L. Neonatology: Management, Procedures, On-Call Problems, Diseases, and Drugs. McGraw-Hill; 2013.
9. Нароган M.B., Карпова А.Л., Строева Л.Е. Витамин К-дефицитный геморрагический синдром у новорожденных и детей первых месяцев жизни. Неонатология: новости, мнения, обучение. 2015;3:74–82.
10. Дегтярев Д.Н., Карпова А.Л., Мебелова И.И. и др. Диагностика и лечение геморрагической болезни новорожденных. В кн.: Избранные клинические рекомендации по неонатологии. Под ред. Байбариной Е.Н., Дегтярева Д.Н. М.: ГЭОТАР-Медиа; 2016.
11. Takahashi D., Shirahata A., Itoh S. et al. Vitamin K prophylaxis and late vitamin K deficiency bleeding in infants: fifth nationwide survey in Japan. Pediatr Int. 2011;53(6):897–901. DOI: 10.1111/j.1442-200X.2011.03392.x.
12. Laubscher B., Bänziger O., Schubiger G., Swiss Paediatric Surveillance Unit (SPSU). Prevention of vitamin K deficiency bleeding with three oral mixed micellar phylloquinone doses: results of a 6-year (2005–2011) surveillance in Switzerland. Eur J Pediatr. 2013;172(3):357–360. DOI: 10.1007/s00431-012-1895-1.
13. Заплатников А.Л., Бражникова О.В., Медоев С.Б. и др. Внутричерепные кровоизлияния при поздней геморрагической болезни новорожденных. Педиатрия. Consilium Medicum. 2019;4:14–17. DOI: 10.26442/26586630.2019.4.190755.
14. Hubbard D., Tobias J.D. Intracerebral hemorrhage due to hemorrhagic disease of the newborn and failure to administer vitamin K at birth. South Med J. 2006;99(11):1216–1220. DOI: 10.1097/01.smj.0000233215.43967.69.
15. Ерекешов А.Е., Разумов А.А., Кузьмин В.Д. и др. Интракраниальные осложнения поздней геморрагической болезни новорожденных. Нейрохирургия и неврология Казахстана. 2012;4(29):16–19.
16. Ляпин А.П., Касаткина Т.Н., Рубин А.Н. и др. Внутричерепные кровоизлияния как проявление поздней геморрагической болезни новорожденных. Педиатрия им. Г.Н. Сперанского. 2013;92(2):38–42.
17. Volpe J.J. Intracranial hemorrhage in early infancy — renewed importance of vitamin K deficiency. Pediatr Neurol. 2014;50(6):545–546. DOI: 10.1016/j.pediatrneurol.2014.02.017.
18. Калгина С.Е., Строева Л.Е., Мозжухина Л.И. Обучение кормящих матерей рациональному питанию — способ профилактики витамин К-зависимого геморрагического синдрома. Материалы II Всероссийской научно-практической конференции с международным участием «Грудное вскармливание в современном мире». М.; 2016: 52–54.

Контент доступен под лицензией Creative Commons «Attribution» («Атрибуция») 4.0 Всемирная.
