Синдром назальной обструкции после перенесенной новой коронавирусной инфекции, вызванной штаммом «омикрон»(клиническое наблюдение)
Пандемия новой коронавирусной болезни (COVID-19) продолжается уже более двух лет. За это время, согласно статистике ВОЗ, зарегистрировано более 260 млн подтвержденных случаев COVID-19, в том числе более 5 млн случаев смерти от этого заболевания. Новый штамм вируса SARS-CoV-2 омикрон является наиболее быстро распространяющимся вариантом, который у взрослых протекает с симптомами ОРВИ. Часто на первый план выходит симптоматика поражения ЛОР-органов: ринорея, затруднение носового дыхания, першение и боль в горле. В некоторых случаях обостряются хронические ЛОР-заболевания: тонзиллит, синусит, отит. Нарушается транспортная функция слизистой носа и околоносовых пазух. Топическая муколитическая терапия в сочетании с легкими деконгестантами обеспечивает улучшение дренажной функции и предотвращает развитие застойного воспаления в пазухах носа, улучшает носовое дыхание.Представлено собственное клиническое наблюдение обострения хронического синусита после перенесенного COVID-19 у пациента с аллергическим ринитом и структурными изменениями полости носа.
Ключевые слова: ОРВИ, COVID-19, омикрон, муколитическая терапия, деконгестант, синусит.
Для цитирования: Кириченко И.М., Попадюк В.И., Козлова Н.С. Синдром назальной обструкции после перенесенной новой коронавирусной инфекции, вызванной штаммом «омикрон»(клиническое наблюдение). РМЖ. Медицинское обозрение. 2022;30(2):46-49.
Nasal obstruction after coronavirus infection caused by the omicron strain (clinical case)
I.M. Kirichenko1,2, Popadyuk V.I.1, N.S. Kozlova2
1Peoples’ Friendship University of Russia, Moscow
2ON CLINIC Arbat LLC, Moscow
The pandemic of the new coronavirus disease 2019 (COVID-19) preserves for over two years. During this period, according to the WHO statistics, over 260 million confirmed cases of COVID-19 have been registered, including more than five million deaths caused by COVID-19. The new SARS-CoV-2 Omicron virus is the most rapidly spreading variant that occurs in adults with SARS symptoms. Symptoms of ENT organ lesion, such as rhinorrhea, nasal obstruction, tickling sensation and sore throat, commonly come to the fore. In some cases, there can be an exacerbation of chronic ENT diseases, such as tonsillitis, sinusitis, otitis media. The transport function of the nasal mucosa and paranasal sinuses is disrupted. The combination of topical mucolytic therapy and light decongestants can improve drainage function and prevent the development of congested inflammation in the sinus, leading to nasal breathing improvement. The authors present their clinical case concerning exacerbation of chronic sinusitis after COVID-19 in a male patient with allergic rhinitis and structural changes in the nasal cavity.
Keywords: ARVI, COVID-19, omicron strain, mucolytic therapy, decongestant, sinusitis.
For citation: Kirichenko I.M., Popadyuk V.I., Kozlova N.S. Nasal obstruction after coronavirus infection caused by the omicron strain (clinical case). RMJ. 2022;2:46–49.
Введение
Согласно данным ВОЗ с начала пандемии было зарегистрировано более 260 млн подтвержденных случаев COVID-19, в том числе более 5 млн случаев летального исхода [1]. SARS-CoV-2 со временем стал активно проявлять мутагенность, что породило множество его вариантов. Для определения приоритетности мониторинга и исследований новых вариантов SARS-CoV-2, а также объективной оценки возможных угроз, исходящих от каждого варианта вируса, ВОЗ предложила классифицировать их на 3 категории: варианты, вызывающие озабоченность (variant of concern, VOC), варианты, представляющие интерес (variant of interest, VOI), и варианты, находящиеся под наблюдением (variant under monitoring, VUM). Другая классификация включает штаммы: «альфа» (Alpha, B.1.1.7), «бета» (Beta, B.1.351), «гамма» (Gamma, P.1) и «дельта» (Delta, B.1.617.2) [2]. К сожалению, каждый последующий штамм SARS-CoV-2 оказывался более вирулентным, чем предыдущий, что привело к значительному росту случаев тяжелого течения болезни, требующих госпитализации, и большому количеству смертей во всех странах мира. В ноябре 2021 г. новый вариант под названием «омикрон» (Omicron, B.1.1.529) был официально определен ВОЗ как 5-й вариант, который вызвал глобальную обеспокоенность мирового сообщества из-за своей повышенной способности к заражению и быстроты распространения по сравнению с ранее циркулировавшими вариантами.
Особенности COVID-19, вызванного штаммом «омикрон»
Инкубационный период при заражении штаммом «омикрон» значительно короче, чем у предыдущих, и составляет в среднем от 2 до 5 дней. Несмотря на то, что механизм передачи этого штамма, как и предшествующих штаммов, в основном воздушно-капельный, его контагиозность более чем 7 раз выше по сравнению с циркулировавшим ранее штаммом «дельта». Таким образом, человек, заразившийся штаммом «омикрон», может быть заразным для окружающих уже в первые сутки после инфицирования.
Еще одной характерной особенностью нового штамма является увеличение частоты заболеваемости среди детей и подростков, причем в среднетяжелой и тяжелой форме. При наличии у детей сопутствующей патологии, такой как обменные нарушения, сердечно-сосудистые заболевания, аллергия, хронические болезни легких или бронхиальная астма, различные виды иммунодефицитов, заболевание протекает особенно тяжело, с развитием мультисистемного воспалительного синдрома [3].
У взрослых, в особенности привитых или переболевших ранее другими вариантами SARS-CoV-2, заболевание чаще всего протекает подобно сезонной респираторной инфекции (ОРВИ) — с незначительным повышением температуры, насморком, головной болью, общим недомоганием. Однако, несмотря на относительно легкую выраженность симптомов, штамм «омикрон» обладает такими же свойствами, как и его предшественники: влияет на сосуды, вызывает развитие ангиита, сосудистого спазма и тромбообразования. Проблема осложняется еще и тем, что не всегда удается диагностировать новый штамм при помощи стандартных ПЦР-тестов, так как мутации, произошедшие в вирусе, затронули ген спайк-белка (белка S), на который эти тесты и нацелены [4—6].
Также, по данным S.R. Kannan et al. [7], эти мутации развивались у штамма «омикрон» совместно с мутациями во всем вирусном геноме. Структурный анализ показал, что уникально расположенные мутации в штамме «омикрон» могут снижать связывание антител, присутствующих у человека после ранее перенесенной инфекции либо после вакцинации против вируса SARS-CoV-2. Таким образом, диагностика варианта «омикрон» ПЦР-тестами затруднена, и работа нейтрализующих антител может быть недостаточной для предотвращения заражения этим штаммом у переболевших ранее COVID-19 и вакцинированных.
Особенности ЛОР-симптоматики при COVID-19
Если ранее в исследованиях сообщалось о гипосмии, аносмии, гипогевзии и агевзии, которые достаточно часто встречались у пациентов с COVID-19 без каких-либо назальных симптомов, что обусловлено прямым вирусным повреждением хемосенсорной системы [7, 8], то при заражении штаммом «омикрон» гипосмия и гипогевзия носят обструктивный характер и связаны в большинстве случаев с выраженным отеком слизистой оболочки носа и околоносовых пазух (ОНП) и выработкой большого количества вязкого отделяемого. Так, M. Özçelik Korkmaz et al. [9] отметили, что наиболее частыми оториноларингологическими проявлениями у 116 пациентов с положительными результатами ПЦР-теста на COVID-19 были гипосмия/аносмия (37,9%) и гипогевзия/агевзия (41,37%), головная боль (37,1%), боль в горле (32,7%) и дисфагия (20,6%), несистемное головокружение (31,8%), шум в ушах (11,2%), системное головокружение (6,1%) и нарушение слуха (5,2%). Также установлена достоверная корреляция между назальными симптомами и нарушением обоняния у пациентов с аллергическим ринитом. Отмечено, что самыми длительными и медленно купирующимися симптомами были гипосмия/аносмия и гипогевзия/агевзия.
На момент написания статьи не было найдено публикаций, посвященных особенностям поражения ЛОР-органов у пациентов, перенесших COVID-19, вызванный штаммом «омикрон». Поскольку входными воротами вируса SARS-CoV-2 являются верхние дыхательные пути при инфицировании, на первый план выходит симптоматика поражения ЛОР-органов: ринорея, затруднение носового дыхания, першение и боль в горле. Наш клинический опыт показывает, что после COVID-19, вызванного штаммом «омикрон», в постковидном синдроме преобладает выраженное затрудненное отхождение отделяемого из носа и ОНП. Это служит причиной затяжного течения воспалительного процесса. В некоторых случаях обостряются хронические ЛОР-заболевания, такие как тонзиллит, синусит, отит, активизируется герпесвирусная инфекция.
Учитывая, что для COVID-19, вызванного штаммом «омикрон», характерно длительное угнетение мукоцилиарной функции слизистой носа, приоритетной задачей является лечение синдрома назальной обструкции и обеспечение оттока отделяемого из ОНП — для профилактики развития поствирусного и бактериального синусита, отита, обострения имеющихся у пациентов хронических заболеваний ЛОР-органов, а также для повышения качества жизни.
При вирусной инфекции, поражающей верхние дыхательные пути, нарушается одна из самых важных функций слизистой полости носа — транспортная. Мукоцилиарный транспорт входит в первую линию защиты слизистых носа и ОНП от патогенов и поддерживает гомеостаз не только верхних, но и Ц dижних дыхательных путей. Мукоцилиарная дисфункция, вызванная воздействием вирусов, приводит к десквамации реснитчатых клеток, нарушению целостности и полноценного функционирования реснитчатого эпителия, что неблагоприятно влияет на эвакуацию слизи из области соустий ОНП, снижает барьерную функцию и ослабляет иммунную а ктивность слизистых. Еще одним фактором, благоприятствующим развитию воспаления в ОНП и отиатрических осложнений, является гиперпродукция слизистого секрета бокаловидными клетками, количество которых значительно возрастает при вирусном поражении слизистой верхних дыхательных путей в ответ на нарушение цело¶ 1тности респираторного эпителия. Меняется и реология слизи, она становится более вязкой за счет образования в молекулах муцинов, содержащихся в гелевом слое слизи, новых дисульфидных связей. Совокупность патологических изменений дренажной функции приводит к значительному угнетению мукоцилиарного транспорта слизистой верхних дыхательных путей и лежит в основе развития острого риносинусита, тубоотита, катарального среднего отита [10].
Улучшение дренажной функции ОНП за счет изменения реологических свойств назального секрета ускоряет очищение пазух от патологического содержимого и, соответственно, выздоровление пациента, что показано в клиническом наблюдении.
Представляем собственное клиническое наблюдение пациента с синдромом назальной обструкции, перенесшего COVID-19.
Клиническое наблюдение
На лечении находился пациент М., 35 лет, который обратился с жалобами на затрудненное носовое дыхание, постоянные слизисто-гнойные выделения из носа, тяжесть во лбу, снижение обоняния, стекание вязкого отделяемого по задней стенке глотки, периодическую боль в горле. Данные проявления пациент отмечал в течение 3 нед. после перенесенного в январе 2022 г. COVID-19 (штамм «омикрон»), подтвержденного ПЦР-тестом. За 3 мес. до болезни был вакцинирован против COVID-19.
У пациента в анамнезе после перенесенной 10 лет назад травмы носа наблюдалось постоянное двустороннее затруднение носового дыхания. Около 3 лет назад после ОРВИ перенес гнойный верхнечелюстной синусит, после чего отметил периодическое стекание отделяемого в носоглотку. Также страдает сезонным аллергическим ринитом легкой степени тяжести с сенсибилизацией к пыльце березы и ольхи. Перенес в возрасте 10 лет инфекционный мононуклеоз. Родственники второй линии со стороны матери страдают атопическим дерматитом.
Заболевание COVID-19 протекало по типу ОРВИ и сопровождалось назальной обструкцией, обильными выделениями слизи из полости носа, болью в горле, субфебрильной температурой, головными болями и болями в мышцах. Данные симптомы на фоне применения симптоматической терапии были купированы в течение 7 дней, однако затруднение носового дыхания сохранилось, появились густые слизисто-гнойные выделения из носа, стекающие по задней стенке глотки. Возникло чувство тяжести в области лба в проекции верхнечелюстных пазух при наклоне вперед, усилились першение и боль в горе.
Пациент с вышеуказанными жалобами обратился к оториноларингологу. После осмотра и проведения рентгенографии придаточных пазух носа установлен диагноз «острый двусторонний экссудативный полисинусит». От предложенных пункций верхнечелюстных пазух пациент отказался. Проведен курс консервативного лечения, включающий ирригационную терапию (спрей, содержащий ксилометазолин, в нос 2 р/сут), антибиотикотерапию (амоксициллин/клавуланат 1000 мг 2 р/сут в течение 7 дней) — без эффекта. Из-за неэффективности проводимой терапии врачом-оториноларингологом было принято решение повторить курс антибиотикотерапии. Был назначен левофлоксацин в дозе 500 мг 2 р/сут в течение 10 дней, орошение препаратом, содержащим топический антибиотик, — с незначительной положительной динамикой.
Во время осмотра на приеме при пальпации и перкуссии в проекции ОНП отмечена болезненность, в полости носа визуализированы S-образное искривление носовой перегородки, отечность и застойная гиперемия слизистой оболочки носа и нижних носовых раковин, мутное слизистое отделяемое в области средних носовых ходов с двух сторон, стекание отделяемого в носоглотку, гиперемия задней стенки глотки, утолщение боковых валиков глотки (рис. 1–3).
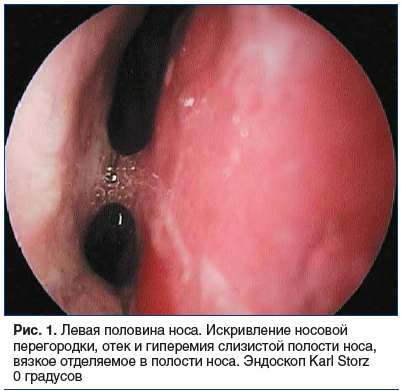
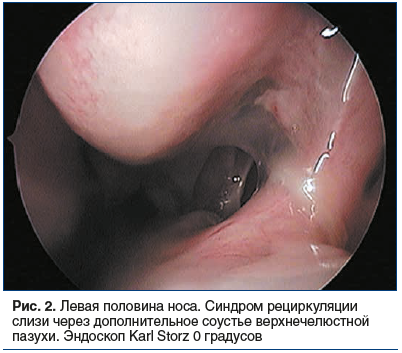
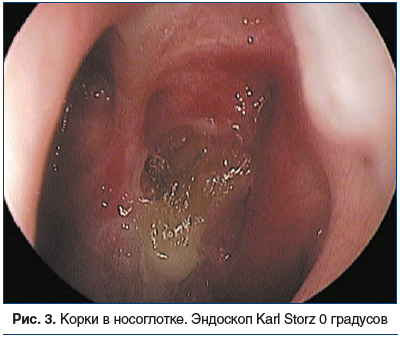
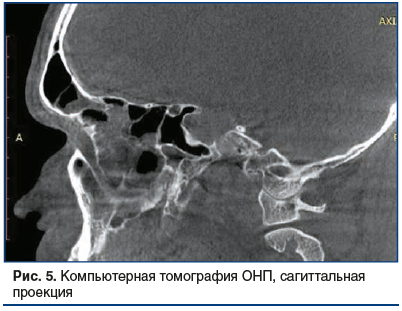
По результатам компьютерной томографии ОНП выявлены: гиперпластически измененная слизистая оболочка всех ОНП с отеком лобных и верхнечелюстных соустий, выраженное искривление носовой перегородки, увеличение нижних носовых раковин, дополнительные соустья верхнечелюстн fbх пазух (рис. 4, 5).
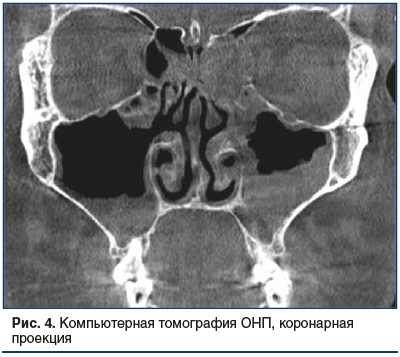
В мазках из полости носа с двух сторон и из ротоглотки получен золотистый стафилококк в 105 и в 104 копий соответственно. В ПЦР-тесте со слизистой ротоглотки обнаружен вирус Эпштейна — Барр 4,8×102 копий.
С учетом клиники заболевания, анамнеза, проведенного ранее лечения и данных компьютерной томографии пациенту установлен диагноз: «Двусторонний хронический гиперпластический полисинусит, искривление носовой перегородки, сезонный аллергический ринит легкой степени тяжести. Хроническая вирусная инфекция Эпштейна — Барр, обострение». Назначена ирригационная терапия, местная и системная муколитическая терапия сроком на 10 дней, топические стероиды на 1 мес., орошение ротоглотки антисептиками и бактерио-фагами, консультация аллерголога-иммунолога.
На фоне проводимой терапии пациент отметил положительную динамику уже на 3-й день после начала лечения: улучшение носового дыхания, уменьшение чувства тяжести в области ОНП и стекания отделяемого в глотку, боли и першения в горле, которые полностью купировались на 10-й день от начала лечения. Также после консультации иммунолога и дообследования пациент получил курс противовирусной терапии.
С учетом изменений архитектоники полости носа после перенесенной травмы пациенту рекомендовано в плановом порядке хирургическое лечение, а также динамическое наблюдение аллерголога-иммунолога.
Как в отечественных, так и в зарубежных рекомендациях по лечению различных форм синуситов особая роль отводится улучшению дренажной фунaции ОНП и восстановлению их физиологии [11–13]. В качестве топического муколитического средства данному пациенту был назначен Ринофлуимуцил®, содержащий действующие вещества ацетилцистеин и туаминогептан. Основным свойством ацетилцистеина является разжижающее воздействие и деполимеризация протеиновых комплексов и нуклеиновых кислот, ухудшающих реологические свойства мокроты. Кроме того, он обладает антиоксидантными свойствами и защищает слизистую оболочку дыхательных путей [14]. Туаминогептана сульфат оказывает местное сосудосуживающее действие и устраняет отек слизистой оболочки носа без явного системного действия и выраженного «синдрома рикошета». Ринофлуимуцил® в форме назального спрея применяется для лечения острого и подострого ринита с густым гнойно-слизистым секретом, хронического ринита, вазомоторного ринита, атрофического ринита и синусита. Взрослым рекомендуется по 2 впрыскивания аэрозоля в каждый носовой ход 3–4 р/сут, детям старше 6 лет — по 1 впрыскиванию в каждый носовой ход 3–4 р/сут. Длительность применения — не более 7 дней [15].
Заключение
Использование препарата Ринофлуимуцил® в комплексной терапии обострения хронического синусита после перенесенного COVID-19 у пациента с аллергическим ринитом и структурными изменениями полости носа способствовало улучшению мукоцилиарного транспорта, дренированию пазух и купированию в них воспалительного процесса. Хотим акцентировать внимание практикующих врачей на том, что как в о f2ечественных, так и в зарубежных рекомендациях по лечению различных форм синуситов особая роль отводится улучшению дренажной функции ОНП и восстановлению их физиологии. Применение топической муколитической терапии обеспечивает улучшение дренажа ОНП, эвакуацию патологического секрета и купирует воспалительный процесс.
RU-RIN-ENT-2200001
2. WHO. Tracking SARS-CoV-2 variants. (Electronic resource.) URL: https://www.who.int/en/activities/tracking-SARS-CoV-2-variants (access date: 26.11.2021).
3. Автандилян Л.Л., Федулова А.А., Арзуманян А.И. и др. Клинический случай: мультисистемный воспалительный синдром у детей, ассоциированный с COVID-19. Universum: медицина и фармакология. 2021;6(78). (Электронное издание.) URL: https://7universum.com/ru/med/archive/item/11877 (дата обращения: 14.02.2022). [Avtandilyan L.L., Fedulova A.A., Arzumanyan A.I. et al. Clinical case: multisystem inflammatory syndrome in children associated with COVID-19. Universum: medicine and pharmacology. 2021;6(78). (Electronic resource.) URL: https://7universum.com/ru/med/archive/item/11877 (access date: 14.02.2022) (in Russ.)].
4. He X., Hong W., Pan X. et al. SARS-CoV-2 Omicron variant: Characteristics and prevention. MedComm (2020). 2021;2(4):838–845. DOI: 10.1002/mco2.110.
5. Meo S.A., Meo A.S., Al-Jassir F.F., Klonoff D.C. Omicron SARS-CoV-2 new variant: global prevalence and biological and clinical characteristics. Eur Rev Med Pharmacol Sci 2021;25(24):8012–8018. DOI: 10.26355/eurrev_202112_27652.
6. Roland L.T., Gurrola J.G. 2nd, Loftus P.A. et al. Smell and taste symptom-based predictive model for COVID-19 diagnosis. Int Forum Allergy Rhinol. 2020;10(7):832–838. DOI: 10.1002/alr.22602.
7. Kannan S.R., Spratt A.N., Sharma K. et al. Omicron SARS-CoV-2 variant: Unique features and their impact on pre-existing antibodies Autoimmun 2022;126:102779. DOI: 10.1016/j.jaut.2021.102779.
8. Soler Z.M., Patel Z.M., Turner J.H., Holbrook E.H. A primer on viral-associated olfactory loss in the era of COVID-19. Int Forum Allergy Rhinol. 2020;10(7):814–820. DOI: 10.1002/alr.22578.
9. Özçelik Korkmaz M., Eğilmez O.K., Özçelik M.A., Güven M. Otolaryngological manifestations of hospitalised patients with confirmed COVID-19 infection. Eur Arch Otorhinolaryngol. 2021;278(5):1675–1685. DOI: 10.1007/s00405-020-06396-8.
10. Гаращенко Т.И., Кириченко И.М. Синупрет в лечении острого синусита у детей на фоне вирусной инфекции. Медицинский совет. 2017;1:8–114. DOI: 10.21518/2079-701X-2017-1-108-114. [Garashchenko T.I., Kirichenko I.M. Mucolytics in the treatment of acute and chronic diseases of the nose and paranasal sinuses and nonpurulent middle ear disease in children. Medical Council. 2017;1:8-114 (in Russ.)]. DOI: 10.21518/2079-701X-2017-1-108-114.
11. Крюков А.И., Туровский А.Б., Колбанова И.Г. и др. Место муколитиков в лечении острого синусита. Медицинский совет. 2019;20:52–56. DOI: 10.21518/2079-701X-2019-20-52-56. [Kryukov A.I., Turovskiy A.B., Kolbanova I.G. et al. Place of mucolytics in the treatment of acute sinusitis. Medical Council. 2019;20:52-56 (in Russ.)]. DOI: 10.21518/2079-701X-2019-20-52-56.
12. Клинические рекомендации. Острый синусит. 2021г. (Электронное издание.) URL: http://glav-otolar.ru/assets/images/docs/clinical-recomendations/2022/%D0%9E%D1%81%D1%82%D1%80%D1%8B%D0%B9%20%D1%81%D0%B8%D0%BD%D1%83%D1%81%D0%B8%D1%82.pdf (дата обращения: 22.01.2022). [Clinical guidelines. Acute sinusitis. 2021 (Electronic resource.) URL: http://glav-otolar.ru/assets/images/docs/clinical-recomendations/2022/%D0%9E%D1%81%D1%82%D1%80%D1%8B%D0%B9%20%D1%81%D0%B8%D0%BD%D1%83%D1%81%D0%B8%D1%82.pdf (access date: 22.01.2022) (in Russ.)].
13. Fokkens W.J., Lund V.J., Hopkins C. et al. European Position Paper on Rhinosinusitis and Nasal Polyps 2020. Rhinology. 2020;58(Suppl S29):1–464. DOI: 10.4193/Rhin20.600. 14. Aldini G., Altomare A., Baron G. et al. N-Acetylcysteine as an antioxidant and disulphide breaking agent: the reasons why. Free Radic Res. 2018;52(7):751-762. doi: 10.1080/10715762.2018.1468564.
15. Ринофлуимуцил. Инструкция по медицинскому применению лекарственного препарата. (Электронный ресурс.) URL: https://www.rlsnet.ru/tn_index_id_2807.htm (дата обращения 22.01.2022). [Rinofluimucil. Instructions for the medical use of the medicinal product. (Electronic resource.) URL: https://www.rlsnet.ru/tn_index_id_2807.htm (access date: 22.01.2022) (in Russ.)].

Контент доступен под лицензией Creative Commons «Attribution» («Атрибуция») 4.0 Всемирная.
