Случай успешного лечения мукормикоза околоносовых пазух перед аллогенной трансплантацией гемопоэтических стволовых клеток
Трансплантация гемопоэтических стволовых клеток (ТГСК) является современным методом лечения гематологических заболеваний. Проведение ТГСК сопровождается определенными рисками ввиду побочных эффектов цитостатической терапии, периода агранулоцитоза, нарушения клеточного и гуморального иммунитета. Развитие инфекционных осложнений во время противоопухолевой терапии, предшествующей трансплантации, ставит под сомнение не только достижение ремиссии основного заболевания, но и возможность последующего выполнения ТГСК.
В статье описывается случай успешного комбинированного лечения мукормикоза околоносовых пазух у пациентки с острым миелобластным лейкозом, развившегося на фоне проведения противоопухолевой химиотерапии, которая выполнялась с целью достижения ремиссии основного заболевания перед аллогенной неродственной ТГСК. Подробно описаны клинические проявления заболевания, динамика поражения околоносовых пазух, комбинированная терапия и проведение хирургического вмешательства в условиях цитостатической панцитопении. Представлены рентгенологические и эндоскопические иллюстрации поражения тканей полости носа мукормикозом, а также результаты микроскопического исследования. Авторы приходят к выводу, что при своевременной диагностике, ранней лекарственной терапии, соответствующей подготовке и хирургическом лечении возможно достижение благоприятного исхода в лечении быстропрогрессирующего жизнеугрожающего осложнения — мукормикоза околоносовых пазух на фоне цитостатической панцитопении.
Ключевые слова: мукормикоз, острый лейкоз, противоопухолевая химиотерапия, трансплантация гемопоэтических стволовых клеток, эндоскопическая ринохирургия, синусит.
Для цитирования: Долгов О.И., Попова М.О., Карпищенко С.А., Пинегина О.Н., Роднева Ю.А., Рогачева Ю.А., Маркова И.В., Залялов Ю.Р., Бондаренко С.Н., Афанасьев Б.В. Случай успешного лечения мукормикоза околоносовых пазух перед аллогенной трансплантацией гемопоэтических стволовых клеток. РМЖ. Медицинское обозрение. 2021;29(4):59-62.
Сase of successful treatment of mucormycosis of the paranasal sinuses before allogeneic hematopoietic stem cell transplantation
O.I. Dolgov1, M.O. Popova1, S.A. Karpishchenko1,2, O.N. Pinegina1, Yu.A. Rodneva1, Yu.A. Rogacheva1, I.V. Маркова1, Yu.R. Zalyalov1,
S.N. Bondarenko1, B.V. Afanasiev1
1Pavlov First Saint-Petersburg State Medical University, Saint Petersburg
2Saint Petersburg Research Institute of Ear, Throat, Nose and Speech, Saint Petersburg
Hematopoietic stem cell transplantation (HSCT) is a modern method of treating hematological diseases. HSCT is accompanied by certain risks due to the cytostatic therapy side effects, agranulocytosis period, and impaired cellular and humoral immunity. The development of infectious complications during anticancer therapy prior to transplantation calls into question not only the achievement of the underlying disease remission, but also the possibility of subsequent HSCT.
The article describes a case of successful combined treatment of mucormycosis of the paranasal sinuses in a female patient with acute myeloid leukemia occurred during anticancer therapy, which was performed in order to achieve the underlying disease remission before allogeneic HSCT from unrelated donors. The article also considers disease clinical manifestations, tendency of the paranasal sinuses’ lesions, combination therapy and surgical intervention in conditions of cytostatic pancytopenia. X-ray and endoscopic images of nasal cavity mucormycosis lesions, as well as the results of microscopic examinatio n are presented. The authors conclude that with timely diagnosis, early drug therapy, appropriate preparation and surgical treatment, it is possible to achieve a favorable outcome in the treatment of rapidly progressive life-threatening complication — mucormycosis of the paranasal sinuses in the setting of cytostatic pancytopenia.
Keywords: mucormycosis, acute leukemia, antitumor chemotherapy, hematopoietic stem cell transplantation, endoscopic rhinosurgery, sinusitis.
For citation: Dolgov O.I., Popova M.O., Karpishchenko S.A. et al. Сase of successful treatment of mucormycosis of the paranasal sinuses before allogeneic hematopoietic stem cell transplantation. RMJ. 2021;4:59–62.
Введение
В последние десятилетия наблюдается рост встречаемости грибковых синуситов [1–4]. Это обусловлено существенным увеличением количества пациентов с факторами риска их развития, среди которых ведущие позиции занимают иммунодефицитные состояния, вызванные длительным использованием глюкокортикоидных и иммуносупрессивных препаратов, онкологические и гематологические заболевания, СПИД, массивная антибактериальная терапия, соматическая патология, в частности сахарный диабет, бронхиальная астма и пр. [5–7].
Различают инвазивные и неинвазивные формы грибковых синуситов. К инвазивным формам относят острый инвазивный грибковый синусит, хронический инвазивный грибковый синусит, хронический гранулематозный инвазивный грибковый синусит. Неинвазивные формы включают в себя аллергический грибковый синусит и грибковое тело (шар) [8]. Отличительной чертой инвазивных грибковых синуситов является наличие деструкции костной стенки околоносовых пазух (ОНП), а также сосудистой инвазии [9]. Развитие той или иной формы во многом зависит от иммунологического состояния макроорганизма. Острые инвазивные грибковые синуситы обычно встречаются у иммунокомпрометированных пациентов, в то время как хронические инвазивные и неинвазивные синуситы характерны для пациентов с нормальным иммунным статусом (иммунокомпетентных) [10, 11].
Особую опасность грибковые синуситы представляют для иммунокомпрометированных пациентов, находящихся в процессе трансплантации гемопоэтических стволовых клеток (ТГСК) [5, 12]. При этом инфекционные осложнения могут возникать как в периоде после трансплантации, так и на этапе проведения противоопухолевой химиотерапии (ПХТ), которая выполняется с целью достижения ремиссии основного заболевания и обеспечения возможности проведения ТГСК [13].
Среди гематологических заболеваний к группе повышенного риска развития инвазивных микозов относятся пациенты с острым миелобластным лейкозом (ОМЛ) в период проведения ПХТ индукции ремиссии [14]. У большинства пациентов с ОМЛ для обеспечения долгосрочной выживаемости программной химиотерапии недостаточно и единственным излечивающим методом терапии является аллогенная ТГСК [15, 16]. Развитие инвазивного микоза на этапе ПХТ может быть препятствием для своевременного проведения ТГСК, но при ранней диагностике и адекватной терапии наличие инвазивного микоза до трансплантации не влияет на долгосрочные результаты [13].
Представляем клиническое наблюдение успешного лечения инвазивного мукормикоза ОНП, возникшего на этапе ПХТ, перед аллогенной ТГСК.
Клиническое наблюдение
Пациентка Г., 44 года, находилась на лечении в отделении химиотерапии и трансплантации костного мозга НИИ ДОГиТ им. Р.М. Горбачевой с диагнозом «Острый миелоидный лейкоз без созревания» (М1 вариант по франко-американо-британской классификации). Ремиссия ОМЛ не была достигнута в результате стандартного курса ПХТ индукции ремиссии по схеме «7+3» (непрерывное введение цитарабина в течение 7 дней и болюсное введение митоксантрона в течение 3 дней). Для индукции ремиссии была назначена ПХТ «FLAG-Ida» (режим, включающий использование флударабина, цитарабина, гранулоцитарного колониестимулирующего фактора, а также идарубицина), достигнута ремиссия основного заболевания. В соответствии с российскими и международными рекомендациями, с учетом возраста, диагноза, течения заболевания пациентке было показано проведение аллогенной ТГСК от донора в первой ремиссии [17]. В российском и международном регистре был инициирован поиск совместимого донора для трансплантации. С целью закрепления и поддержания полученного эффекта пациентке начата стандартная ПХТ консолидации ремиссии с использованием высоких доз цитарабина со 2 июля 2019 г. С начала курса ПХТ у пациентки диагностирован бартолинит, по поводу которого была назначена комбинированная антибактериальная терапия (цефоперазон + сульбактам, ванкомицин). На 15-й день от начала химиотерапии, 9-й день агранулоцитоза и тромбоцитопении 4-й степени, на фоне проводимой антибактериальной терапии развилась нейтропеническая лихорадка, отмечался рост показателя С-реактивного белка до 245 мг/л с единственным клиническим признаком локализованной инфекции — заложенностью носа. На обзорной рентгенограмме обнаружено затемнение верхнечелюстной пазухи. Выполнена пункция левой верхнечелюстной пазухи, по результатам исследования при микроскопии и бактериологического исследования промывных вод возбудителя не обнаружено. Модифицирована антибактериальная терапия (имипенем + циластатин, линезолид, тигециклин) — с временным эффектом. На 17-й день от начала химиотерапии (11-й день агранулоцитоза) возобновились подъемы температуры тела выше 38 °C, появился отек над- и подглазничной области слева.
При компьютерной томографии (КТ) ОНП отмечалось субтотальное затемнение левой верхнечелюстной пазухи без признаков деструкции костных стенок (рис. 1 А).
С учетом группы риска и клинических проявлений, которые могут быть характерны для инвазивного микоза ОНП, пациентке назначена противогрибковая профилактика препаратом позаконазол.
Повторно выполнена пункция левой верхнечелюстной пазухи, по результатам исследования на 2-е сутки посева получен рост мукорового гриба Lichtheimia corymbifera. С учетом группы риска, клинических проявлений и лабораторного подтверждения, в соответствии с критериями Европейской организации по изучению и лечению рака (European Organization for Research and Treatment of Cancer) и Группы изучения микозов (Mycoses Study Group) Национального института аллергологии и инфекционных заболеваний (The National Institute of Allergy and Infectious Diseases, NIAID), США [9] установлен диагноз мукормикоза с поражением верхнечелюстной пазухи и начата стартовая антимикотическая терапия в соответствии с рекомендациями 2019 г. [18]: амфотерицин В (липидный комплекс) внутривенно в дозе 5 мг/кг/сут. Проводились пункции левой верхнечелюстной пазухи на фоне антимикотической терапии.
С целью оценки динамики проводимого лечения через 5 дней терапии амфотерицином В в сочетании с позаконазолом (10 дней) 29.07.2019 была выполнена контрольная КТ ОНП, на которой обнаружена деструкция носовых раковин, стенок решетчатого лабиринта слева, нарастание отека (рис. 1 В).
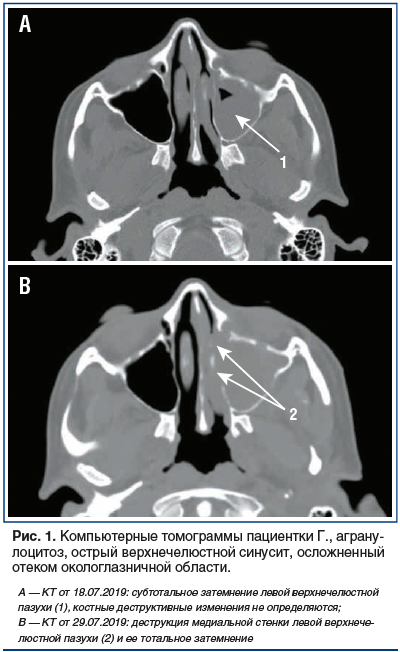
С учетом появления деструкции костей на фоне терапии принято решение об оперативном лечении в объеме эндоскопического вскрытия левой верхнечелюстной пазухи, несмотря на затянувшуюся цитостатическую панцитопению. По данным миелограммы подтверждено наличие ремиссии основного заболевания. В качестве терапии спасения, с учетом появления деструкции к комбинированной терапии добавлен каспофунгин.
В клинике НИИ ДОГиТ им. Р.М. Горбачевой 01.08.2019 в условиях общей анестезии пациентке было выполнено оперативное вмешательство по поводу острого левостороннего грибкового синусита. Показатели крови в день операции: тромбоциты — 22 (норма — 150–400×109/л), гемоглобин — 74 (норма — 115–145 г/л), лейкоциты — 1,4 (норма — 4–8,8×109/л), нейтрофилы (абс.) — 0,72 (норма — 2,2–4,8×109/л), лимфоциты (абс.) — 0,5 (норма — 1,2–2,5×109/л). С целью профилактики интра- и постоперационного кровотечения пациентке было введено 0,503 мл тромбоцитарной взвеси.
Интраоперационные находки: при осмотре средняя и нижняя носовые раковины синюшны, некротизированы, также отмечается некроз латеральной стенки левой половины носа (рис. 2А). Выполнена резекция средней и нижней носовых раковин. Затем сформировано широкое соустье с левой верхнечелюстной пазухой. Отмечается мягкость костных стенок в области среднего и нижнего носовых ходов. В пазухе обнаружены полипозные изменения фиброзной плотности, патологические участки удалены. В конце операции вскрыты клетки решетчатого лабиринта. Интраоперационный материал был отправлен в отделение клинической микробиологии для микроскопического и микологического (культурального) исследования. Проведен гемостаз классической передней и задней тампонадой. В результатах микроскопии обнаружен мицелий мукорового гриба (рис. 2В).
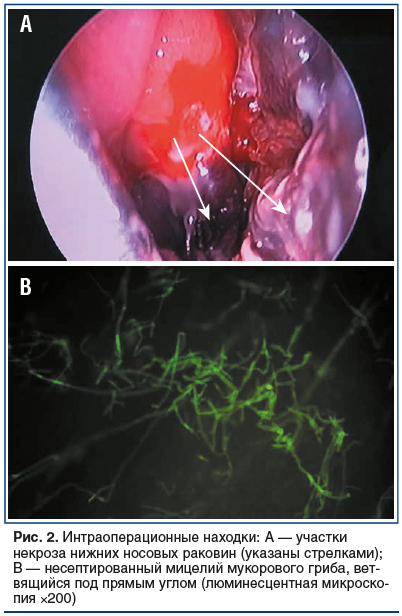
Послеоперационный период протекал без осложнений. В условиях операционной 05.08.2019 выполнено растампонирование полости носа, а также ревизия левой верхнечелюстной пазухи, резекция патологических участков.
В послеоперационном периоде пациентка наблюдалась врачом-оториноларингологом, проводился туалет полости носа, продолжалась комбинированная противогрибковая терапия. Ее продолжительность составила 2 нед. после операции, с последующей деэскалацией. Контроль эффективности терапии проводился путем эндоскопического осмотра и микологического исследования отделяемого из послеоперационной раны.
Несмотря на высокий риск возврата инфекции и развития жизнеугрожающих осложнений, с целью сохранения ремиссии ОМЛ была продолжена ПХТ без редукции доз цитостатиков на фоне продолжающейся противогрибковой терапии — применение позаконазола.
При контрольном осмотре через 1,5 мес. после операции в полости носа признаков воспалительных явлений не отмечается, слизистая умеренно бледная, неотечная. Отсутствуют средняя и нижняя носовые раковины (результат резекции), верхнечелюстная пазуха слева хорошо обозрима, в пазухе определяются рубцово-отечные изменения (рис. 3). Признаков грибкового поражения не обнаружено. В контрольных результатах микологического исследования грибка не обнаружено.
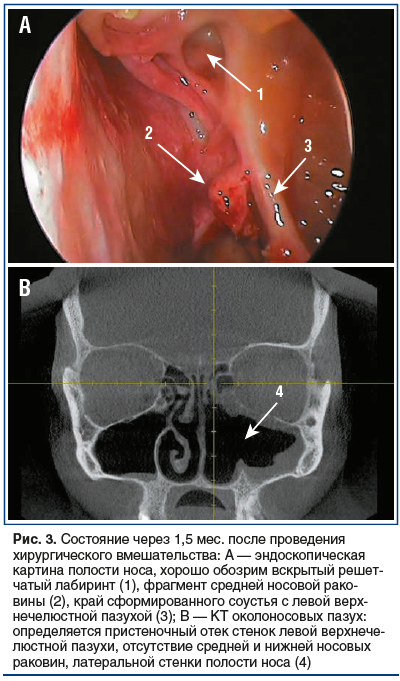
Пациентка завершила курс ПХТ, рецидива мукормикоза на фоне вторичной профилактики позаконазолом не наблюдалось. В международном регистре найден совместимый донор гемопоэтических стволовых клеток, и в последующем успешно проведена аллогенная ТГСК.
Обсуждение
Представленное клиническое наблюдение демонстрирует успешные диагностические и лечебные мероприятия в сложной клинической ситуации редкого жизнеугрожающего осложнения терапии гематологических опухолей и подчеркивает важность оперативного взаимодействия специалистов разных специальностей — мультидисциплинарного подхода.
Мукормикоз — быстропрогрессирующее жизнеугрожающее осложнение, без своевременного лечения летальность при котором в случае его риноцеребральной формы может составлять до 100%, при этом диагностика мукормикоза является сложной задачей [19]. Грибы Mucorales относятся к возбудителям, резистентным к большинству противогрибковых средств, а в обеспечении успешности лечения помимо ранней лекарственной терапии важную роль играют хирургическое лечение и ремиссия основного заболевания [5, 18, 20]. Ранняя диагностика и лечение мукормикоза у гематологических больных осложняются тяжелым общим состоянием пациента, что обусловлено выраженным интоксикационным синдромом, кроме того, мукормикоз обычно развивается в период цитостатической панцитопении, что связано с высоким риском кровотечения. Самая частая локализация мукормикоза у онкогематологических пациентов — легкие (более 70%), на втором месте — риноцеребральная область (10–20%). При подозрении на мукормикоз необходимо выполнение КТ легких и ОНП. Для диагностики мукормикоза легких используют фибробронхоскопию с исследованием жидкости бронхоальвеолярного лаважа, биопсию образования легких. В случае поражения ОНП необходима пункция верхнечелюстных пазух с последующим бактериологическим и микологическим исследованием отделяемого пазух, а при технической возможности — гистологического исследования биоптата [18]. Однако отсутствие роста гриба и необнаружение его при микроскопии в полученном материале (что наблюдалось у пациентки при первой пункции верхнечелюстной пазухи) не следует расценивать как отсутствие грибковой инфекции. Наш опыт показывает, что необходимо проведение агрессивной ранней диагностики и противогрибковой терапии, этого же требуют и современные рекомендации. Ранняя диагностика мукормикоза с поражением ОНП позволяет предотвратить стремительное распространение инфекции в головной мозг, органы зрения и смежные ткани, что в подавляющем большинстве случаев оканчивается летальным исходом даже на фоне комплексного лечения [10, 14, 19, 21]. Обязательное условие успешной терапии мукормикоза, в особенности риноцеребральной формы, — хирургическое лечение, а вопросы безопасности его проведения для онкогематологических пациентов являются наиболее актуальными [18]. Примененный эндоскопический подход обеспечивает малую травматичность, хорошую визуализацию внутренних структур полости носа, а также высокую безопасность и эффективность в условиях цитопении.
Заключение
В настоящее время происходит постоянное совершенствование оказания медицинской помощи пациентам с заболеваниями крови. Несмотря на современные достижения в онкогематологии, часть вопросов, касающихся профилактики и лечения инфекционных осложнений у этого контингента пациентов, лежит в сфере компетентности врачей смежных специальностей. В представленном клиническом случае своевременная диагностика и комплексное лечение мукормикоза полости носа и ОНП позволили провести не только раннюю противогрибковую терапию, но и хирургическое лечение. Это сделало возможным последующее выполнение пациентке аллогенной ТГСК, являющейся современным методом лечения ее основного заболевания. Рецидивов мукормикоза в посттрансплантационном периоде не наблюдалось. Накопление подобного опыта позволит в будущем его обобщить и выработать оптимальные алгоритмы профилактики и лечения подобных осложнений.
2. Румянцев А.Г., Масчан А.А., Самочатова Е.В. Сопроводительная терапия и контроль инфекций при гематологических и онкологических заболеваниях. Руководство для врачей. М.: Медпрактика; 2006. [Rumyantsev A.G., Maschan A.A., Samochatova E.V. Concomitant therapy and infection control in hematological and oncological diseases. A guide for physicians. M.: Medpraktika; 2006 (in Russ.)].
3. Лавренова Г.В., Куликова О.А. Алгоритмы диагностики и лечения риносинуситов. РМЖ. 2015;28:1697–1700. [Lavrenova G.V., Kulikova O.A. Algorithms for the diagnosis and treatment of rhinosinusitis. RMJ. 2015;28:1697–1700 (in Russ.)].
4. Карпищенко С.А., Фаталиева А.Ф. Современная концепция лечения острого риносинусита. РМЖ. Медицинское обозрение. 2019;9(II):93–96. [Karpishchenko S.A., Fatalieva A.F. Modern concept of acute rhinosinusitis treatment. RMJ. Medical Review. 2019;9(II):93–96 (in Russ.)].
5. Климко Н.Н., Хостелиди С.Н., Шадривова О.В. и др. Инвазивный мукормикоз у онкогематологических больных (результаты проспективного исследования). Онкогематология. 2017;12(2):14–22. [Klimko N.N., Khostelidi S.N., Shadrivova O.V. et al. Mucormycosis in oncohematology patients (results of the prospective study). Oncogematology. 2017;12(2):14–22 (in Russ.)]. DOI: 10.17650/1818-8346-2017-12-2-14-22.
6. Матузкова А.Н., Пшеничная Н.Ю., Алешукина А.В. и др. Системный воспалительный ответ у больных ВИЧ-инфекцией и возможности его коррекции. РМЖ. 2019;10:12–16. [Matuzkova A.N., Pshenichnaya N.Y., Aleshukina A.V. et al. Systemic inflammatory response in HIV-infected patients and modalities for its correction. RMJ. 2019;10:12–16 (in Russ.)].
7. Reid G., Lynch J.P. 3rd, Fishbein M.C., Clark N.M. Mucormycosis. Semin Respir Crit Care Med. 2020;41(01):99–114. DOI: 10.1055/s-0039-3401992.
8. Дворянчиков В.В., Миронов В.Г., Черныш А.В. и др. Современные аспекты диагностики грибковых тел околоносовых пазух. Российская оториноларингология. 2019;18(3):33–38. [Dvoryanchikov V.V., Mironov V.G., Chernysh A.V. et al. The present-day aspects of diagnostics of fungal balls of paranasal sinuses. Russian otorhinolaryngology. 2019;18(3):33–38 (in Russ.)]. DOI: 10.18692/1810-4800-2019-3-33-38.
9. Donnelly J.P., Chen S.C., Kauffman C.A. et al. Revision and update of the consensus definitions of invasive fungal disease from the European Organization for Research and Treatment of Cancer and the Mycoses Study Group Education and Research Consortium. Clin Infect Dis. 2020;71(6):1367–1376. DOI: 10.1093/cid/ciz1008.
10. Cofré F., Villarroel M., Castellón L., Santolaya M.E. Successful treatment of a persistent rhino-cerebral mucormycosis in a pediatric patient with a debut of acute lymphoblastic leukemia. Rev Chilena Infectol. 2015;32(4):458–463. DOI: 10.4067/S0716-10182015000500015.
11. Flint P.W., Haughey B.H., Lund V.J. et al. Cummings Otolaryngology — Head and Neck Surgery. Mosby; 2010.
12. Morfín-Otero R., Alvarado-Ibarra M., Rodriguez-Noriega E. et al. Cost-effectiveness analysis of voriconazole, fluconazole, and amphotericin B for invasive fungal infections following allogeneic hematopoietic stem cell transplantation in Mexico. Clinicoecon Outcomes Res. 2018;10:511–520. DOI: 10.2147/CEOR.S157642.
13. Utimisheva E.S., Dolgov O.I., Paina O.V. et al. Incidence, diagnosis and treatment of sinusitis in children and adolescents after hematopoietic stem cell transplantation. Cell Ther Transplantat. 2019;8(1):46–53. DOI: 10.18620/ctt-1866-8836-2019-8-1-46-53.
14. Klimko N.N., Khostelidi S.N., Volkova A.G. et al. Mucormycosis in haematological patients: case report and results of prospective study in Saint Petersburg, Russia. Mycoses. 2014;57(3):91–96. DOI: 10.1111/myc.12247.
15. Афанасьев Б.В., Зубаровская Л.С., Семенова Е.В. и др. Опыт применения неродственной аллогенной трансплантации стволовых гемопоэтических клеток в клинике трансплантации костного мозга СПбГМУ им. акад. И.П. Павлова. Терапевтический архив. 2007;7:36–43. [Afanasyev B.V., Zubarovskaya L.S., Semenova E.V. et al. The experience in non-relative allogenic transplantation of stem hemopoietic cells in the clinic of bone marrow transplantation at I.P. Pavlov St. Petersburg Medical Academy. Therapeutic archive. 2007;79(7):36–43 (in Russ.)].
16. Бондаренко С.Н., Семенова Е.В., Вавилов В.Н. и др. Аллогенная трансплантация гемопоэтических стволовых клеток при остром миелобластном лейкозе в первой ремиссии. Терапевтический архив. 2013;85(7):18–25. [Bondarenko S.N., Semenova E.V., Vavilov V.N. et al. Allogeneic hematopoietic stem cell transplantation for acute myeloblastic leukemia in first remission. Therapeutic archive. 2013;85(7):18–25 (in Russ.)].
17. Афанасьев Б.В., Афанасьева К.С., Барабанщикова М.В. и др. Показания к трансплантации гемопоэтических стволовых клеток. Cell Ther Transplantat. 2019;8(4):101–145. [Afanasyev B.V., Afanasyeva K.S., Barabanshchikova M.V. et al. Indications for hematopoietic stem cell transplantation. Cell Ther Transplantat. 2019;8(4):101–145 (in Russ.)]. DOI: 10.18620/ctt-1866-8836-2019-8-4-101-145.
18. Cornely O.A., Alastruey-Izquierdo A., Arenz D. et al. Global guideline for the diagnosis and management of mucormycosis: an initiative of the European confederation of medical mycology in cooperation with the mycoses study group education and research consortium. Lancet Infect. Dis. 2019;19(12): e405–e421. DOI: 10.1016/S1473-3099 (19) 30312-3.
19. Klimko N., Khostelidi S., Shadrivova O. et al. Contrasts between mucormycosis and aspergillosis in oncohematological patients, Med Mycol. 2019;1(57): S138–S144. DOI: 10.1093/mmy/myy116.
20. Шадривова О.B., Хостелиди С.Н., Чудиновских Ю.А., Забиров Н.С. Инвазивный аспергиллез и мукормикоз у онкогематологических больных. Онкогематология. 2018;13(2):39–47. DOI: 10.17650/1818-8346-2018-13-2-39-47. [Shadrivova O.B., Hostelidi S.N., CHudinovskih Yu.A., Zabirov N.S. Invasive aspergillosis and mucormycosis in oncohematological patients. Oncogematology. 2018;13(2):39-47 (in Russ.)]. DOI: 10.17650/1818-8346-2018-13-2-39-47.
21. Алексеенко С.И. Эффективность и безопасность эндоскопической риносинусохирургии при хронических риносинуситах в детском возрасте. Folia Otorhinolaryngologiae et Pathologiae Respiratoriae. 2019;25(4):4–14. [Alekseenko S.I. The effectiveness and safety of FESS in chronic rhinosinusitis in children. Folia Otorhinolaryngologiae et Pathologiae Respiratoriae. 2019;25(4):4–14 (in Russ.)]. DOI: 10.33848/foliorl23103825-2019-25-4-4-14.

Контент доступен под лицензией Creative Commons «Attribution» («Атрибуция») 4.0 Всемирная.
Распечатать

