Особенности зрительных функций, их корреляция с показателями ОКТ-ангиографии макулы у пациентов с начальной меланомой хориоидеи
DOI: 10.32364/2311-7729-2022-22-4-216-223
Введение: наиболее распространенной злокачественной опухолью в офтальмологической практике является меланома хориоидеи. Однако ранняя диагностика данной патологии представляет существенные трудности, так как жалобы носят неспецифический характер. Несвоевременная диагностика злокачественной опухоли приводит к метастазированию и летальному исходу. Оптическая когерентная томография-ангиография (ОКТ-А) позволяет визуализировать особенности микроциркуляции глазного дна и, как следствие, приводить к более ранней диагностике меланомы хориоидеи.
Цель исследования: изучить особенности зрительных функций и их корреляции с данными офтальмоскопии и ОКТ-А у пациентов с начальной меланомой хориоидеи.
Материал и методы: было обследовано 46 пациентов (92 глаза) с начальной меланомой хориоидеи в возрасте от 17 до 84 лет (в среднем 59,67±14,2 года). Все пациенты были разделены на 3 группы в зависимости от размера опухоли. В 1-й группе (n=17) проминенция составила 1,3±0,3 мм, диаметр основания — 6,8±2,2 мм; во 2-й группе (n=12) проминенция — 1,7±0,4 мм, диаметр основания — 8,3±2,01 мм, в 3-й группе (n=17) проминенция — 2,4±0,74 мм, диаметр основания — 9,75±0,47 мм. Группу контроля составили парные глаза (n=46). Всем пациентам выполняли визометрию с оценкой некорригированной и максимальной корригированной остроты зрения вдаль и ОКТ-А.
Результаты исследования: некорригированная и максимальная корригированная острота зрения вдаль снижалась при увеличении размеров опухоли (р<0,05). По данным ОКТ-А площадь и периметр фовеолярной аваскулярной зоны расширялись при росте опухоли (р<0,05). Было доказано снижение плотности перфузии и сосудов в поверхностном и глубоком капиллярном сплетении во всех квадрантах парафовеолярной зоны при росте опухоли (p<0,05).
Заключение: исследование особенностей зрительных функций и их корреляция с офтальмоскопией имеет важное значение в выявлении первых признаков развития меланомы хориоидеи. Анализ показателей ОКТ-А является уникальным диагностическим критерием развития первых признаков микрососудистых нарушений макулы, сопровождающих манифестацию и рост меланомы хориоидеи внемакулярной локализации. Своевременная диагностика начальной меланомы хориоидеи ведет к адекватному лечению, что в конечном счете улучшает витальный прогноз для пациентов со злокачественной опухолью.
Ключевые слова: зрительные функции, ОКТ-ангиография, макулопатия, начальная меланома хориоидеи.
Для цитирования: Мякошина Е.Б., Саакян С.В. Особенности зрительных функций, их корреляция с показателями ОКТ-ангиографии макулы у пациентов с начальной меланомой хориоидеи. РМЖ. «Клиническая Офтальмология». 2022;22(4):216-223. DOI: 10.32364/2311-7729-2022-22-4-216-223.
E.B. Myakoshina, S.V. Saakyan
Helmholtz National Medical Research Center of Eye Diseases, Moscow, Russian Federation
Background: choroidal melanoma is the most common malignancy in ophthalmological practice. However, it is difficult to diagnose its early stages, since patients report non-specific symptoms. A delay in malignant tumor diagnosis is associated with metastasis and fatal outcome. Optical coherence tomography angiography (OCT-A) enables to visualize the ocular fundus microcirculation and, as a result, to achieve an earlier diagnosis of choroidal melanoma.
Aim: to describe characteristics of the visual functions and their correlation with ophthalmoscopy and OCT-A findings in patients with small choroidal melanoma.
Patients and Methods: the study involved 46 (92 eyes) patients with small choroidal melanoma, 17–84 years old (mean 59.67±14.2). All patients were split into 3 groups based on the tumor size. Group 1 (n=17): a prominence is 1.3±0.3 mm and a basal diameter is 6.8±2.2 mm; group 2 (n=12): a prominence is 1.7±0.4 mm and a basal diameter is 8.3±2.01 mm; group 3 (n=17): a prominence is 2.4±0.74 mm and a basal diameter is 9.75±0.47 mm. The control group consisted of healthy paired-eyes (n=46). Visometry with the evaluation of the uncorrected and maximum-corrected distance visual acuity was performed in all patients.
Results: a correlation was found between the decrease in the uncorrected and maximum-corrected distance visual acuity and the tumor size (р<005). According to the OCT-A results, an area and perimeter of the foveolar avascular zone expanded with an increase in tumor size (p<0.05). As shown, a decrease in density of the perfusion and vessels in the superficial and deep capillary plexuses in all quadrants of the perifoveolar zone was associated with the tumor growth (p <0.05).
Conclusion: the characterization of visual functions and their correlation with ophthalmoscopy is important for identifying the first signs of choroidal melanoma development.The assessment of OCT-A findings is a unique diagnostic criterion enabling to detect the first signs of macular microvascular disorders accompanying the manifestation and growth of extramacular choroidal melanoma. A timely diagnosis of small choroidal melanoma offers the opportunities of adequate treatment and, ultimately, improves the vital prognosis for patients with malignant tumor.
Keywords: visual functions, OCT-angiography, maculopathy, small choroidal melanoma.
For citation: Myakoshina E.B., Saakyan S.V. Characteristics of visual functions and their correlation with OCT-angiography of the macula in patients with small choroidal melanoma. Russian Journal of Clinical Ophthalmology. 2022;22(4):216–223 (in Russ.). DOI: 10.32364/2311-7729-2022-22-4-216-223.
Введение
Меланома хориоидеи — наиболее распространенная злокачественная внутриглазная опухоль [1, 2]. Трудности ранней диагностики меланомы заключаются в том, что зачастую она протекает бессимптомно или вызывает появление метаморфопсий, искажение формы предметов, незначительное снижение зрения [3, 4]. Эти жалобы являются неспецифичными и могут приводить к ошибочным диагнозам, таким как катаракта, отслойка сетчатки, возрастная макулярная дегенерация и др., и, как следствие, к неверному лечению [5–7]. Несвоевременная диагностика злокачественной опухоли неизбежно приводит к метастазированию и гибели пациентов.
Центральное зрение человека напрямую зависит от состояния макулярной области [8]. Наиболее информативным современным методом исследования состояния центральной области глазного дна является оптическая когерентная томография (ОКТ) [9, 10]. Макулопатию при меланоме хориоидеи внецентральной локализации изучали как отечественные, так и зарубежные ученые [11–13]. Новая модификация ОКТ с ангиографическим режимом (ОКТ-А) основывается на оценке колебаний амплитуды отраженного сигнала между последовательными срезами. Она позволяет неинвазивно выявить особенности микроциркуляции глазного дна и оказалась полезна в диагностике начальной меланомы хориоидеи, в том числе и опухолеассоциированных изменений сетчатки [14–17].
Существующие работы по анализу зрительных функций и микрососудистых изменений в парафовеолярной зоне при нелеченной начальной меланоме хориоидеи малочисленны, а их результаты разноречивы [11–13, 18].
Цель исследования: изучить особенности зрительных функций и их корреляции с данными офтальмоскопии и ОКТ-А у пациентов с начальной меланомой хориоидеи.
Материал и методы
Было обследовано 46 пациентов (92 больных и парных здоровых глаза) в возрасте от 17 до 84 лет (в среднем 59,67±14,2 года) с начальной меланомой хориоидеи.
Исходя из размеров опухоли всех пациентов разделили на 3 группы (рис. 1): 1-я группа — 17 больных с проминенцией опухоли, равной 1,3±0,3 мм, и диаметром основания 6,8±2,2 мм, 2-я группа — 12 больных с проминенцией меланомы 1,7±0,4 мм и диаметром основания 8,3±2,01 мм, 3-я группа — 17 пациентов с толщиной новообразования, равной 2,4±0,74 мм, и диаметром основания 9,75±0,47 мм. В качестве группы контроля обследованы парные здоровые глаза (n=46).
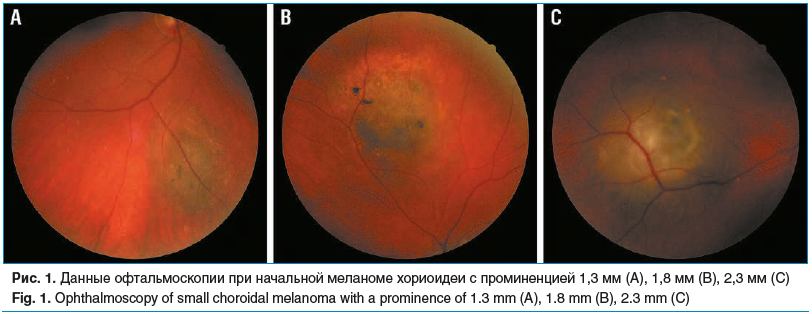
Всем больным проводили общеофтальмологическое обследование, включающее визометрию с оценкой некорригированной (НКОЗд) и максимальной корригированной остроты зрения вдаль (МКОЗд), и обследование с применением специальных инструментальных методов диагностики (УЗИ, спектральная ОКТ, ОКТ-А).
При офтальмоскопии оценивали степень пигментации, дистрофические изменения (друзы, оранжевый пигмент) прилежащей к меланоме сетчатки, наличие интра- и субретинального экссудата. Все опухоли локализовались внемакулярно.
ОКТ-А выполняли на оптическом когерентном томографе OCT-Angiography Software for RS-3000 Advancе (Nidek, Япония) c применением алгоритма амплитудно-декорреляционной спектроскопии (SSADA) и En Face в режиме AngioRetina.
Исследование макулярной зоны проводили с центральной фиксацией взгляда пациента с помощью протокола Retina Map. Размеры зон сканирования составляли 6×6 мм.
Оценивали плотность перфузии (Perfusion Density) и плотность сосудов (Vessel Density) в поверхностном и глубоком капиллярном сплетении парафовеолярной зоны в 7 квадрантах (центральном, верхнем, нижнем, верхневисочном, нижневисочном, верхненосовом, нижненосовом) в режиме Grid Chart Perfusion Density.
Кроме того, анализировали площадь (FAZ area), периметр (FAZ perimeter), окружность (FAZ circularity) фовеолярной аваскулярной зоны.
Статистическая обработка результатов исследования выполнена с использованием приложения Microsoft Excel 2010 и статистической программы Statistica 10.1 (StatSoft, США) с применением метода Манна — Уитни, корреляционного анализа по Спирмену.
Результаты исследования
Анализ особенностей зрительных функций у пациентов с начальной меланомой хориоидеи показал, что НКОЗд достоверно снижалась при увеличении размеров опухоли, составляя в 1-й группе 0,6±0,34, а в 3-й — 0,3±0,22 (р<0,05). Те же тенденции отмечены при анализе МКОЗд, при этом при меланомах малых размеров этот показатель составил 0,82±0,27, достоверно снижаясь при увеличении размеров образования до 0,57±0,29 (р<0,05) (табл. 1).
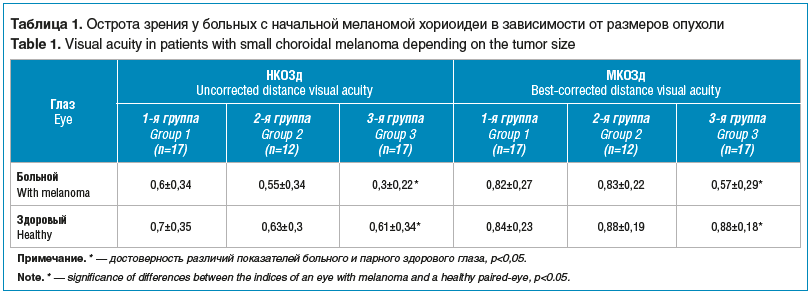
При проведении сравнительного анализа показателей визометрии здоровых парных глаз не было выявлено достоверной разницы НКОЗд и МКОЗд у пациентов различных групп. Однако при сравнении НКОЗд парного здорового глаза (0,61±0,34) и того же показателя у пациентов 3-й группы (0,3±0,22) отмечено достоверное снижение зрения в больном глазу (р<0,05). МКОЗд оказалась также достоверно ниже у пациентов с опухолями толщиной больше 2 мм (0,57±0,29) по сравнению с парным глазом (0,88±0,18) (р<0,05) (см. табл. 1).
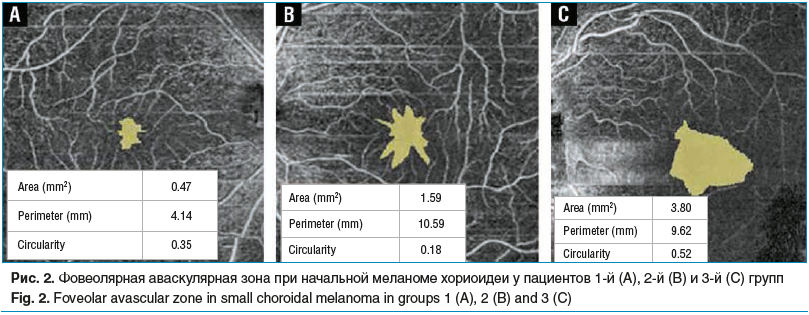
При анализе параметров ОКТ-А отмечено, что площадь фовеолярной аваскулярной зоны (ФАЗ) достоверно расширялась при увеличении размеров меланомы хориоидеи от 0,848±0,59 мм2 во 2-й группе до 1,46±1,4 мм2 в 3-й (р<0,05). Аналогичные тенденции выявлены в отношении периметра ФАЗ, который достоверно увеличивался при росте опухоли. При этом во 2-й группе пациентов он составил 5,49±2,46 мм, а в 3-й — 6,66±3,97 мм (р<0,05). Также периметр ФАЗ в 3-й группе (6,66±3,97 мм) оказался большим по сравнению с периметром парного здорового глаза (5,18±2,1 мм) (р<0,05). Окружность ФАЗ не менялась при росте меланомы хориоидеи и по сравнению с парным здоровым глазом. Отмечена отрицательная корреляционная связь средней силы между снижением МКОЗд и площадью (rs=-0,61), периметром (rs=-0,54) ФАЗ при манифестации опухоли (табл. 2, рис. 2).
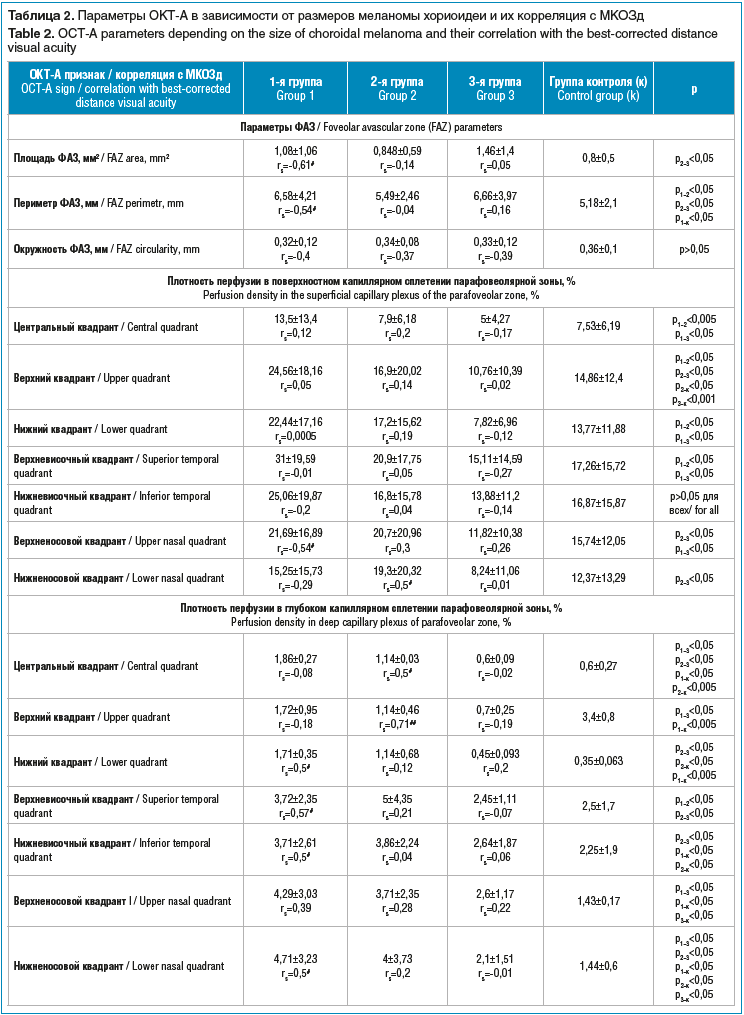
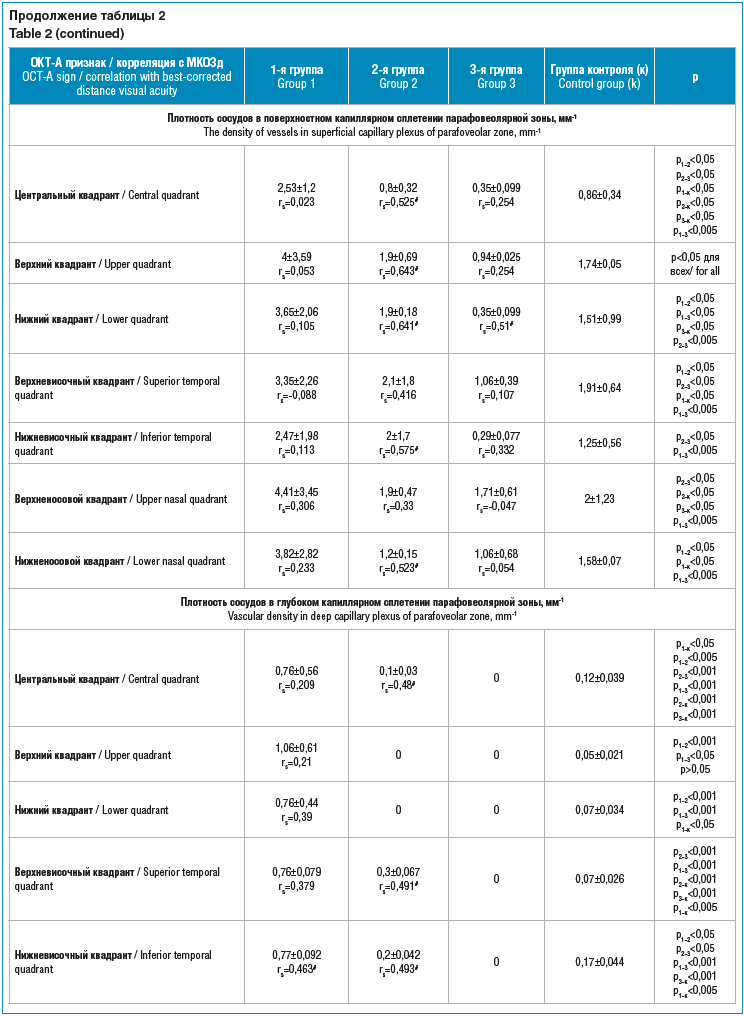
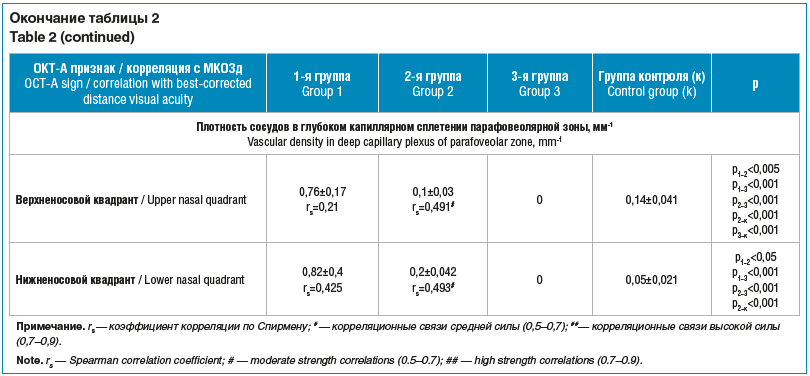
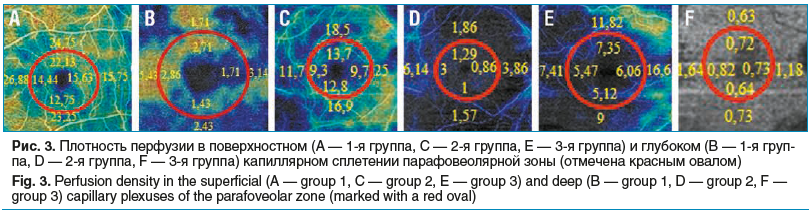
При изучении плотности перфузии в поверхностном капиллярном сплетении парафовеолярной зоны в режиме Grid Chart Perfusion Density отмечено достоверное ее снижение во 2-й (7,9±9,18%, p<0,005) и 3-й (5±9,27%) (р<0,05) группах пациентов по сравнению с 1-й (13,5±13,4%) в центральном квадранте.
В верхнем квадранте парафовеолярного поверхностного капиллярного сплетения плотность перфузии уменьшалась по мере роста меланомы (p<0,05). Также отмечено снижение плотности перфузии в 3-й группе пациентов (10,76±10,39%) по сравнению с парным здоровым глазом (14,86±12,4%) (p<0,001). В нижнем квадранте парафовеолярного поверхностного капиллярного сплетения плотность перфузии снижалась с увеличением меланомы хориоидеи (p<0,05). В верхневисочном квадранте отмечались те же тенденции. Однако в нижневисочном квадранте плотность перфузии поверхностного капиллярного сплетения во 2-й, 3-й группах и в здоровом парном глазу оказалась сходна. В верхне- и нижненосовом квадрантах также отмечено снижение плотности перфузии поверхностного капиллярного сплетения при увеличении размеров новообразования (p<0,05).
В глубоком капиллярном сплетении плотность перфузии в режиме Grid Chart Perfusion Density в центральном квадранте достоверно снижалась при увеличении размеров меланомы хориоидеи (p<0,05). В 1-й (1,86±2,27%) и 2-й (1,14±2,03%) группах пациентов исследуемый показатель оказался выше по сравнению с группой контроля (0,6±1,27%). Однако в 3-й группе он оказался сравним с плотностью перфузии глубокого капиллярного сплетения в здоровых глазах. В верхнем квадранте изучаемый показатель оказался ниже у всех пациентов по сравнению с группой контроля и достоверно снижался по мере увеличения образования. В нижнем квадранте плотность перфузии глубокого капиллярного сплетения превышала показатель в здоровых глазах, однако снижалась при увеличении размеров образования. В верхне- и нижневисочном квадрантах отмечалось увеличение показателя во 2-й группе по сравнению с 1-й и 3-й и группой контроля. В верхне- и нижненосовом квадрантах диагностировали достоверное увеличение плотности перфузии глубокого капиллярного сплетения по сравнению со здоровыми глазами и значимое снижение при росте образования (p<0,05).
Таким образом, анализ плотности перфузии как в поверхностном, так и в глубоком капиллярном сплетении показал общие тенденции к снижению исследуемых показателей практически во всех квадрантах перифовеолярной зоны при увеличении размера меланомы хориоидеи (p<0,05).
Отмечено значимое увеличение показателей при минимальных размерах опухоли и значимое снижение в 3-й группе пациентов по сравнению с таковыми в парных здоровых глазах (p<0,05).
Анализ плотности сосудов в поверхностном и глубоком капиллярном сплетении парафовеолярной зоны показал достоверно значимое снижение показателей во всех квадрантах при росте меланомы. Выявлено закономерное нарастание исследуемого признака при манифестации меланомы по сравнению с парным здоровым глазом и его снижение при увеличении размеров образования. При этом определены корреляционные связи средней силы между снижением МКОЗ и плотностью сосудов в поверхностном капиллярном сплетении парафовеолярной зоны в центральном, верхнем, нижнем, нижневисочном, нижненосовом квадрантах во 2-й группе (rs=0,6) и нижнем квадранте в 3-й группе (rs=0,51). Те же тенденции отмечены при анализе плотности сосудов в глубоком капиллярном сплетении парафовеолярной зоны (табл. 2, рис. 3).
Обсуждение
Меланома хориоидеи — злокачественная опухоль с плохим витальным прогнозом уже на ранних стадиях заболевания [19]. Жалобы на зрительный дискомфорт не всегда позволяют своевременно диагностировать меланому хориоидеи [20]. Впервые проведенный в настоящей работе анализ остроты зрения показал значимое снижение МКОЗд при увеличении размеров опухоли.
Вопрос патофизиологических механизмов развития зрительных нарушений и особенностей макулярной зоны и макулопатии при меланоме хориоидеи внемакулярной локализации интересовал ученых давно [10–12]. В развитии этих явлений важную роль играют различные провоспалительные цитокины, влияющие на возникновение ишемических расстройств в сетчатке [21–23].
Исследования G.S.O. Missotten et al. [24] и M. Yang et al. [25] показали гиперпродукцию фактора роста эндотелия сосудов (VEGF) микроРНК сигналов как в опухолевой ткани меланомы, так и в сетчатке, что приводило к гипертрофии эндотелиальных клеток с последующей окклюзией хориокапилляров. Вышеназванные закономерности продемонстрированы на моделях ретинопатии, вызванной высокой концентрацией VEGF [26]. Таким образом, предполагается, что компрессия микроциркуляторного русла парафовеолярной зоны может предшествовать развитию макулярного отека и быть одним из симптомов манифестации меланомы хориоидеи.
Существует мнение, что растущая опухоль оказывает влияние в первую очередь на глубокие ретинальные слои, а затем на поверхностные [27]. Cобственные исследования показали, что более выраженные изменения, вплоть до отсутствия кровотока, отмечены при анализе плотности сосудов в глубоком сплетении сетчатки парафовеолярной зоны при росте меланомы. Выявленные закономерности показывают, что при небольших размерах меланомы хориоидеи плотность перфузии и плотность сосудов значимо увеличиваются, а при ее росте — снижаются по сравнению с парным здоровым глазом.
Анализ ФАЗ показал достоверное расширение ее площади и увеличение периметра при росте новообразования и корреляционную связь средней силы между снижением МКОЗд и снижением указанных показателей. Это согласуется с мнением других ученых, которые также отмечают тенденцию к расширению ФАЗ при меланоме хориоидеи и существенное снижение плотности поверхностной и глубокой капиллярной сосудистой сети [18].
Некоторые ученые показали, что развитие микрососудистых изменений в макуле не зависит от локализации опухоли [28]. Проведенное нами исследование подтвердило данное мнение. Так, независимо от расположения опухоли на глазном дне ОКТ-А показала общую тенденцию к снижению плотности перфузии и плотности микрососудов при росте образования во всех квадрантах парафовеолярного сплетения.
Заключение
Исследование особенностей зрительных функций и их корреляция с данными офтальмоскопии имеют большое значение в выявлении первых ранних признаков развития меланомы хориоидеи. Проведенный нами анализ показателей ОКТ-А (ФАЗ, плотности перфузии и плотности сосудов в поверхностном и глубоком капиллярном сплетении парафовеолярной зоны) позволил выявить уникальные диагностические критерии развития первых признаков микрососудистых нарушений макулы, сопровождающих манифестацию и рост меланомы хориоидеи внемакулярной локализации.
Своевременный анализ зрительных нарушений и выявление начальной стадии меланомы хориоидеи ведут к назначению адекватного патогенетического лечения, что в конечном счете существенно улучшает витальный прогноз для пациентов со злокачественной опухолью.
Сведения об авторах:
Мякошина Елена Борисовна — к.м.н., старший научный сотрудник отдела офтальмоонкологии и радиологии ФГБУ «НМИЦ ГБ им. Гельмгольца» Минздрава России; 105062, Россия, г. Москва, ул. Садовая-Черногрязская, д. 14/19; ORCID iD 0000-0002-2087-7155.
Саакян Светлана Ваговна — д.м.н., профессор, начальник отдела офтальмоонкологии и радиологии ФГБУ «НМИЦ ГБ им. Гельмгольца» Минздрава России; 105062, Россия, г. Москва, ул. Садовая-Черногрязская, д. 14/19; ORCID iD 0000-0001-8591-428X.
Контактная информация: Мякошина Елена Борисовна, e-mail: myakoshina@mail.ru.
Прозрачность финансовой деятельности: авторы не имеют финансовой заинтересованности в представленных материал или методах.
Конфликт интересов отсутствует.
Статья поступила 07.01.2021.
Поступила после рецензирования 01.02.2021.
Принята в печать 24.02.2021.
About the authors:
Elena B. Myakoshina — C. Sc. (Med.), Senior Researcher of the Department of Ophthalmic Oncology and Radiology, the Helmholtz National Medical Research Center of Eye Diseases; 14/19, Sadovaya-Chernogryazskaya str., Moscow, 105062, Russian Federation; ORCID iD 0000-0002-2087-7155.
Svetlana V. Saakyan — Dr. Sc. (Med.), Professor, Head of the Department of Ophthalmic Oncology and Radiology, the Helmholtz National Medical Research Center of Eye Diseases; 14/19, Sadovaya-Chernogryazskaya str., Moscow, 105062, Russian Federation; ORCID iD 0000-0001-8591-428X.
Contact information: Elena B. Myakoshina, e-mail: myakoshina@mail.ru.
Financial Disclosure: no authors have a financial or property interest in any material or method mentioned.
There is no conflict of interests.
Received 07.01.2021.
Revised 01.02.2021.
Accepted 24.02.2021.
2. Бровкина А.Ф., Панова И.Е., Саакян С.В. Офтальмоонкология: новое за последние два десятилетия. Вестник офтальмологии. 2014;130(6):13–19.
3. Jouhi S., Jager M.J., de Geus S.J.R. et al. The Small Fatal Choroidal Melanoma Study. A Survey by the European Ophthalmic Oncology Group. Am J Ophthalmol. 2019;202:100–108. DOI: 10.1016/j.ajo.2019.01.031.
4. Shields C.L., Shields J.A. Clinical features of small choroidal melanoma. Curr Opin Ophthalmol. 2002;13(3):135–141. DOI: 10.1097/00055735-200206000-00001.
5. Нероев В.В., Саакян С.В., Мякошина Е.Б. и др. Дифференциальная диагностика начальной меланомы хориоидеи центральной локализации и поздней стадии возрастной макулярной дегенерации. Вестник офтальмологии. 2013;1:39–45.
6. O’Leary S.W., Ramsey M.S. Unsuspected uveal melanoma diagnosed after cataract extraction. Can J Ophthalmol. 1990;25(7):333–335. PMID: 2090336.
7. Nentwich M.M., Mackert M.J., Hintschich C., Messmer E.M. Large choroidal melanoma diagnosed after cataract surgery. Internat Ophthal. 2012;32:481–483. DOI: 10.1007/s10792-012-9583-8.
8. Глазные болезни. Основы офтальмологии: Учебник. Под ред. В.Г. Копаевой. M.: Офтальмология; 2012.
9. Коскас Г. Комплексная диагностика патологии глазного дна. Пер. с франц. Под общ. ред. В.В. Нероева, М.В. Рябиной. М.: Практическая медицина; 2007.
10. Мякошина Е.Б., Саакян С.В. Оптическая когерентная томография в диагностике начальной меланомы хориоидеи. Вестник офтальмологии. 2020;136(1):56–64. DOI: 10.17116/oftalma202013601156.
11. Саакян С.В., Мякошина Е.Б., Юровская Н.Н. Дистантная опухолеассоциированная макулопатия при начальной меланоме хориоидеи. Российский офтальмологический журнал. 2011;3:41–45.
12. Mashayekhi A., Schönbach E., Shields C.L., Shields J.A. Early subclinical macular edema in eyes with uveal melanoma: association with future cystoid macular edema. Ophthalmol. 2015;122:1023–1029. DOI: 10.1016/j.ophtha.2014.12.034.
13. Бровкина А.Ф., Стоюхина А.С., Будзинская М.В., Мусаткина И.В. О механизме развития макулопатии при локализации опухоли хориоидеи вне фовеолярной зоны. Офтальмология. 2019;16(1S):49–55. DOI: 10.18008/1816-5095-2019-1S-49-55.
14. Neroev V., Saakyan S., Myakoshina E. OCT Angiography in the diagnosis of small choroidal tumors. J Global Pharma Technology. 2018;10(5):249–256.
15. Саакян С.В., Мякошина Е.Б., Хлгатян М.Р., Склярова Н.В. ОКТ-ангиография в диагностике начальной меланомы и невусов хориоидеи. Офтальмология. 2020;17(3):465–472. DOI: 10.18008/1816-5095-2020-3-465-472.
16. Ghassemi F., Mirshahi R., Fadakar K., Sabour S. Optical coherence tomography angiography in choroidal melanoma and nevus. Clin Ophthalmol. 2018;12:207–214. DOI: 10.2147/OPTH.S148897.
17. Valverde-Megías A., Say E.A., Ferenczy S.R., Shields C.L. Differential macular features on optical coherence tomography angiography in eyes with choroidal nevus and melanoma. Retina. 2017;37(4):731–740. DOI: 10.1097/ IAE.0000000000001233.
18. Li Y., Say E.A., Ferenczy S. et al. Altered parafoveal microvasculature in treatment-naïve choroidal melanoma eyes detected by optical coherence tomography angiography. Retina. 2017;37(1):32–40. DOI: 10.1097/IAE.0000000000001242.
19. Саакян С.В., Мякошина Е.Б., Захарова Г.П., Гарри Д.Д. Выживаемость пациентов с увеальной меланомой малых и средних размеров. Эффективная фармакотерапия. 2020;16(21):18–22. DOI: 10.33978/2307-3586-2020-16-21-18-22.
20. Клинические рекомендации «Увеальная меланома», 2020. (Электронный ресурс.) URL: https://oncology-association.ru/files/new-clinical-guidelines/uvealnaja_melanoma.pdf (дата обращения: 07.08.2022).
21. Nagarkatti-Gude N., Bronkhorst I.H.G., van Duinen S.G. et al. Cytokines and chemokines in the vitreous fluid of eyes with uveal melanoma. Invest Ophthalmol Vis Sci. 2012;53:6748–6755. DOI: 10.1167/iovs.12-10123.
22. Lee C.S., Jun I.H., Kim T. et al. Expression of 12 cytokines in aqueous humour of uveal melanoma before and after combined Ruthenium-106 brachytherapy and transpupillary thermotherapy. Acta Ophthalmol. 2012;90:e314–e320. DOI: 10.1111/j.1755-3768.2012.02392.x.
23. Мякошина Е.Б., Куликова И.Г., Балацкая Н.В. и др. Способ выявления воспалительного компонента, способствующего опухолевому росту при начальной меланоме хориоидеи. Патент на изобретение РФ № 2748528С1. Опубл. 26.05.2021.
24. Missotten G.S.O., Notting I.C., Schlingemann R.O. et al. Vascular endothelial growth factor A in eyes with uveal melanoma. Arch Ophthalmol. 2006;124:1428–1434. DOI: 10.1001/archopht.124.10.1428.
25. Yang M., Kuang X., Pan Y. et al. Clinicopathological characteristics of vascular endothelial growth factor expression in uveal melanoma: a meta-analysis. Mol Clin Oncol. 2014;2:363–368. DOI: 10.3332/ecancer.2013.336.
26. Hofman P., van Blijswijk B.C., Gaillard P.J. et al. Endothelial cell hypertrophy induced by vascular endothelial growth factor in the retina: new insights into the pathogenesis of capillary nonperfusion. Arch Ophthalmol. 2001;119:861–866. DOI: 10.1001/archopht.119.6.861.
27. Garoon R.B., Shields C.L., Kaliki S., Shields J.A. Cystoid macular edema as the initial manifestation of choroidal melanoma. Oman J Ophthalmol. 2012;5:187–188. DOI: 10.4103/0974-620X.106104.
28. Li Y., Say E.A.T., Ferenczy S. et al. Cystoid macular edema as the initial manifestation of choroidal melanoma. Retina. 2017;37:32–40. DOI: 10.4103/0974-620X.106104.

Контент доступен под лицензией Creative Commons «Attribution» («Атрибуция») 4.0 Всемирная.
