Нейровизуализация у пациентов детского возраста с впервые возникшим эпилептическим статусом
DOI: 10.32364/2587-6821-2022-6-10-596-599
Эпилептический статус (ЭС) является одним из частых неотложных неврологических состояний у детей. ЭС возникает в результате отказа механизмов, ответственных за прекращение припадков, или в результате действия механизмов, вызывающих аномально длительные припадки. Международная лига по борьбе с эпилепсией рекомендует обследовать больных эпилепсией (в том числе с впервые возникшим ЭС) при помощи методов нейровизуализации. С целью оценки информативности методов нейровизуализации в установлении причин ЭС нами был проведен ретроспективный анализ 44 медицинских карт пациентов детского возраста с впервые возникшим ЭС, поступивших в критическом состоянии в детское реанимационное отделение за период с 2000 по 2019 г. В изученной выборке только 32 пациента были обследованы при помощи методов нейровизуализации (МРТ, КТ, ЭЭГ, видео-ЭЭГ-мониторинг). В 25% случаев никаких изменений не обнаружено. У остальных выявлены эпилептогенные (15,3%), условно эпилептогенные (65,5%) и неэпилептогенные (19,2%) изменения. Для уточнения этиологии эпилепсии в последнем случае рекомендовано проводить дообследование при помощи других методов диагностики. Таким образом, применение методов нейровизуализации является важным звеном при ведении больных с впервые возникшим ЭС.
Ключевые слова: эпилепсия, эпилептический статус, дети, головной мозг, нейровизуализация, магнитно-резонансная томография, компьютерная томография.
Для цитирования: Кулиш Е.А., Фролова В.М. Нейровизуализация у пациентов детского возраста с впервые возникшим эпилептическим статусом. РМЖ. Медицинское обозрение. 2022;6(10):596-599. DOI: 10.32364/2587-6821-2022-6-10-596-599.
E.A. Kulish1, V.M. Frolova2
1Serpukhovskaya Central Regional Hospital, Serpukhov, Russian Federation
2M.F. Vladimirskiy Moscow Regional Research and Clinical Institute, Moscow, Russian Federation
Status epilepticus (SE) is one of the most common urgent neurological conditions in children. SE occurs as a result of the failure of the mechanisms responsible for stopping seizures, or of those that cause abnormally long seizures. The International League against Epilepsy recommends examining patients with epilepsy (including those with new-onset SE) using neuroimaging methods. In order to assess the informative value of neuroimaging methods in determining the causes of SE, we conducted a retrospective analysis of 44 medical records of pediatric patients with new-onset SE who were admitted in critical condition to the children’s intensive care unit for the period from 2000 to 2019. In the studied sample, only 32 patients were examined using neuroimaging methods (MRI, CT, EEG, video EEG monitoring). In 25% of cases, no changes were detected. The rest revealed epileptogenic (15.3%), conditionally epileptogenic (65.5%) and non-epileptogenic (19.2%) changes. To c larify the etiology of epilepsy in the latter case, it is recommended to conduct additional examination using other diagnostic methods. Thus, the use of neuroimaging methods is an important link in the patient management with new-onset SE.
Keywords: epilepsy, status epilepticus, children, brain, neuroimaging, magnetic resonance imaging, computed tomography.
For citation: Kulish E.A., Frolova V.M. Neuroimaging in pediatric patients with new-onset status epilepticus. Russian Medical Inquiry. 2022;6(10):–599 (in Russ.). DOI: 10.32364/2587-6821-2022-6-10-596-599.
Введение
Эпилептический статус (ЭС) — одно из часто встречающихся состояний у детей, требующих неотложной помощи [1]. Согласно последним данным, распространенность этого патологического состояния составляет около 20 случаев на 100 тыс. детского населения в год [2]. У каждого восьмого (12%) ребенка эпилепсия дебютирует именно с ЭС [1]. По статистике, в целом смертность от ЭС варьирует от 3% до 7% [3].
Эпилептический статус определяется как состояние, возникающее в результате недостаточности механизмов, ответственных за прекращение приступов, либо как результат действия механизмов, вызывающих аномально длительные приступы. Долгосрочным последствием данного состояния может быть повреждение или гибель нейронов, изменение нейрональных сетей [4]. Международной лигой по борьбе с эпилепсией рекомендовано проведение нейровизуализации при впервые возникших эпилептических приступах, в том числе при ЭС [5–7]. По статистике, у 34–49% детей с ЭС по данным нейровизуализации находят те или иные изменения [5].
Нейровизуализация представляет собой совокупность методов, которые основаны на различных физических свойствах, позволяющих обеспечить неинвазивное получение послойных изображений тканей организма, в том числе головного (ГМ) и спинного мозга [8]. Методы визуализации делятся на структурные и функциональные [9]. К структурным методам относят компьютерную томографию (КТ) и магнитно-резонансную томографию (МРТ), позволяющие выявить анатомические аномалии, связанные с очагом приступа [6]. Функциональные методы служат в качестве источника дополнительной информации в случае, когда эпилептогенный субстрат не идентифицирован анатомически или при несовпадении клинических и структурных данных [9]. Методом выбора с целью обнаружения эпилептогенных поражений мозга является МРТ, имеющая важные преимущества по сравнению с КТ, это: высокая чувствительность, низкий радиационный риск, возможность обнаруживать даже небольшие аномалии. Также МРТ обеспечивает лучшую визуализацию височной ямки, выявляет корковую дисплазию, небольшие опухоли, сосудистые мальформации [10, 11]. Однако у данного метода есть ряд недостатков: ограниченная доступность, низкая скорость сканирования, высокая стоимость исследования, артефакты движений, в некоторых случаях — необходимость седации (особенно у маленьких детей) [9]. Исследование S. Garsia-Assensio et al. (1995) определило различные структурные изменения мозга по данным МРТ у 36% больных эпилепсией при неизменной КТ-картине [цит. по 12]. У пациентов с ЭС МР-изображения характеризуются высоким сигналом в DWI-режиме и соответствующими низкими значениями кажущегося коэффициента диффузии, что указывает на наличие отека мозга. Очаговые изменения в ГМ чаще локализованы в коре, таламусе, мозжечке, базальных ганглиях, мозолистом теле [13]. Эти изменения могут быть полностью обратимыми, хотя точное время их появления или исчезновения неизвестно и неодинаково у разных пациентов [4]. В случае сохранения патологических очагов возможна их постоянная трансформация в корковый некроз, медиальный височный склероз и очаговую атрофию [14–17].
Мы решили провести анализ данных, полученных методами нейровизуализации у детей с впервые возникшим ЭС.
Собственный опыт
Ретроспективное исследование основано на данных 44 пациентов в возрасте от 1 дня жизни до 17 лет включительно (из них 23 (52,3%) девочки), поступивших в критическом состоянии в детское реанимационное отделение ГБУЗ МО МОНИКИ им. М.Ф. Владимирского с 2000 по 2019 г. Нейровизуализационные исследования были проведены после стабилизации состоянии на мультиспиральном рентгеновском компьютерном томографе Somatom Smile с шагом сканирования 5–10 мм (Siemens AG, Medical Solutions, Германия) и магнитно-резонансном томографе Magnetom-1.5 (Siemens AG, Medical Solutions, Германия).
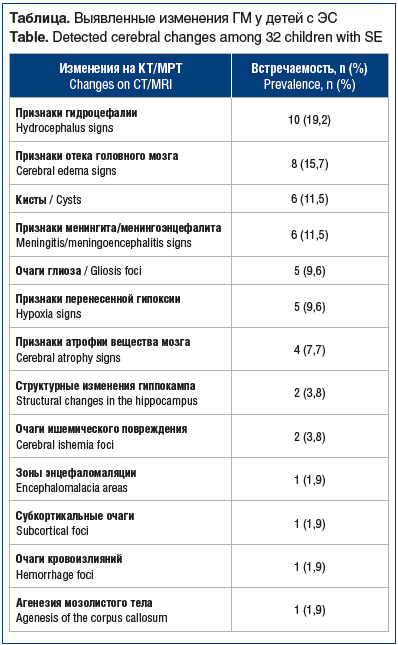
С помощью методов нейровизуализации было обследовано 32 (72,7%) ребенка. У 8 (25%) детей не выявлено никаких изменений, при этом показатели среди мальчиков и девочек распределились поровну. Нейровизуализационные изменения, найденные у остальных детей, представлены в таблице. Согласно полученным данным изменения по данным нейровизуализации превалировали (58%) среди лиц женского пола. МРТ была проведена 5 (15,6%) пациентам (см. рисунок).
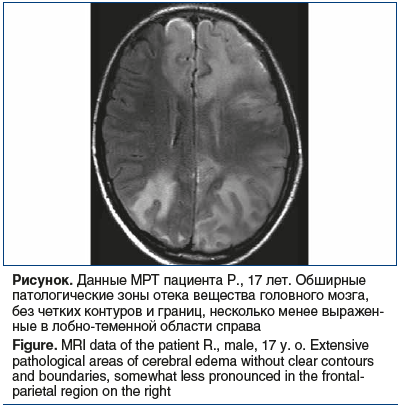
Оставшиеся 5 детей обследованы при помощи как КТ, так и МРТ.
Несмотря на то, что методом выбора при эпилепсии является МРТ, все же большей части обследованных (23 (71,9%) человека) была проведена КТ. Пациенты находились в критическом состоянии, соответственно, время, необходимое для постановки предварительного диагноза и назначения терапии, было ограничено. КТ обладает высокой скоростью сканирования и доступна практически во всех лечебных учреждениях, оказывающих неотложную помощь населению. Также важно учитывать, что при проведении данного обследования не требуется предварительной седации, что позволяет в кратчайшие сроки провести необходимую диагностику и приступить к лечению.
Изменения ГМ у больных с эпилепсией делят на эпилептогенные, условно эпилептогенные и неэпилептогенные. Под эпилептогенным понимают структурное поражение мозга, которое является причиной эпилептических приступов [18]. Среди наших 32 пациентов у 8 (25%) были выявлены эпилептогенные изменения (агенезия мозолистого тела, структурные изменения гиппокампа, глиоз). У большей части детей — 20 (65,5%) — обнаружены условно эпилептогенные изменения (признаки атрофии мозга, ишемическое повреждение, инфекционные изменения, кисты и т. д.). Десять (19,2%) пациентов по данным нейровизуализации имели признаки гидроцефалии (неэпилептогенное поражение). В последнем случае имеет смысл продолжить поиск морфологического субстрата патологии, для чего необходимо применять иные высокотехнологичные методы диагностики.
Для постановки максимально правильного диагноза перед проведением КТ/МРТ требуются клинико-анамнестические данные, а также результаты электроэнцефалографии (ЭЭГ). Однако далеко не всегда рутинная ЭЭГ фиксирует эпилептиформную активность. Поэтому по возможности необходимо использовать видео-ЭЭГ-мониторинг (ВЭЭГ), являющийся более надежным методом диагностики заболевания. Метод не имеет противопоказаний, безопасен и высокоинформативен. Недостатками можно считать высокую стоимость исследования и ограниченную доступность. Восемнадцать (40,9%) пациентов были обследованы при помощи рутинной ЭЭГ, лишь шестерым (13,6%) провели ВЭЭГ (в остальных случаях этой возможности не было). Около 60% из них имели признаки эпилептиформной активности.
С 1980-х годов детям первого года жизни в качестве скринингового метода проводится нейросонография (НСГ). Метод представляет собой ультразвуковое исследование ГМ, он позволяет определить размеры отдельных структур мозга, вовремя выявить дефекты и различные новообразования, которые могут играть роль в развитии эпилепсии. НСГ проводится через большой родничок, не требует специальной подготовки, безопасна, безболезненна и не имеет противопоказаний.
Известно, что в некоторых случаях причиной эпилептических приступов являются генетические заболевания (синдром Ангельмана, синдром Драве, болезнь Менкеса и др.). Поэтому при подозрении на наследственную патологию необходимо по возможности проводить генетические исследования (исследование кариотипа и панели генов, тандемную масс-спектрометрию). Вовремя выявленное заболевание позволит как можно быстрее назначить соответствующее лечение и определить дальнейшую тактику ведения пациента. Таким образом, чем быстрее поставлен точный диагноз, тем благоприятнее прогноз.
Заключение
В данном исследовании мы проанализировали результаты КТ и МРТ у детей с впервые возникшим ЭС. К сожалению, в медицинской документации у 27,3% не было найдено информации о проведении КТ или МРТ. Этот факт, безусловно, затрудняет поиск предполагаемой этиологии ЭС в ретроспективном исследовании. Двадцать пять процентов обследованных имели нормальную МР-картину. Самыми частыми находками у наших пациентов оказались признаки гидроцефалии и отека ГМ. Таким образом, применение методов нейровизуализации является важным звеном при ведении больных с впервые возникшим ЭС. Все это позволяет своевременно выставить диагноз и назначить соответствующее лечение для прекращения приступа и предотвращения дальнейших осложнений. У некоторых больных (особенно при неэффективности лечения противоэпилептическими препаратами) выявление эпилептогенного очага дает шанс на выздоровление при помощи нейрохирургического вмешательства.
Сведения об авторах:
Кулиш Елена Александровна — врач-невролог ГБУЗ МО «Серпуховская ЦРБ»; 142201, Россия, г. Серпухов, ул. Форсса, д. 3; ORCID iD 0000-0001-7647-1667.
Фролова Виктория Михайловна — врач-невролог, аспирант кафедры неврологии ГБУЗ МО МОНИКИ им. М.Ф. Владимирского; 129110, Россия, г. Москва, ул. Щепкина, д. 61/2; ORCID iD 0000-0002-1816-7904.
Контактная информация: Фролова Виктория Михайловна, e-mail: victoriafroloff@yandex.ru.
Прозрачность финансовой деятельности: никто из авторов не имеет финансовой заинтересованности в представленных материалах или методах.
Конфликт интересов отсутствует.
Статья поступила 24.01.2022.
Поступила после рецензирования 16.02.2022.
Принята в печать 16.03.2022.
About the authors:
Elena A. Kulish — neurologist of the Serpukhovskaya Central Regional Hospital; 3, Forssa str., Serpukhov, 142201, Russian Federation; ORCID iD 0000-0001-7647-1667.
Victoria M. Frolova — neurologist, post-graduate student of the Department of Neurology, M.F. Vladimirskiy Moscow Regional Research and Clinical Institute; 61/2, Shchepkin str., Moscow, 129110, Russian Federation; ORCID iD 0000-0002-1816-7904.
Contact information: Victoria M. Frolova, e-mail: victoriafroloff@yandex.ru.
Financial Disclosure: no authors have a financial or property interest in any material or method mentioned.
There is no conflict of interests.
Received 24.01.2022.
Revised 16.02.2022.
Accepted 16.03.2022.
2. Tully I., Draper E.S., Lamming C.R. et al. Admissions to paediatric intensive care units (PICU) with refractory convulsive status epilepticus (RCSE): A two-year multi-centre study. Seizure. 2015;29:153–161. DOI: 10.1016/j.seizure.2015.04.002.
3. Sánchez Fernández I., Abend N., Agadi A. et al. Time from convulsive status epilepticus onset to anticonvulsant administration in children. Neurology. 2015;84:2304–2311.
4. Giovannini G., Kuchukhidze G., McCoy M.R. et al. Neuroimaging alterations related to status epilepticus in an adult population: Definition of MRI findings and clinical-EEG correlation. Epilepsia. 2018;59 Suppl 2:120–127. DOI: 10.1111/epi.14493.
5. Riviello J.J. Jr, Ashwal S., Hirtz D. et al.; American Academy of Neurology Subcommittee; Practice Committee of the Child Neurology Society. Practice parameter: diagnostic assessment of the child with status epilepticus (an evidence-based review): report of the Quality Standards Subcommittee of the American Academy of Neurology and the Practice Committee of the Child Neurology Society. Neurology. 2006;67(9):1542–1550. DOI: 10.1212/01.wnl.0000243197.05519.3d.
6. Gaillard W.D., Chiron C., Cross J.H. et al.; ILAE, Committee for Neuroimaging, Subcommittee for Pediatric. Guidelines for imaging infants and children with recent-onset epilepsy. Epilepsia. 2009;50(9):2147–2153. DOI: 10.1111/j.1528-1167.2009.02075.x.
7. Beghi E., De Maria G., Gobbi G., Veneselli E. Diagnosis and treatment of the first epileptic seizure: guidelines of the Italian League against Epilepsy. Epilepsia. 2006;47(Suppl 5):2–8. DOI: 10.1111/j.1528-1167.2006.00869.x.
8. Зуев В.В., Колоколов О.В., Карась А.Ю., Дробитова А.В. Роль нейровизуализации в стратегии лечения эпилепсии. Саратовский научно-медицинский журнал. 2012;8(2):436–439. [Zuev V.V., Kolokolov O.V., Karas A.U., Drobitova A.V. The role of neuroimaging in the treatment strategy for epilepsy. Saratov Journal of Medical Scientific Research. 2012;8(2):436–439 (in Russ.)].
9. Shaikh Z., Torres A., Takeoka M. Neuroimaging in Pediatric Epilepsy. Brain Sci. 2019;9(8):190. DOI: 10.3390/brainsci9080190.
10. Fiest K.M., Sauro K.M., Wiebe S. et al. Prevalence and incidence of epilepsy: A systematic review and meta-analysis of international studies. Neurology. 2017;88(3):296–303. DOI: 10.1212/WNL.0000000000003509.
11. Hsieh D.T., Chang T., Tsuchida T.N. et al. New-onset afebrile seizures in infants: role of neuroimaging. Neurology. 2010;74(2):150–156. DOI: 10.1212/WNL.0b013e3181c91847.
12. Алиханов А.А. Визуализация эпилептогенных поражений мозга у детей. М.: Видар-М; 2009. [Alikhanov A.A. Visualization of epileptogenic brain lesions in children. M.: Vidar-M; 2009 (in Russ.)].
13. Meletti S., Monti G., Mirandola L. et al. Neuroimaging of status epilepticus. Epilepsia. 2018;59 Suppl 2:113–119. DOI: 10.1111/epi.14499.
14. Cianfoni A., Caulo M., Cerase A. et al. Seizure‐induced brain lesions: a wide spectrum of variability reversible MRI abnormalities. Eur J Radiol. 2013;82:1964–1972. DOI: 10.1016/j.ejrad.2013.05.020.
15. Cartagena A.M., Young G.B., Lee D.H. et al. Reversible and irreversible cranial MRI findings associated with status epilepticus. Epilepsy Behav. 2014;33:24–30. DOI: 10.1016/j.yebeh.2014.02.003.
16. Huang Y.-C., Weng H.-H., Tsai Y.-T. et al. Periictal magnetic resonance imaging in status epilepticus. Epilepsy Res. 2009;86:72–81. DOI: 10.1016/j.eplepsyres.2009.05.011.
17. Chatzikonstantinou A., Gass A., Förster A. et al. Features of acute DWI abnormalities related to status epilepticus. Epilepsy Res. 2011;97:45–51.
18. Котов А.С., Фирсов К.В. Эпилепсия: руководство для врачей. М.: МИА; 2021. [Kotov A.S., Firsov K.V. Epilepsy: a guide for physicians. M.: MIA; 2021 (in Russ.)].

Контент доступен под лицензией Creative Commons «Attribution» («Атрибуция») 4.0 Всемирная.
Распечатать

