Головная боль напряжения: современные данные нейробиологии и возможности лечения
DOI: 10.32364/2587-6821-2022-6-10-563-570
Головная боль напряжения (ГБН) — самое распространенное неврологическое заболевание. Согласно эпидемиологическим данным около 2,33 млрд человек в мире периодически испытывают ГБН. Несмотря на высокую распространенность и выраженное нарушение повседневной активности и качества жизни у многих пациентов, в последние годы необоснованно мало внимания уделялось ГБН. В обзоре рассмотрены вопросы нейробиологии ГБН, генетические факторы, патофизиологические механизмы развития ГБН. При всей трудности в понимании нейробиологии ГБН можно предположить, что периферические факторы играют основную роль в развитии эпизодов боли при ГБН, а центральная сенситизация является ведущим звеном в хронизации этого заболевания. В обзоре описаны клинические проявления, диагностика и классификация ГБН, современные подходы к ее лечению и профилактике. Для эффективной помощи пациентам с ГБН применяются три блока лечения: поведенческая терапия, купирование эпизода боли и профилактическое лечение. Отмечено, что нелекарственные методы терапии являются основой профилактики ГБН, тогда как фармакотерапия применяется для купирования острого эпизода головной боли и для профилактического лечения при частых и хронических формах ГБН.
Ключевые слова: головная боль напряжения, нейробиология, диагностика, терапия, НПВП, спазмолитик.
Для цитирования: Сергеев А.В. Головная боль напряжения: современные данные нейробиологии и возможности лечения. РМЖ. Медицинское обозрение. 2022;6(10):563-570. DOI: 10.32364/2587-6821-2022-6-10-563-570.
A.V. Sergeev
I.M. Sechenov First Moscow State Medical University (Sechenov University), Moscow, Russian Federation
Tension headache (TH) is the most common neurological disease. According to epidemiological data, about 2.33 billion people in the world periodically experience the TH. In recent years unreasonably little attention has been paid to TH, despite the high prevalence and significant impairment of daily activity and life quality in many patients. The review examines the neurobiology issues of the TH, genetic factors, and pathophysiological mechanisms of TH development. Despite all the difficulties in understanding the neurobiology of TH, it can be assumed that peripheral factors play a major role in the development of painful episodes in TH, and central sensitization is the leading link in this disease chronification. The review describes the clinical manifestations, diagnosis and classification of TH, as well as modern methods for its treatment and prevention. The following three treatment blocks are used to effectively help patients with TH: behavioral therapy, relief of painful episodes and preventive treatment. It is noted that non-drug therapies are the basis for the prevention of TH, whereas pharmacotherapy is used to relieve an acute episode of headache and for preventive treatment in frequent and chronic forms of TH.
Keywords: tension headache, neurobiology, diagnostics, therapy, NSAID, antispasmodic agent.
For citation: Sergeev A.V. Tension headache: modern neurobiology data and treatment options. Russian Medical Inquiry. 2022;6(10):563–570 (in Russ.). DOI: 10.32364/2587-6821-2022-6-10-563-570.
Введение
Головная боль напряжения (ГБН) характеризуется пов-торяющимися эпизодами головной боли (ГБ) двухсторонней лобно-височной и затылочной локализации, сжимающего или давящего характера без усиления при обычной физической нагрузке. Диагностика ГБН основана на клинических критериях Международной классификации головной боли 3-го пересмотра 2018 г. (МКГБ-3) [1]. В большинстве случаев не требуется проведение дополнительных методов обследования для подтверждения диагноза ГБН.
Эпидемиология ГБН
Согласно данным регистра глобального бремени заболеваний (Global Burden of Disease, GBD) за 2017 г. ежегодно развивается 882,4 млн новых случаев ГБН [2]. По данным 12-летнего пролонгированного популяционного исследования, встречаемость частой эпизодической ГБН (ЧЭГБН) и хронической ГБН (ХГБН) составила 14,2 случая на 1000 населения в год [3]. При этом в 2,6 раза чаще ГБН отмечалась у женщин, чем у мужчин. Данные по распространенности ГБН достаточно противоречивы. Результаты эпидемиологических исследований сильно зависят от методов и регионов исследования, а также различных демографических характеристик. Например, распространенность ГБН в течение 1 года составила 10,8% в Китае, 36,1% в Иордании, 38,3% в США и около 80% в европейских исследованиях с наибольшим значением 86,6% в Дании [4–6]. При этом в России годовая распространенность ГБН составляет 31% [7]. Распространенность ГБН увеличилась на 31,7% с 1990 по 2017 г. Несмотря на то, что ГБН является самым распространенным неврологическим заболеванием и первичной формой ГБ (около 2,33 млрд пациентов в мире), большая часть случаев приходится на нечастую эпизодическую ГБН (НЭГБН; частота менее 1 раза в месяц) [8]. В ходе популяционного исследования установлена распространенность различных форм ГБН в пределах одного года: НЭГБН — 63,5%, ЧЭГБН — 21,6% и ХГБН — 0,9% [9]. При этом средняя распространенность ХГБН составляет 2–3% в популяции [2]. ГБН также отмечается у детей, с постепенным увеличением распространенности до уровня взрослой популяции к подростковому возрасту. Согласно данным GBD на 2017 г. распространенность ГБН у пациентов в возрасте 5–9, 10–14 и 15–19 лет составила соответственно 12,1, 35,7 и 35,8% у девочек и 11,7, 34,5 и 34% у мальчиков [10]. В одном из крупнейших эпидемиологических исследований ГБ у детей в Тайване установлено, что распространенность ХГБН у подростков 12–14 лет составила 1% от популяции [11].
Социально-экономическое бремя ГБН
Согласно данным GBD за 2015 г. ГБН отмечена как второе по распространенности хроническое заболевание среди всех нозологий [12]. Одним из основных критериев оценки степени нарушения качества жизни является количество лет, прожитых с нарушением трудоспособности и повсе-дневной активности, и по данному критерию ГБН наиболее значимо нарушает качество жизни пациентов в возрасте 15–49 лет — 7,1 млн лет, прожитых с нарушением трудоспособности и повседневной активности, связано с ГБН [2]. В ходе клинико-социальных исследований выявлено, что на долю одного пациента с ЧЭГБН и с НЭГБН в среднем приходится пропуск 2,3 рабочего дня и 1,6 дня с нарушением выполнения домашних дел за последние 3 мес. [13]. При этом при ХГБН данные показатели значительно выше. В среднем один пациент с ХГБН 8,9 дня не выполняет свои рабочие обязанности и 10,3 дня испытывает значительное снижение работоспособности дома в течение последних 3 мес. [14]. По оценкам датских исследователей, 1000 пациентов с ГБН пропускают работу в среднем 820 дней в году. Интересно, что данный показатель для мигрени значительно меньше: 270 дней в году на 1000 пациентов [14]. Указанные данные еще раз подчеркивают выраженное социально-экономическое бремя ГБН и значительное нарушение качества жизни и повсе-дневной активности пациентов, особенно с хронической формой заболевания.
Нейробиология ГБН
Современные данные указывают на мультифакторный патогенез ГБН, однако точные механизмы развития заболевания по-прежнему неизвестны. Внешние факторы (статическое напряжение, стресс, нарушения сна и др.) и миофасциальная периферическая активация могут участвовать в развитии ЭГБН. При этом в формировании ХГБН обсуждается роль генетических факторов, психиатрических коморбидных заболеваний (депрессия, тревожные расстройства) и центральной сенситизации.
В развитии ГБН можно выделить три основных патофизиологических блока: генетические факторы, миофасциальный механизм (включая миофасциальную периферическую ноцицепцию) и механизм хронизации, включая центральную сенситизацию и нарушение нисходящей антиноцицептивной модуляции (см. рисунок) [15].
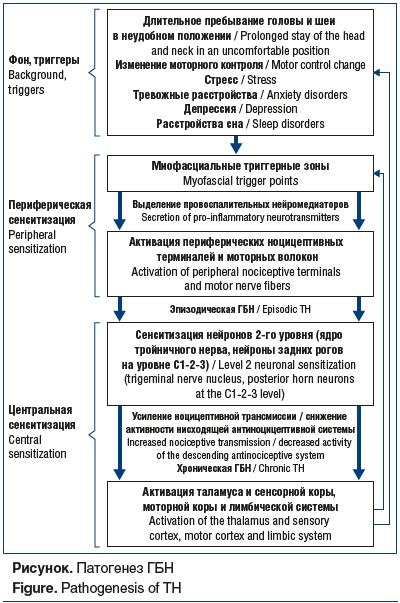
Вариативность клинических проявлений, частоты и интенсивности ГБН отмечается не только между различными пациентами, но и индивидуально у каждого. Это может указывать на гетерогенность основных нейробиологических механизмов и предрасполагающих факторов при ГБН.
Генетические факторы при ГБНВ ходе двух исследований ГБН среди близнецов установлено, что на оценку наследственности значительно влияет наличие сопутствующей мигрени. У пациентов с мигренью наследственность ГБН составила 19%, тогда как у близнецов без мигрени наследственность для ГБН была 48% у мужчин и 44% у женщин [16, 17]. Интересно, что уровень конкордантности у близнецов составил 5% для НЭГБН и 10% для ЧЭГБН, что может указывать на более весомую роль генетических факторов в развитии частых форм ГБН [18]. Прямая оценка наследственности ХГБН среди близнецов не проводилась из-за недостаточного размера группы для корректной статистической обработки. Однако в одном исследовании семей с ГБН установлено, что риск развития у детей ХГБН в 3 раза выше, если у одного из родителей имеется ХГБН [19]. В настоящее время не выявлено специфических генетических полиморфизмов, участвующих в развитии или хронизации ГБН. Есть несколько исследований, в которых показана ассоциация между риском развития ХГБН и полиморфизмами генов 5-HTTLPR (ген переносчика серотонина) и Val158Met COMT (катехол-о-метилтрансфераза) [20, 21].
Периферические факторы при ГБННесмотря на то, что подтверждающие исследования немногочисленны, миофасциальный фактор рассматривается как ведущее звено в развитии боли при ЭГБН [22, 23]. При сравнении здоровых лиц без ГБН и пациентов с ЭГБН установлено, что при ГБН выявляется достоверно большее количество активных и латентных триггерных точек, ниже болевые пороги, чаще отмечаются статические нарушения (положение головы вперед, снижение мобильности в шейном отделе) [24]. Повышенная мышечная чувствительность и болезненность при пальпации достоверно чаще выявляются при ГБН и могут быть отражением активации периферических миофасциальных ноцицепторов. При этом интенсивность и частота ГБН положительно коррелируют с уровнем повышенной мышечной чувствительности и болезненности при пальпации [25]. Предполагается, что источником такой повышенной мышечной чувствительности при ГБН могут быть сосуды мышц, сухожилия (зоны прикрепления сухожилий) и фасция [22, 24]. Было показано существенное повышение сывороточного уровня провоспалительного нейромедиатора интерлейкина 1β у пациентов с ХГБН [26]. В настоящее время рассматривается концепция хронического асептического нейроваскулярного воспаления как одного из ведущих механизмов развития и сохранения частых и хронических форм ГБН.
Центральные факторы при ГБНПри ХГБН отмечается повышение общей болевой чувствительности с нарушением нисходящей антиноцицептивной модуляции, в то время как при ЭГБН нет изменений центрального звена ноцицептивных и антиноцицептивных систем [15]. Интересно, что при изучении кожного симпатического ответа у части пациентов с ГБН выявляется схожий паттерн снижения габитуации, как при мигрени [27]. Полученные данные могут подтверждать концепцию общих механизмов мигрени и ГБН у определенной группы пациентов. Однако необходимо отметить, что нарушение габитуации и общность патогенеза с мигренью отмечаются не у всех пациентов с ГБН. Результаты экспериментальных исследований показали снижение порогов чувствительности в ответ на болевые, температурные и электрические раздражители у пациентов с ХГБН [28]. Таким образом, повышение возбудимости центральных звеньев ноцицептивной системы в результате длительной и повторяющейся активации от мио-фасциальных периферических источников является одним из механизмов хронизации ГБН. Кроме того, у пациентов с ХГБН были выявлены нарушения стволового ноцицептивного рефлекса со снижением болевых и рефлекторных порогов, что указывает на повреждение нисходящей модулирующей ноцицептивной системы [29]. Среди потенциальных нейромедиаторов ГБН в настоящее время ведущую роль отводят оксиду азота (NO). Обсуждается разработка новых препаратов для лечения ГБН из группы ингибиторов NO-синтазы [30]. Интересно, что основные нейромедиаторы тригеминальной ноцицептивной системы (CGRP, VIP, субстанция P, нейропептид Y) достоверно не изменяются при различных формах ГБН, в том числе при стимуляции ГБ, в этой группе пациентов [31]. Возможно, изменение данных ноцицептивных нейромедиаторов при ГБН происходит в периферических зонах (миофасциальные точки, периваскулярное воспаление, фасция, связки) и остается без изменений при анализе образцов крови.
ГБН и коморбидная патология
Для ГБН, особенно частых и хронических форм, характерно сочетание с коморбидной психиатрической патологией, а также другими болевыми синдромами, что значительно может влиять на выбор терапии [32]. Достоверно часто ГБН сочетается с тревожными расстройствами, депрессией и нарушениями сна [33]. Особенно часто данные расстройства отмечаются у пациентов при сочетании ГБН и мигрени. Среди других болевых расстройств, которые часто сочетаются с ГБН, следует выделить мигрень (83% пациентов с мигренью отмечают также ГБН), боль в шее (около 90%) и боль в нижней части спины (около 80%) [34, 35]. Для успешной терапии пациентов с ГБН важно провести анализ и лечение сопутствующей коморбидной патологии, так как данные нарушения могут поддерживать ГБН и значительно нарушать качество жизни. Также у пациентов с ГБН необходимо проведение нейроортопедического и, иногда, стоматологического обследования для оценки ортопедических факторов, которые могут быть причинами миофасциальных нарушений (неправильное/неудобное положение, дисфункция височно-нижнечелюстного сустава, нарушение окклюзии, бруксизм и др.).
Клинические проявления, диагностика и классификация ГБН
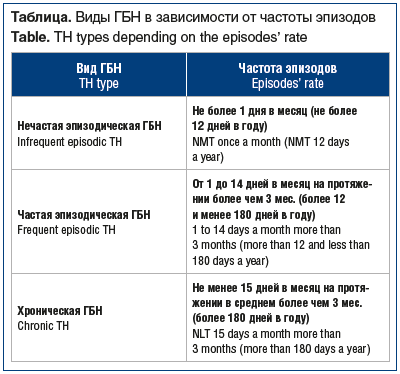
В зависимости от частоты эпизодов ГБ выделяют 3 формы ГБН (см. таблицу).
Диагностика ГБН основывается на клинических критериях МКГБ-3 [1]:
A. Для НЭГБН: по меньшей мере 10 эпизодов головной боли, возникающих с частотой не более 1 дня в месяц (не более 12 дней в году) и отвечающих критериям B–D.
Для ЧЭГБН: по меньшей мере 10 эпизодов головной боли, возникающих в среднем с частотой от 1 до 14 дней в месяц на протяжении более чем 3 мес. (более 12 и менее 180 дней в году) и отвечающих критериям B–D.
Для ХГБН: головная боль, возникающая не менее 15 дней в месяц на протяжении в среднем более чем 3 мес. (более 180 дней в году) и отвечающая критериям B–D.
B. Продолжительность ГБ от 30 мин до 7 дней (или имеет постоянный характер при ХГБН).
C. Головная боль имеет как минимум две следующие характеристики:
-
двухсторонняя локализация;
-
давящий или сжимающий (непульсирующий) характер;
-
интенсивность от легкой до умеренной; не усиливается от обычной физической нагрузки, такой как ходьба или подъем по лестнице.
D. Для НЭГБН или ЧЭГБН: 2 следующих симптома:
-
отсутствие тошноты или рвоты;
-
только фотофобия или только фонофобия.
Для ХГБН: головная боль сопровождается двумя симптомами:
-
только фотофобия, фонофобия или легкая тошнота;
-
отсутствие умеренной или сильной тошноты или рвоты.
E. Не соответствует другому диагнозу по МКГБ-3.
Ведущими факторами для диагностики и выбора терапии ГБН являются анализ клинических проявлений, оценка коморбидной патологии и нейроортопедического статуса с пальпацией миофасциальных зон [36]. Для ГБН характерно появление эпизодов двухсторонней давящей, ноющей или сжимающей ГБ без сопутствующих симптомов и без усиления ГБ от физической нагрузки. При ГБН иногда возможно появление легкой тошноты и нарушения аппетита. Обычно головная боль при ГБН легкой или умеренной интенсивности, лобно-височной локализации, возможно включение затылочной, теменной области и шеи. Длительность эпизодов ГБН может варьировать от 30 мин до нескольких дней, при этом для ХГБН характерна постоянная монотонная головная боль с периодами усиления и ослабления в течение дня.
При диагностике важно проанализировать возможные провоцирующие факторы ГБН, среди которых наиболее часто отмечаются психоэмоциональное и позное напряжение, нарушения сна и сочетание данных факторов.
Разделение ГБН на вышеуказанные формы связано не только с частотой ГБ, но и с различиями в основных патогенетических механизмах, провокаторах, сопутствующей коморбидной патологии, терапии и профилактике. В зависимости от выявления миофасциальных зон в перикраниальной мускулатуре все формы ГБН могут быть представлены двумя подтипами: с напряжением перикраниальных мышц; без напряжения перикраниальных мышц.
В ходе опроса пациента с ГБН, особенно частых и хронических форм, важно выявление возможной лекарственно-индуцированной головной боли (ЛИГБ). Избыточный прием анальгетиков (15 и более дней в месяц простые анальгетики и НПВП или более 8 дней в месяц триптаны и любая комбинация анальгетиков на протяжении более чем 3 мес.) приводит к развитию ЛИГБ и хронизирует течение ГБН [1, 36].
Не существует инструментальных методов, которые подтверждают диагноз ГБН. При типичной клинической картине и полном соответствии критериям МКГБ-3 пациентам с ГБН не требуется проведение каких-либо дополнительных исследований.
В то же время при клиническом подозрении и наличии признаков («красных флажков») вторичного симптоматического характера ГБ показано обследование пациента с установлением причин болевого синдрома [15, 32, 33, 36]:
-
впервые возникший острый тяжелый приступ ГБ;
-
изменение паттерна ГБ у пациентов с ГБН (ухудшение течения ГБН);
-
атипичные клинические проявления (односторонний характер, иррадиация в лицо, зубы и др.);
-
отклонения в неврологическом статусе;
-
дебют до 5 лет или после 50 лет;
-
ГБ у пациентов с иммунодефицитом / ГБ на фоне приема ГКС;
-
ГБ на фоне лихорадки / менингеальный синдром;
-
судорожный синдром;
-
хронический прогрессирующий паттерн ГБ;
-
изменения на глазном дне;
-
постоянная, изолированная затылочная локализация ГБ;
-
усиление ГБ на фоне кашля, чихания, натуживания (любого маневра, сопровождающегося увеличением интракраниального давления);
-
позный характер ГБ (ортостатическая ГБ или ГБ строго в горизонтальном положении);
-
необъяснимое снижение веса;
-
ГБ в сочетании с прогрессирующими когнитивными нарушениями.
При атипичном течении и дополнительных клинических признаках иногда ГБН приходится дифференцировать с мигренью без ауры с легкими приступами, ЛИГБ, цервикогенной ГБ, ГБ на фоне патологии ВНЧС, ГБ на фоне патологии околоносовых пазух, офтальмологическими заболеваниями, ГБ при психических расстройствах и ГБ при объемных образованиях головного мозга и структур черепа, при инфекционной и острой цереброваскулярной патологии [15, 33].
Лечение и профилактика ГБН
Лечение частых и хронических форм ГБН — это мультимодальная задача, терапия всегда должна быть адаптирована под каждого пациента индивидуально. При ГБН возможно использование трех основных направлений терапии: поведенческой терапии, терапии острого эпизода ГБН и профилактического лечения (лекарственного и нелекарственного) ГБН [15, 36].
Основой профилактического лечения ГБН являются немедикаментозные методы: когнитивно-поведенческая терапия, ЛФК и физическая терапия, биологическая обратная связь, стресс-менеджмент, mindfulness-терапия, иглорефлексотерапия, практика здорового образа жизни и сна. Эффективность каждого из данных немедикаментоз-ных методов доказана в исследованиях и подтверждена данными реальной клинической практики [15, 32, 36, 37].
В рамках поведенческой терапии пациентам с ГБН важно объяснить первичный доброкачественный характер заболевания, совместно обсудить роль триггеров (психо-эмоционального и мышечного напряжения) и сопутствующих состояний (тревожное расстройство, депрессия, нарушения сна, избыточный прием анальгетиков) в развитии и хронизации ГБН, а также возможные варианты лечения.
Терапия острых эпизодов ГБНЧасть эпизодов ГБН могут быть легкими и кратковременными и купироваться спонтанно или нелекарственными методами, это, например: сон, прогулка, легкая физическая нагрузка, дыхательная гимнастика или mindfulness-терапия. Применение лекарственных средств для купирования ГБН возможно при значимой степени влияния на повседневную активность пациента, длительной и ощутимой по интенсивности ГБ, отсутствии эффекта от нелекарственной терапии. При продолжительных эпизодах ГБН важно быстрее купировать боль, так как длительность ГБН ассоциирована с повышенным риском развития частых и хронических форм заболевания. Согласно современным рекомендациям препаратами первого выбора для купирования ГБН являются НПВП (ибупрофен 200–800 мг, кетопрофен 50–100 мг, ацетилсалициловая кислота 500–1000 мг, напроксен 250–550 мг, диклофенак 25–100 мг) реже используются парацетамол 500–1000 мг или комбинированные кофеинсодержащие препараты [36, 38, 39]. В настоящее время не рекомендуется использовать для купирования ГБН анальгинсодержащие препараты, а также комбинации анальгетиков с кодеином и барбитуратами.
Современные технологии повышения эффективности НПВП при ГБ направлены на модификацию формы лекарственного средства (ЛС) и/или разработку безопасной комбинации ЛС.
Современным, высокоэффективным и безопасным средством для купирования эпизодов ГБН является комбинированное анальгетическое и спазмолитическое средство Спазган НЕО — сочетание 400 мг ибупрофена с двумя спазмолитиками (питофенон и фенпивериний). Выраженный синергизм действия НПВП, питофенона и фенпивериния описан в ряде исследований, в которых у пациентов купировали болевой синдром различной этиологии. Статистически значимое (р<0,05) облегчение боли наблюдалось в течение 30 мин после приема препарата, а обезболивающее действие длилось в среднем 24 ч [40]. При использовании комбинации НПВП и миотропного спазмолитика происходит ингибирование циклооксигеназы и снижение активности фосфодиэстеразы IV типа. Блокирование этих молекул-мишеней приводит к повышению болевого порога, деэскалации воспаления и вторичного повреждения тканей, а также к расслаблению гладкой мускулатуры внутренних органов и снижению стимуляции ноцицепторов [41, 42]. Комбинация ибупрофена со спазмолитиком питофеноном и спазмолитиком и антихолинергическим средством фенпивериния бромидом (Спазган НЕО) хорошо подходит для терапии ГБ и болей иной локализации. Комбинация трех компонентов препарата обеспечивает взаимное усиление их фармакологического эффекта при сохранении высокого уровня безопасности [42]. При этом ибупрофен в дозировке 400 мг является «золотым стандартом» купирования ГБН с уровнем доказательной эффективности А и благоприятным профилем безопасности [43]. Препарат Спазган НЕО выпускается в лекарственной форме «таблетки, покрытые пленочной оболочкой», что снижает риск неблагоприятного влияния на ЖКТ. Препарат Спазган НЕО относится к безрецептурным, что обеспечивает его доступное применение по требованию для купирования эпизода ГБ.
Профилактическая фармакотерапия ГБН
Назначение профилактической лекарственной терапии, направленной на снижение частоты эпизодов ГБН и восстановление качества жизни, рекомендуется пациентам с частыми и хроническими формами ГБН (ЧЭГБН и ХГБН). При НЭГБН не требуется назначение профилактической фармакотерапии [36, 38]. Количество лекарственных средств с доказанной эффективностью в отношении ЧЭГБН и ХГБН ограничено несколькими представителями группы антидепрессантов: амитриптилин (уровень доказательной эффективности А), миртазапин (В) и венлафаксин (В) [15, 36].
Выбор амитриптилина, миртазапина и венлафаксина как препаратов первой и второй линии для профилактического лечения ГБН связан с механизмом действия данных антидепрессантов [44]. Длительность терапии обсуждается индивидуально для каждого пациента и составляет, как правило, не менее 6 мес.
Достаточно сложной клинической задачей является подбор профилактической терапии ГБН при неэффективности и/или плохой переносимости антидепрессантов (амитриптилин, миртазапин, венлафаксин). Имеются немногочисленные данные о достаточно ограниченном опыте применения при ГБН и возможной эффективности некоторых антиконвульсантов (топирамат в средней дозе 100 мг/сут, габапентин 1500–2400 мг/сут) и миорелаксанта тизанидина (4–12 мг/сут) [36, 45, 46]. Данные препараты могут рассматриваться как резервные для профилактического лечения ГБН при неэффективности ЛС первого выбора.
С целью превентивной терапии ГБН не рекомендуется использовать вазоактивные и ноотропные препараты в связи с их недоказанной эффективностью и отсутствием возможного механизма действия на патогенез ГБН [36].
Ботулинический токсин типа А (БТА) также не показал свою эффективность в отношении частых и хронических форм ГБН [38]. В то же время БТА может быть рекомендован для лечения хронического миофасциального синдрома, который выявляется у части пациентов с ГБН.
При выявлении у пациентов с ХГБН лекарственного абузуса обязательно требуется лечение ЛИГБ с отменой часто используемых анальгетиков и назначением поведенческой и профилактической терапии [47].
Заключение
Головная боль напряжения — наиболее распространенная форма ГБ и второе по частоте встречаемости заболевание с колоссальным социально-экономическим бременем и нарушением повседневной активности и качества жизни пациентов. Несмотря на трудности в понимании патогенеза различных форм ГБН, можно выделить ведущую роль периферических миофасциальных источников при НЭГБН и нарушение функции центральных звеньев ноцицептивных и антиноцицептивных систем при ХГБН. Диагностика ГБН полностью основывается на клинических критериях МКГБ-3 и в большинстве случаев не требует дополнительных методов исследования. Только при подозрении на вторичный симптоматический характер ГБ показано дообследование в зависимости от клинической картины заболевания. Для эффективной помощи пациентам с ГБН применяются три блока лечения: поведенческая терапия, купирование эпизода ГБН и профилактическое лечение (лекарственное и нелекарственное) при ЧЭГБН и ХГБН. Современным, высокоэффективным и безопасным средством для купирования эпизодов ГБН является комбинированный обезболивающий препарат Спазган НЕО. Доказанными методами профилактики увеличения частоты и хронизации ГБН являются: практика здорового образа жизни и сна, регулярные аэробные оздоровительные спортивные нагрузки, управление стрессом, дыхательная гимнастика и mindfulness-терапия.
Сведения об авторе:
Сергеев Алексей Владимирович — к.м.н., доцент кафедры нервных болезней и нейрохирургии Института клинической медицины им. Н.В. Склифосовского ФГАОУ ВО Первый МГМУ им. И.М. Сеченова Минздрава России (Сеченовский Университет); 119991, Россия, г. Москва, ул. Трубецкая, д. 8, стр. 2; ORCID iD 0000-0002-7142-3719.
Контактная информация: Сергеев Алексей Владимирович, e-mail: sergeev.neuro@gmail.com.
Прозрачность финансовой деятельности: автор не имеет финансовой заинтересованности в представленных материалах или методах.
Конфликт интересов отсутствует.
Статья поступила 01.09.2022.
Поступила после рецензирования 26.09.2022.
Принята в печать 19.10.2022.
About the author:
Alexey V. Sergeev — C. Sc. (Med.), Associate Professor of the Department of Nervous Diseases and Neurosurgery of the N.V. Sklifosovskiy Institute of Clinical Medicine, I.M. Sechenov First Moscow State Medical University (Sechenov University); 2 build. 8, Trubetskaya str., Moscow, 119991, Russian Federation; ORCID iD 0000-0002-7142-3719. Contact information: Alexey V. Sergeev, e-mail: sergeev.neuro@gmail.com.
Financial Disclosure: the author has no financial or property interest in any material or method mentioned.
There is no conflict of interests.
Received 01.09.2022.
Revised 26.09.2022.
Accepted 19.10.2022.
2. Deuschl G., Beghi E., Fazekas F. et al. The burden of neurological diseases in Europe: an analysis for the Global Burden of Disease Study 2017. Lancet Public Health. 2020;5(10):e551–e567. DOI: 10.1016/S2468-2667(20)30190-0.
3. Lyngberg A.C., Rasmussen B.K., Jørgensen T., Jensen R. Incidence of primary headache: a Danish epidemiologic follow-up study. Am J Epidemiol. 2005;161(11):1066–1073. DOI: 10.1093/aje/kwi139.
4. Alzoubi K.H., Mhaidat N., Azzam S.A. et al. Prevalence of migraine and tension-type headache among adults in Jordan. J Headache Pain. 2009;10(4):265–270. DOI: 10.1007/s10194-009-0122-6.
5. Schwartz B.S., Stewart W.F., Simon D., Lipton R.B. Epidemiology of tension-type headache. JAMA. 1998;279(5):381–383. DOI: 10.1001/jama.279.5.381.
6. Stovner Lj., Hagen K., Jensen R. et al. The global burden of headache: a documentation of headache prevalence and disability worldwide. Cephalalgia. 2007;27(3):193–210. DOI: 10.1111/j.1468-2982.2007.01288.x.
7. Ayzenberg I., Katsarava Z., Sborowski A. et al. The prevalence of primary headache disorders in Russia: a countrywide survey. Cephalalgia. 2012;32(5):373–381. DOI: 10.1177/0333102412438977.
8. United Nations, Department of Economic and Social Affairs, Population Division (2017). World Population Prospects 2017 — Data Booklet (ST/ESA/SER.A/401) (Electronic resource.) URL: https://www.un.org/development/desa/pd/sites/www.un.org.development.desa.pd/files/files/documents/2020/Jan/un_2017_world_population_prospects-2017_revision_databooklet.pdf (access date: 22.08.2022).
9. Russell M.B., Levi N., Saltyte-Benth J., Fenger K. Tension-type headache in adolescents and adults: a population based study of 33,764 twins. Eur J Epidemiol. 2006;21(2):153–160. DOI: 10.1007/s10654-005-6031-3.
10. Leonardi M., Grazzi L., D’Amico D. et al. Global Burden of Headache Disorders in Children and Adolescents 2007–2017. Int J Environ Res Public Health. 2020;18(1):250. DOI: 10.3390/ijerph18010250.
11. Wang S.J., Fuh J.L., Lu S.R., Juang K.D. Chronic daily headache in adolescents: prevalence, impact, and medication overuse. Neurology. 2006;66(2):193–197. DOI: 10.1212/01.wnl.0000183555.54305.fd.
12. GBD 2015 Disease and Injury Incidence and Prevalence Collaborators. Global, regional, and national incidence, prevalence, and years lived with disability for 310 diseases and injuries, 1990–2015: a systematic analysis for the Global Burden of Disease Study 2015. Lancet. 2016;388(10053):1545–1602. DOI: 10.1016/S0140-6736(16)31678-6.
13. Cassidy E.M., Tomkins E., Hardiman O., O’Keane V. Factors associated with burden of primary headache in a specialty clinic. Headache. 2003;43(6):638–644. DOI: 10.1046/j.1526-4610.2003.03106.x.
14. Rasmussen B.K., Jensen R., Olesen J. Impact of headache on sickness absence and utilisation of medical services: a Danish population study. J Epidemiol Community Health. 1992;46(4):443–446. DOI: 10.1136/jech.46.4.443.
15. Ashina S., Mitsikostas D.D., Lee M.J. et al. Tension-type headache. Nat Rev Dis Primers. 2021;7(1):24. DOI: 10.1038/s41572-021-00257-2.
16. Ulrich V., Gervil M., Olesen J. The relative influence of environment and genes in episodic tension-type headache. Neurology. 2004;62(11):2065–2069. DOI: 10.1212/01.wnl.0000129498.50793.8a.
17. Russell M.B., Levi N., Kaprio J. Genetics of tension-type headache: a population based twin study. Am J Med Genet B Neuropsychiatr Genet. 2007;144B(8):982–986. DOI: 10.1002/ajmg.b.30497.
18. Russell M.B., Saltyte-Benth J., Levi N. Are infrequent episodic, frequent episodic and chronic tension-type headache inherited? A population-based study of 11 199 twin pairs. J Headache Pain. 2006;7(3):119–126. DOI: 10.1007/s10194-006-0299-x.
19. Ostergaard S., Russell M.B., Bendtsen L., Olesen J. Comparison of first degree relatives and spouses of people with chronic tension headache. BMJ. 1997;314(7087):1092–1093. DOI: 10.1136/bmj.314.7087.1092.
20. Park J.W., Kim J.S., Lee H.K. et al. Serotonin transporter polymorphism and harm avoidance personality in chronic tension-type headache. Headache. 2004;44(10):1005–1009. DOI: 10.1111/j.1526-4610.2004.04194.x.
21. Fernández-de-Las-Peñas C., Ambite-Quesada S., Palacios-Ceña M. et al. Catechol-O-Methyltransferase (COMT) rs4680 Val158Met Polymorphism is Associated With Widespread Pressure Pain Sensitivity and Depression in Women With Chronic, but not Episodic, Tension-Type Headache. Clin J Pain. 2019;35(4):345–352. DOI: 10.1097/AJP.0000000000000684.
22. Bendtsen L., Fernández-de-la-Peñas C. The role of muscles in tension-type headache. Curr Pain Headache Rep. 2011;15(6):451–458. DOI: 10.1007/s11916-011-0216-0.
23. Осипова В.В. Дисфункция перикраниальных мышц при первичной головной боли и ее коррекция. Неврология, нейропсихиатрия, психосоматика. 2011;4:29–35.
24. Fernández-de-Las-Peñas C., Cuadrado M.L., Pareja J.A. Myofascial trigger points, neck mobility, and forward head posture in episodic tension-type headache. Headache. 2007;47(5):662–672. DOI: 10.1111/j.1526-4610.2006.00632.x.
25. Jensen R. Peripheral and central mechanisms in tension-type headache: an update. Cephalalgia. 2003;23 Suppl 1:49–52. DOI: 10.1046/j.1468-2982.2003.00574.x.
26. Della Vedova C., Cathcart S., Dohnalek A. et al. Peripheral interleukin-1ß levels are elevated in chronic tension-type headache patients. Pain Res Manag. 2013;18(6):301–306. DOI: 10.1155/2013/796161.
27. Ozkul Y., Ay H. Habituation of sympathetic skin response in migraine and tension type headache. Auton Neurosci. 2007;134(1–2):81–84. DOI: 10.1016/j.autneu.2007.02.006.
28. Bendtsen L., Jensen R., Olesen J. Decreased pain detection and tolerance thresholds in chronic tension-type headache. Arch Neurol. 1996;53(4):373–376. DOI: 10.1001/archneur.1996.00550040113021.
29. Sandrini G., Rossi P., Milanov I. et al. Abnormal modulatory influence of diffuse noxious inhibitory controls in migraine and chronic tension-type headache patients. Cephalalgia. 2006;26(7):782–789. DOI: 10.1111/j.1468-2982.2006.01130.x.
30. Bezov D., Ashina S., Jensen R., Bendtsen L. Pain perception studies in tension-type headache. Headache. 2011;51(2):262–271. DOI: 10.1111/j.1526-4610.2010.01768.x.
31. Ashina M., Bendtsen L., Jensen R. et al. Plasma levels of substance P, neuropeptide Y and vasoactive intestinal polypeptide in patients with chronic tension-type headache. Pain. 1999;83(3):541–547. DOI: 10.1016/S0304-3959(99)00159-1.
32. Осипова В.В. Мигрень и головная боль напряжения. В кн.: Клинические рекомендации. Неврология и нейрохирургия. Под ред. Е.И. Гусева, А.Н. Коновалова. 2-е изд., перераб. и доп. М.: ГЭОТАР-Медиа; 2015.
33. Табеева Г.Р. Головная боль: руководство для врачей. 2-е изд., перераб. и доп. М: ГЭОТАР-Медиа; 2018.
34. Ashina S., Lipton R.B., Bendtsen L. et al. Increased pain sensitivity in migraine and tension-type headache coexistent with low back pain: A cross-sectional population study. Eur J Pain. 2018;22(5):904–914. DOI: 10.1002/ejp.1176.
35. Ashina S., Bendtsen L., Lyngberg A.C. et al. Prevalence of neck pain in migraine and tension-type headache: a population study. Cephalalgia. 2015;35(3):211–219. DOI: 10.1177/0333102414535110.
36. Азимова Ю.Э., Алферова В.В., Амелин А.В. и др. Клинические рекомендации «Головная боль напряжения (ГБН)». Журнал неврологии и психиатрии им. С.С. Корсакова. 2022;122(2‑3):4–28. DOI: 10.17116/jnevro20221220234.
37. Сергеев А.В. Лечение головной боли напряжения: от старых мифов к современной концепции. РМЖ. 2015;12:668.
38. Bendtsen L., Evers S., Linde M. et al. EFNS guideline on the treatment of tension-type headache — report of an EFNS task force. Eur J Neurol. 2010;17(11):1318–1325. DOI: 10.1111/j.1468-1331.2010.03070.x.
39. Fernández-de-Las-Peñas C., Palacios-Ceña M., Castaldo M. et al. Variables associated with use of symptomatic medication during a headache attack in individuals with tension-type headache: a European study. BMC Neurol. 2020;20(1):43. DOI: 10.1186/s12883-020-1624-8.
40. Табеева Г.Р., Азимова Ю.Э. Новое в лечении эпизодической головной боли напряжения. Неврология, нейропсихиатрия, психосоматика. 2010;2(4):57–62. DOI: 10.14412/2074-2711-2010-118.
41. Филатова Е.Г. Рациональное фармакологическое купирование головной боли. РМЖ. 2022;5:17–20.
42. Инструкция по применению лекарственного препарата для медицинского применения СПАЗГАН НЕО. Регистрационный номер: ЛП-003270. (Electronic resource.) URL: https://grls.rosminzdrav.ru/grls.aspx?s=%D1%81%D0%BF%D0%B0%D0%B7%D0%B3%D0%B0%D0%BD%20%D0%BD%D0%B5%D0%BE&m=tn (дата обращения: 22.08.2022).
43. Derry S., Wiffen P.J., Moore R.A., Bendtsen L. Ibuprofen for acute treatment of episodic tension-type headache in adults. Cochrane Database Syst Rev. 2015;2015(7):CD011474. DOI: 10.1002/14651858.CD011474.pub2.
44. Ashina S., Bendtsen L., Jensen R. Analgesic effect of amitriptyline in chronic tension-type headache is not directly related to serotonin reuptake inhibition. Pain. 2004;108(1–2):108–114. DOI: 10.1016/j.pain.2003.12.012.
45. Spira P.J., Beran R.G.; Australian Gabapentin Chronic Daily Headache Group. Gabapentin in the prophylaxis of chronic daily headache: a randomized, placebo-controlled study. Neurology. 2003;61(12):1753–1759. DOI: 10.1212/01.wnl.0000100121.58594.11.
46. Fogelholm R., Murros K. Tizanidine in chronic tension-type headache: a placebo controlled double-blind cross-over study. Headache. 1992;32(10):509–513. DOI: 10.1111/j.1526-4610.1992.hed3210509.x.
47. Табеева Г.Р., Осипова В.В., Филатова Е.Г. и др. Диагностика и лечение лекарственно-индуцированной головной боли: рекомендации российских экспертов. Неврология, нейропсихиатрия, психосоматика. 2022;14(1):4–13. DOI: 10.14412/2074-2711-2022-1-4-13.

Контент доступен под лицензией Creative Commons «Attribution» («Атрибуция») 4.0 Всемирная.