Применение ингибиторов АПФ у полиморбидного пациента: фокус на фозиноприл
DOI: 10.32364/2587-6821-2022-6-1-12-20
И.В. Фомин
ФГБОУ ВО «ПИМУ» Минздрава России, Нижний Новгород, Россия
Изменение структуры факторов риска сердечно-сосудистых заболеваний в современном мире, пренебрежение простыми профилактическими мероприятиями, использование низких доз лекарственных средств — все это приводит к росту количества полиморбидных пациентов. Данная проблема встает перед любым врачом и в начале подбора медикаментозной терапии, и непосредственно в процессе лечения. Чем тяжелее пациент, тем сложнее выбор приоритетных препаратов, что приводит к полипрагмазии и снижению эффективности терапии. Основной закон терапии полиморбидного пациента — использование лекарственных препаратов наиболее изученных, безопасных и стратегически эффективных в плане контроля гемодинамических показателей и качества жизни, а самое главное, о чем мы иногда забываем, — это улучшение прогноза на всех этапах формирования полиморбидного состояния. Применение препаратов из класса ингибиторов АПФ в оптимальных дозах, с максимальным профилем безопасности является приоритетом лечения полиморбидного пациента. По данным, приведенным в рекомендациях по амбулаторной практике США 2019 г. и KDIGO 2021 г., фозиноприл имеет максимальные преимущества в плане безопасности у полиморбидного пациента из всех ингибиторов АПФ, применяемых в реальной клинической практике.
Ключевые слова: ингибиторы АПФ, фозиноприл, полиморбидный пациент, лечение, хроническая сердечная недостаточность.
Для цитирования: Фомин И.В. Применение ингибиторов АПФ у полиморбидного пациента: фокус на фозиноприл. РМЖ. Медицинское обозрение. 2022;6(1):12-20. DOI: 10.32364/2587-6821-2022-6-1-12-20.
I.V. Fomin
Privolzhsky Research Medical University, Nizhny Novgorod, Russian Federation
Changes in the profile of risk factors, the neglect of simple preventive measures and the use of low doses of medication lead to the appearance of numerous multimorbid patients. Each practitioner faces this issue, both at the start of drug selection and during treatment. The more difficult a patient is, the more difficult it is to select medications of choice. This translates into polypharmacy and reduced therapeutic effectiveness. The basic rule of multimorbid patient treatment is the use of the most studied, safe and strategically efficient agents to improve hemodynamic parameters and quality of life. Meanwhile, the most important goal (sometimes overlooked) is to improve the prognosis at each stage of multimorbidity. ACE inhibitors in optimal dosages with a maximum safety profile are preferred drugs in multimorbid patients. According to the U.S. Ambulatory Guidelines (2019) and KDIGO 2021, of the ACE inhibitors used in daily practice, fosinopril is the safest medication in multimorbid patients.
Keywords: ACE inhibitors, fosinopril, multimorbid patients, treatment, congestive heart failure.
For citation: Fomin I.V. ACE inhibitors in a multimorbid patient: focus on fosinopril. Russian Medical Inquiry. 2022;6(1):12–20 (in Russ.). DOI: 10.32364/2587-6821-2022-6-1-12-20.
Введение
Во всем мире отмечается тенденция к старению населения. В середине XX в. лиц пожилого возраста насчитывалось около 600 млн человек. В соответствии с динамикой старения населения в середине XXI в. число лиц старше 60 лет достигнет 2 млрд. Это ставит новые задачи перед обществом, наукой и медициной — в частности, задачу разработки мер, направленных на лечение и профилактику инвалидизации и ранней смертности среди пожилых пациентов [1]. Известно, что с возрастом увеличивается риск развития некоторых заболеваний, что кардинально меняет стратегические и тактические задачи лечения, контроля и реабилитации пожилых пациентов.
Проблема полиморбидности с медицинской точки зрения включает в себя три основных направления деятельности: создание стройной системы борьбы с основными факторами риска, формирование окружающей среды для пациента с максимальными приоритетами психического и физического благополучия, определение наиболее эффективного и безопасного медицинского сопровождения [2–4]. Еще 30 лет назад в реальной клинической практике мы выделяли основное заболевание и старались максимально изменить его течение в целях улучшения прогноза. Сегодня изменилось само понятие эффективности лечения, так как у полиморбидного пациента более сложные медицинские потребности, которые включают в себя лечение множественных заболеваний и сложные схемы лечения [4].
Врач старается в целях сохранения безопасности лечения назначить лекарственные средства в минимальных дозах без активной титрации, что в последующем становится огромной проблемой в плане достижения целевых показателей терапии любого состояния. Основными причинами становятся боязнь побочных эффектов при увеличении доз препаратов, непонимание возможностей препарата в плане действия на различные органы-мишени и отсутствие глубоких знаний по вопросу лекарственного взаимодействия используемого препарата.
Применению лекарственных средств фармакологической группы ингибиторов ангиотензинпревращающего фермента (ИАПФ), которая наиболее часто назначается пациентам с сердечно-сосудистыми заболеваниями (ССЗ), посвящается данная статья.
У амбулаторного врача на приеме чаще всего встречаются полиморбидные пациенты. Наличие 3 и более заболеваний диагностируется у 13–95% пациентов, выраженность полиморбидности зависит от возраста и наличия первого основного заболевания, которое запускает сердечно-сосудистый континуум [5, 6]. Наиболее часто в российской популяции встречается сочетание артериальной гипертонии (АГ), сахарного диабета (СД), фибрилляции предсердий (ФП), ишемической болезни сердца (ИБС). К указанным заболеваниям могут присоединиться хроническая болезнь почек (ХБП), патология легких или желудочно-кишечного тракта, а в возрасте старше 60–65 лет у пациентов резко увеличивается риск формирования хронической сердечной недостаточности (ХСН). Последние 10 лет в структуре полиморбидности все чаще встречаются онкологические заболевания
[12, 13]. С 2020 г. у полиморбидных пациентов выявляются осложнения после перенесенной коронавирусной инфекции [7–11]. Таким образом, чаще всего в реальной клинической практике встречается полиморбидный пациент с высоким риском обострения любого заболевания, увеличения выраженности побочных явлений при повышении дозы препарата и наличия лекарственных взаимодействий.
Применение ИАПФ у пациентов с ССЗ и ХБП
Исследования ПИФАГОР IV [14] и ЭПОХА-АГ [15] установили, что в России для лечения основных ССЗ в качестве препаратов первой линии выбора используются ИАПФ, на долю которых приходится 25–35% фармацевтического рынка всех сердечно-сосудистых лекарственных средств. У больных АГ частота назначения ИАПФ достигает 65%. Какой же ИАПФ является наиболее безопасным и изученным на российской популяции?
Основной вопрос для практикующего врача: насколько препарат и его метаболиты опасны при высоких концентрациях для организма и его органов-мишеней на этапе выведения? Ответ напрашивается сам собой: когда у препарата несколько путей выведения, он является максимально безопасным. Наиболее изученный препарат среди всех ИАПФ, который имеет двойной путь выведения (50% — с желчью через печень, 50% — через почки), независимо от возраста, пола, — это фозиноприл и его метаболит фозиноприлат. Сравнительные исследования [16–19] среди больных молодого возраста и пожилых пациентов показали наличие одинаковой скорости выведения метаболитов в обеих группах. Период его полувыведения составляет около 11,5 ч, а среди полиморбидных пациентов данный показатель достигает 14 ч [16]. При этом снижение выведения при наличии поражения одной из систем увеличивает активность элиминации через вторую систему [19].
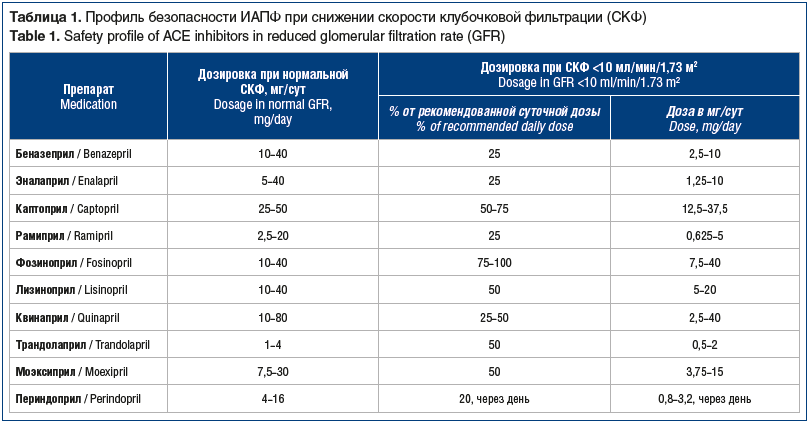
Исследование [17] у наиболее тяжелых полиморбидных пациентов, имеющих ХСН II–IV функционального класса (ФК) и ХБП с клиренсом креатинина (CrCl) <30 мл/мин, показало, что увеличение дозы фозиноприла оказалось более безопасным по показателям площади под кривой (AUC) и индексу кумуляции по сравнению с таковым на фоне приема эналаприлата и лизиноприла. Большее накопление эналаприлата и лизиноприла у пациентов с ХСН и ХБП, ассоциированное с более высокими значениями индекса кумуляции, может свидетельствовать о необходимости коррекции дозы у полиморбидных пациентов, имеющих один превалирующий путь выведения. Двойная элиминация фозиноприлата, о чем свидетельствуют низкие значения индекса накопления препарата, позволяет избежать необходимости коррекции дозы даже у наиболее тяжелых пациентов. Данная тактика титрации ИАПФ нашла отображение в рекомендациях 2019 г. по ведению пациентов в амбулаторной практике [18] (табл. 1): только один ИАПФ — фозиноприл не требовал снижения терапевтической дозы даже при V стадии ХБП.
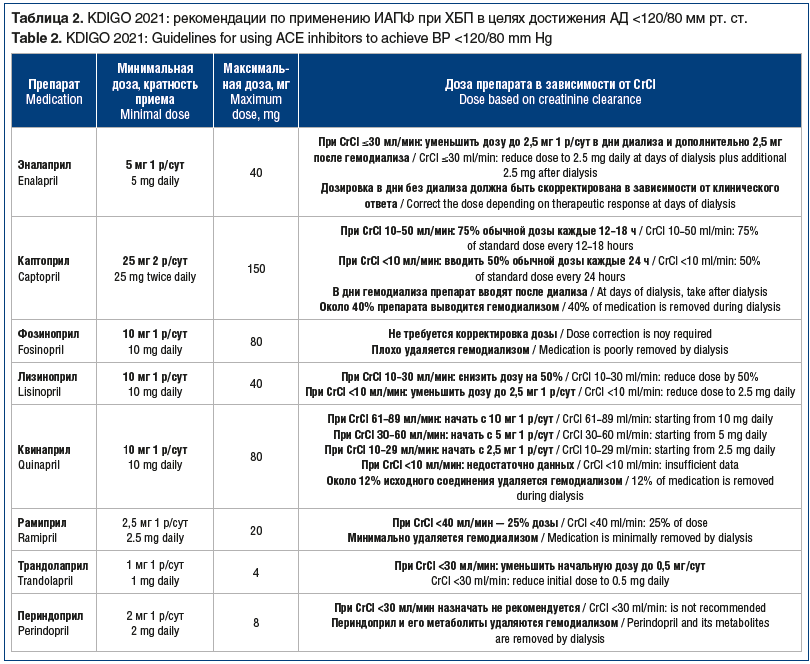
В 2021 г. вышли новые рекомендации KDIGO [20] по лечению АГ при ХБП II–IV стадий, наличии протеинурии А2–3-й степени, которые предусматривают для данной категории пациентов снижение артериального давления (АД) ниже 120/80 мм рт. ст. В целях уменьшения полипрагмазии предлагается увеличение дозы препаратов до максимально переносимой в соответствии с уровнем безопасности (табл. 2). В рекомендациях KDIGO 2021 г. доза фозиноприла увеличена до 80 мг/сут (в инструкцию препарата измененные данные о максимально допустимой суточной дозе еще не внесены) без корректировки дозы при любом уровне снижения CrCl. После принятия текста рекомендаций нефрологическими обществами США и стран Европы рекомендованную дозу будут назначать пациентам с ХБП V стадии. В РФ на сегодня инструкция препарата фозиноприл не изменена, поэтому возможно назначение только дозы 40 мг/сут в качестве максимальной. Практикующий врач должен понимать, что безопасность препарата настолько высока, что доза 40 мг может быть назначена при ХБП IV–V стадий.
Таким образом, эксперты пришли к выводу, что наиболее безопасным среди лекарственных средств группы ИАПФ является фозиноприл, который может применяться у полиморбидных пациентов со снижением СКФ любой степени.
Показания и безопасность применения фозиноприла
Современные антигипертензивные средства должны подтвердить свою эффективность снижения АД, органопротекцию и профилактику сердечно-сосудистых осложнений.
Основными показаниями к применению фозиноприла являются АГ и ХСН. Международные исследования по безопасности препарата были проведены среди пациентов с АГ (FLIGHT) [21], включая пожилых (FOPS) [22], или с наличием микро- и макропротеинурии (PREVENT-IT) [23]; больных СД (FASET) [24] или с поражением почек (ESPIRAL) [25]. Также препарат изучался в комбинации со статинами в профилактике атеросклероза (PHYLLIS) [26], при остром инфаркте миокарда (FAMIS) [27] и ХСН (FHF study) [28] и (FEST) [29]. Полученные результаты показали высокую безопасность применения препарата, особенно среди пожилых пациентов, при очень низкой частоте клинических и лабораторных нежелательных явлений [30–32]. Важным преимуществом фозиноприла оказался факт более редкой частоты кашля по сравнению с таковой на фоне приема других препаратов группы ИАПФ. При смене ранее принимаемого ИАПФ на фозиноприл частота кашля оказалась значимо ниже [33, 34].
Многочисленные исследования [23–25, 35–38] подтвердили органопротекцию фозиноприла у пациентов с АГ, СД и протеинурией. Применение данного ИАПФ позволило замедлить прогрессирование заболевания у пациентов с III–IV стадией ХБП. При формирующейся микроальбуминурии (МАУ) у пациентов трудоспособного возраста с высоким нормальным АД и минимальным риском сердечно-сосудистых осложнений или СД (не более 3,0%) в исследовании PREVENT-IT [23] была подтверждена гипотеза о нефропротекции фозиноприла. У пациентов с выраженной МАУ >50 мг/сут длительная терапия (не менее 3 мес.) фозиноприлом приводила к снижению риска развития сердечно-сосудистых осложнений на 45% (р=0,04), а также к значимой профилактике прогрессирования протеинурии в течение всего периода наблюдения [37, 38]. Следует отметить, что у пациентов с МАУ <50 мг/сут значимой органопротекции не было обнаружено ни через 4 года, ни через 10 лет наблюдения [38].
В исследовании ESPIRAL [25] была продемонстрирована органопротекция на фоне терапии фозиноприлом у наиболее тяжелых пациентов с почечной патологией (первичный гломерулонефрит, нефросклероз и поликистоз почек) без СД. В еще одном исследовании [39] назначение фозиноприла привело к значимому снижению 2-кратного повышения уровня креатинина в сыворотке крови и потребности в диализе на 21% (р=0,01), что было ассоциировано со снижением протеинурии на 53% (р=0,002).
В исследовании [40], посвященном безопасности применения ИАПФ при гемодиализе, сравнивались 2 группы ИАПФ в зависимости от диализируемости: 1-я группа — препараты с низкой диализируемостью (фозиноприл и рамиприл), 2-я группа — с высокой диализируемостью (эналаприл, лизиноприл и периндоприл). Фозиноприл оказался сравнимым по уровню смертности от всех причин и сердечно-сосудистых осложнений в течение 1 года гемодиализа с ИАПФ высокой диализируемости (p=0,6), также не был обнаружен эффект накопления препарата в крови в течение периода наблюдения.
Экспериментальные исследования [41, 42] на животных с СД, вызванным стрептозотоцином, показали, что использование фозиноприла снижало концентрации креатинина в крови, азота мочевины, белка в суточной моче, хемерина и белка фактора роста эпителия сосудов (ФРЭС). Исследователи [41] продемонстрировали, что фозиноприл может защищать почечную ткань при СД, подавляя экспрессию хемерина и белка ФРЭС. Также было выявлено профилактическое влияние на развитие тактильной аллодинии у крыс с СД, что позволяет предполагать: фозиноприл может снижать риски возникновения диабетической невропатической боли [42].
В исследовании PHYLLIS [26] фозиноприл усиливал эффекты статинов в плане замедления прогрессирования атеросклероза на основании изменения толщины комплекса интима-медиа. Замедление атеросклероза было установлено в группах использования фозиноприла, правастатина и их комбинации. Также была выявлена метаболическая нейтральность фозиноприла при тенденции к снижению уровней общего холестерина и холестерина липопротеинов низкой плотности. При комбинированном применении статина и фозиноприла снижение показателей липидограммы было значимо выраженнее, чем в группе монотерапии статином.
В недавнем исследовании [43] фозиноприл показал более существенное потенцирующее действие в профилактике судорожного синдрома с некоторыми противоэпилептическими препаратами, особенно с карбамазепином, фелбаматом, ламотриджином, топираматом и вальпроатом, по сравнению с эналаприлом, зофеноприлом, лизиноприлом. Эксперты пришли к выводу, что возможно использование ИАПФ, особенно фозиноприла, в целях увеличения терапевтической эффективности комбинированных противоэпилептических средств.
Применение фозиноприла при ХСН
Наибольшее число исследований [27–29, 44–50] по изучению эффективности фозиноприла было проведено среди пациентов с ХСН. Положительное гемодинамическое действие препарата было выявлено в исследовании FAMIS [27] при острой сердечной недостаточности на фоне острого инфаркта миокарда (ОИМ). Пациенты включались в исследование через 9 ч от начала ОИМ независимо от уровня системного АД. Титрация дозы фозиноприла начиналась с 2,5 мг 2 р/сут в случае диагностированной гипотонии, в последующем стабилизация основного патологического процесса дала возможность увеличить дозу фозиноприла до 40 мг/сут. Данная тактика приводила к улучшению гемодинамических показателей, повышению физической активности и увеличению реабилитационного потенциала в течение 2 лет. Применение высоких доз фозиноприла после ОИМ привело к снижению риска развития ХСН III–IV ФК в течение 2 лет на 34,1% (р=0,05) и комбинированной точки (смертность или любая ХСН) на 29,1% (р=0,04). Установлено сохранение конфигурации и объемов полостей миокарда на фоне терапии, что ассоциировано с улучшением прогноза [45].
Согласно рекомендациям специалистов по сердечной недостаточности [46, 47] у стабильных пациентов с ХСН и нормальным или высоким уровнем АД начальная доза фозиноприла составляет 10 мг/сут. При одновременном приеме диуретиков начальная доза не должна быть выше 5 мг/сут. Также специалисты рекомендуют осуществлять контроль за показателями гемодинамики в течение 2–6 ч после первого приема препарата. При отсутствии интенсивного снижения АД следует начать титрацию дозы фозиноприла, если отмечается гипотония — сохранить первоначальную дозу до стабилизации АД. Следующий шаг — снижение дозы диуретика в целях минимизации рисков гипотонии.
У пациентов с ХСН с низкой фракцией выброса (ФВ) (25±7%) прием фозиноприла позволял значимо уменьшить клинические симптомы, увеличить ФВ и толерантность к физическим нагрузкам [48, 49]. Рандомизированное исследование FEST [29] включало стабильных пациентов с ХСН и низкой ФВ (26,5±6,9%), которым в течение 12 нед. проводились велотренировки. Критерий исключения — способность выполнения тренировки на велотренажере более 10 мин. На фоне терапии фозиноприлом через 12 нед. время тренировки на велотренажере значимо увеличилось — более чем на 38 с (р=0,01). Клиническая симптоматика (одышка, утомляемость, слабость) значимо уменьшилась, а риски прогрессирования ХСН и потребность в увеличении дозы диуретиков значимо снизились по сравнению с плацебо (р=0,001). Была выявлена прямая корреляционная связь между снижением риска прогрессирования ХСН и увеличением дозы фозиноприла до 40 мг/сут. Аналогичная закономерность была выявлена среди пациентов с ХСН и низкой ФВ, не принимающих дигиталис [48].
Фозиноприл также исследовался у пациентов после трансплантации сердца. Полученные результаты показали безопасность комбинации фозиноприла с иммуносупрессивными препаратами, хорошую гипотензивную эффективность с суточным контролем АД и усиление действия статинов в плане достижения целевого уровня общего холестерина и холестерина ЛПНП. В послеоперационном периоде применение фозиноприла достоверно быстрее приводило к стабилизации почечной функции по сравнению с плацебо [50].
Доказательная база эффективности фозиноприла на российской популяции
В России фозиноприл был изучен в программе ТРИ-Ф [51]: у больных с неосложненной АГ (ФЛАГ [52]), с осложненной АГ (ФАГОТ [53]) и с ХСН (ФАСОН [54, 55]). Если в исследование ФЛАГ [52] были включены пациенты с различной степенью повышения АД и не анализировалась полиморбидность, то в исследование ФАГОТ [53] включались пациенты с АГ и с СД, ХСН, МАУ, ХБП, хронической обструктивной болезнью легких. Исследования [52, 53] были многоцентровыми и проводились в 20 различных регионах страны. Общее количество пациентов составило 4334. Интенсивность снижения АД зависела от дозы фозиноприла, степени АГ, наличия факторов риска и сопутствующих заболеваний. Целевое АД было достигнуто у 62,1% пациентов на фоне низкодозовой терапии фозиноприлом (10 мг/сут). В группе пациентов, которые принимали фозиноприл в дозе 20–30 мг/сут, достижение целевого АД составило 86,4%. В среднем уровень снижения САД был равен 28,7 мм рт. ст., ДАД — 16,2 мм рт. ст. Использование фозиноприла в комбинации с тиазидным диуретиком оказалось более экономически выгодным по сравнению с любой другой комбинацией гипотензивных средств.
В исследование ФАСОН [54], которое было посвящено определению эффективности и безопасности титрации фозиноприла до 20 мг/сут, включались пациенты с ХСН и ФВ <40%. Проводилась последующая фармакоэкономическая оценка лечения. Динамика клинической симптоматики, изменения ФВ и класса ХСН были аналогичными данным исследований FEST [29] и FHF study [28]. Суммарные затраты на лечение больных с ХСН снизились на 54% за счет уменьшения числа госпитализаций, вызовов скорой медицинской помощи и числа принимаемых препаратов [55].
Программа ТРИ-Ф [51], включившая в себя 5779 пациентов, ответила на очень важный вопрос: каким пациентам в первую очередь следует назначать фозиноприл? Это пациенты с наличием факторов риска и АГ, что соответствует начальной стадии ССЗ; пациенты с осложненной АГ с перенесенным ОИМ, с СД, ХБП, ХСН; больные с ХСН с различными показателями гемодинамики. Таким образом, исследовались пациенты с ССЗ всех стадий с различными поражениями органов-мишеней. Полученные результаты подтвердили высокую степень органопротекции фозиноприла, предсказуемую динамику снижения АД, улучшения качества жизни и низкую частоту побочных явлений (кашель на фоне приема ИАПФ, гипотония при быстрой титрации дозы).
Заключение
Современные рекомендации [56, 57] предусматривают применение препаратов с разнонаправленностью фармакологического действия. Борьба с полипрагмазией становится приоритетом современной стратегии лечения пациентов пожилого возраста, имеющих комбинацию различных заболеваний. Предпочтение отдают лекарственным средствам с хорошей доказательной базой у различных категорий пациентов, имеющим минимальные побочные эффекты и высокий уровень безопасности при одновременном применении в различных комбинациях.
Многочисленные отечественные и зарубежные исследования доказали, что фозиноприл проявляет органопротекцию независимо от уровня снижения АД у коморбидных пациентов с СД, ХБП, асимптомным атеросклерозом, ХСН и после перенесенного ОИМ, что ассоциировалось со снижением риска развития инсульта и сердечно-сосудистых осложнений.
Сведения об авторе:
Фомин Игорь Владимирович — д.м.н., доцент, заведующий кафедрой госпитальной терапии и общей врачебной практики им. В.Г. Вогралика ФГБОУ ВО «ПИМУ» Минздрава России; 603005, Россия, г. Нижний Новгород, пл. Минина и Пожарского, д. 10/1; ORCID iD 0000-0003-0258-5279.
Контактная информация: Фомин Игорь Владимирович, e-mail: fomin-i@yandex.ru.
Прозрачность финансовой деятельности: автор не имеет финансовой заинтересованности в представленных материалах или методах.
Конфликт интересов отсутствует.
Статья поступила 11.01.2022.
Поступила после рецензирования 03.02.2022.
Принята в печать 01.03.2022.
About the author:
Igor V. Fomin — Dr. Sc. (Med.), Head of V.G. Vogralik Department of Hospital Therapy & General Medical Care, Privolzhsky Research Medical University; 10/1, Minin and Pozharsky sq., Nizhny Novgorod, 603950, Russian Federation; ORCID iD 0000-0003-0258-5279.
Contact information: Igor V. Fomin, e-mail: fomin-i@yandex.ru.
Financial Disclosure: the author has no a financial or property interest in any material or method mentioned.
There is no conflict of interests.
Received 11.01.2022.
Revised 03.02.2022.
Accepted 01.03.2022.
2. Salisbury C., Johnson L., Purdy S. et al. Epidemiology and impact of multimorbidity in primary care: a retrospective cohort study. Br J Gen Pract. 2011;61(582):e12–e21. DOI: 10.3399/bjgp11X548929.
3. Cassell A., Edwards D., Harshfield A. et al. The epidemiology of multimorbidity in primary care: a retrospective cohort study. Br J Gen Pract. 2018;68(669):e245–e251. DOI: 10.3399/bjgp18X695465.
4. Smith S.M., Wallace E., O’Dowd T., Fortin M. Interventions for improving outcomes in patients with multimorbidity in primary care and community settings. Cochrane Database Syst Rev. 2016;3(3):CD006560. DOI: 10.1002/14651858.CD006560.pub3.
5. Violan C., Boreu Q.F., Mateo G.F. et al. Prevalence, Determinants and Patterns of Multimorbidity in Primary Care: A Systematic Review of Observational Studies. PLoS One. 2014;9(7):e102149. DOI: 10.1371/journal. pone. 010214.
6. Тарловская Е.И. Коморбидность и полиморбидность — современная трактовка и насущные задачи, стоящие перед терапевтическим сообществом. Кардиология. 2018;58(9S):29–38. DOI: 10.18087/cardio.256.
7. Арутюнов Г.П., Тарловская Е.И., Арутюнов А.Г. и др. Международный регистр «Анализ динамики коморбидных заболеваний у пациентов, перенесших инфицирование SARS-CoV-2 (АКТИВ SARS-CoV-2)»: анализ 1000 пациентов. Российский кардиологический журнал. 2020;25(11):4165. DOI: 10.15829/29/1560-4071-2020-4165.
8. Richardson S., Hirsch J.S., Narasimhan M. et al. Presenting Characteristics, Comorbidities, and Outcomes Among 5700 Patients Hospitalized With COVID-19 in the New York City Area. JAMA. 2020;323(20):2052–2059. DOI: 10.1001/jama.2020.6775.
9. Casas-Rojo J.M., Antón-Santos J.M., Millán-Núñez-Cortés J. et al. Clinical characteristics of patients hospitalized with COVID-19 in Spain: results from the SEMI-COVID-19 Registry. Rev Clin Esp (Barc). 2020;220(8):480–494. DOI: 10.1016/j.rce.2020.07.003.
10. SeyedAlinaghi S., Afsahi A.M., MohsseniPour M. et al. Late Complications of COVID-19; a Systematic Review of Current Evidence. Arch Acad Emerg Med. 2021;9(1):e14. DOI: 10.22037/aaem. v9i1.1058.
11. Klok F.A., Kruip M., van der Meer N.J.M. et al. Confirmation of the high cumulative incidence of thrombotic complications in critically ill ICU patients with COVID-19: An updated analysis. Thromb Res. 2020;191:148–150. DOI: 10.1016/j.thromres. 2020.04.041.
12. Fowler H., Belot A., Ellis L. et al. Comorbidity prevalence among cancer patients: a population-based cohort study of four cancers. BMC Cancer. 2020;20:2–15. DOI: 10.1186/s12885-019-6472-9.
13. Porta M.S., Greenland S., Last J.M. A dictionary of epidemiology: Oxford University press; 2014. (Electronic resource.) URL: www.oxfordreference.com/view/10.1093/acref/9780195314496.001.0001/acref-9780195314496-e-352?rskey=TmAWeLandresult=351 (access date: 10.12.2021).
14. Леонова М.В., Штейнберг Л.Л., Белоусов Ю.Б. и др. Результаты фармакоэпидемиологического исследования артериальной гипертонии ПИФАГОР IV: Приверженность врачей. Российский кардиологический журнал. 2015;1:59–66. DOI: 10.15829/1560-4071-2015-1-59-66.
15. Поляков Д.С., Фомин И.В., Беленков Ю.Н. и др. Хроническая сердечная недостаточность в Российской Федерации: что изменилось за 20 лет наблюдения? Результаты исследования ЭПОХА-ХСН. Кардиология. 2021;61(4):4–14. DOI: 10.18087/cardio.2021.4.n1628.
16. Levinson B., Sugarman A.A., Couchman T. et al. Advanced age per se no influence on the pharmacokinetics of the active diacid of fosinopril. J Clin Pharmacol. 1986;26:541–560.
17. Greenbaum R., Zucchelli P., Caspi A. et al. Comparison of the pharmacokinetics of fosinoprilat with enalaprilat and lisinopril in patients with congestive heart failure and chronic renal insufficiency. Br J Clin Pharmacol. 2000;49(1):23–31. DOI: 10.1046/j.1365-2125.2000.00103.x.
18. Lukela J.R., Van Harrison R., Jimbo M. et al. UMHS Chronic Kidney Disease Guideline, Guidelines for Clinical Care Ambulatory, July 2019. (Electronic resource.) URL: http://www.med.umich.edu/1info/FHP/practiceguides/kidney/CKD.pdf. (access date: 04.12.2021).
19. Hui K.K., Duchin K.L., Kripalani K.J. et al. Pharmacokinetics of fosinopril in patients with various degrees of renal function. Clin Pharmacol Ther. 1991;49:457–467.
20. Eknoyan G., Lameire N., Wheeler D.C. et al. KDIGO 2021 Clinical practice Guideline for the management of blood pressure in CKD. Kidney International. 2021;99:S1–S87.
21. Berdah J., Guest M., Salvador M. Study of the efficacy and safety of fosinopril in general practice in 19,435 hypertensive patients (FLIGHT Study). Ann Cardiol Angeiol (Paris). 1998;47(3):169–175. PMID: 9772944.
22. Vetter W. Treatment of senile hypertension: the Fosinopril in Old Patients Study (FOPS). Am J Hypertens. 1997;10(Pt2):255S–261S. DOI: 10.1016/s0895-7061(97)00332-4.
23. Dierck G.F., Janssen W.M., van Boven A.J. et al. Rationale, Design, and Baseline Characteristics of a Trial of Prevention of Cardiovascular and Renal Disease With Fosinopril and Pravastatin in Nonhypertensive, Nonhypercholesterolemic Subjects With Microalbuminuria (the Prevention of REnal and Vascular ENdstage Disease Intervention Trial [PREVEND IT]). Am J Cardiol. 2000;86(6):635–638. DOI: 10.1016/s0002-9149(00)01042-0.
24. Tatti P., Pahor M., Byington R.P. et al. Outcome results of the Fosinopril Versus Amlodipine Cardiovascular Events Randomized Trial (FACET) in patients with hypertension and NIDDM. Diabetes Care. 1998;21(4):597–603. DOI: 10.2337/diacare.21.4.597.
25. Marin R., Ruilope L.M., Aljama P. et al. A random comparison of fosinopril and nifedipine GITS in patients with primary renal disease. J Hypertens. 2001;19(10):1871–1876. DOI: 10.1097/00004872-200110000-00023.
26. Zanchetti A., Crepaldi G., Bond M.G. et al. Different effects of antihypertensive regimens based on fosinopril or hydrochlorothiazide with or without lipid lowering by pravastatin on progression of asymptomatic carotid atherosclerosis: principal results of PHYLLIS — a randomized double-blind trial. Stroke. 2004;35(12):2807–2812. DOI: 10.1161/01.STR.0000147041.00840.59.
27. Borghi C., Marino P., Zardini P. et al. Post Acute Myocardial Infarction: The Fosinopril in Acute Myocardial Infarction Study (FAMIS). Am J Hypertens. 1997;10(S7):247S–254S. DOI: 10.1016/S0895-7061(97)00331-2.
28. Blumenthal M. Treatment of congestive heart failure: experience with fosinopril. Am J Hypertens. 1997;10(Pt2):289S–298S. DOI: 10.1016/s0895-7061(97)00336-1.
29. Erhardt L., Maclean A., Ilgenfritz J. et al. The Fosinopril Efficacy/Safety Trial (FEST) Study Group: Fosinopril attenuates clinical deterioration and improves exercise tolerance in patients with heart failure. Eur Heart J. 1995;16:1892–1899.
30. Bicket D.P. Using ACE inhibitors appropriately. Am Fam Physician. 2002;66(3):461–468. PMID: 12182524.
31. Rosolová H., Cech J., Sefrna F. Effectiveness and tolerance of fosinopril in the treatment of arterial hypertension of mild and medium severity. Vnitr Lek. 2001;47(12):834–839. PMID: 11826546.
32. Ferguson J.M., Minas J., Siapantas S. et al. Effects of a fixed-dose ACE inhibitor-diuretic combination on ambulatory blood pressure and arterial properties in isolated systolic hypertension. J Cardiovasc Pharmacol. 2008;51(6):590–595. DOI: 10.1097/FJC.0b013e31817a8316.
33. David D., Jallad N., Germino F.W. et al. A comparison of the cough profile of fosinopril and enalapril in hypertensive patients with a history of ACE inhibitor associated cough. Am J Ther. 1995;2:806–813.
34. Germino F.W., Lastra J., Pool P. et al. Evaluation of the cough profile of fosinopril in hypertensive patients with ACE inhibitor associated cough — A pilot study. Curr Ther Res. 1993;54:469–457.
35. Tong P.C., Ko G.T., Chan W.B. et al. The efficacy and tolerability of fosinopril in Chinese type 2 diabetic patients with moderate renal insufficiency. Diabetes Obes Metab. 2006;8(3):342–347. DOI: 10.1111/j.1463-1326.2005.00514.x.
36. Asselbergs F.W., Diercks G.F.H., Hillege H.L. et al. Effects of Fosinopril and Pravastatin on Cardiovascular Events in Subjects With Microalbuminuria. Circulation. 2004;110:2809–2816. DOI: 10.1161/01.CIR.0000146378.65439.7A.
37. Asselbergs F.W., Diercks G.F.H., Hillege H.L. et al. Elevated urinary albumin excretion complements the Framingham Risk Score for the prediction of cardiovascular risk — response to treatment in the PREVEND IT trial. IJC Heart and Vessels. 2014;4:193–197. DOI: 10.1016/j.ijchv.2014.04.004.
38. Brouwers F.P., Asselbergs F.W., Hillege H.L. et al. Long-term effects of fosinopril and pravastatin on cardiovascular events in subjects with microalbuminuria: ten years of follow-up of Prevention of Renal and Vascular End-stage Disease Intervention Trial (PREVEND IT). Am Heart J. 2011;161:1171–1178. DOI: 10.1016/j.ahj.2011.03.028.
39. Marin R., Ruilope L.M., Aljama P. et al. A random comparison of fosinopril and nifedipine GITS in patients with primary renal disease. J Hypertens. 2001;19(10):1871–1876. DOI: 10.1097/00004872-200110000-00023.
40. Weir M.A., Fleet J.L., Dixon S.N. et al. Angiotensin Converting Enzyme Inhibitor Dialyzability and Outcomes in Older Patients Receiving Hemodialysis. Blood Purif. 2015;40(3):232–242. DOI: 10.1159/000438821.
41. Huang H., Hu L., Lin J. et al. Effect of fosinopril on chemerin and VEGF expression in diabetic nephropathy rats. Int J Clin Exp Pathol. 2015;8(9):11470–11474. PMID: 26617877.
42. Araiza-Saldaña C.I., Pedraza-Priego E.F., Torres-López J.E. et al. Fosinopril Prevents the Development of Tactile Allodynia in a Streptozotocin-Induced Diabetic Rat Model. Drug Dev Res. 2015;76(8):442–449. DOI: 10.1002/ddr.21280.
43. Sarro G.D., Paola E.D., Gratteri S. et al. Fosinopril and zofenopril, two angiotensin-converting enzyme (ACE) inhibitors, potentiate the anticonvulsant activity of antiepileptic drugs against audiogenic seizures in DBA/2 mice. Pharmacol Res. 2012;65(3):285–296. DOI: 10.1016/j.phrs.2011.11.005.
44. Deedwania P. Clinical profile of fosinopril, a novel phosphinic acid ACE-inhibitor for the treatment of heart failure. Heart Failure. 1995;11(3):125–126.
45. Borghi C., Marino P., Zardini P. et al. Short- and long-term effects of early fosinopril administration in patients with acute anterior myocardial infarction undergoing intravenous thrombolysis: results from the Fosinopril in Acute Myocardial Infarction Study. FAMIS Working Party. Am Heart J. 1998;136(2):213–225. DOI: 10.1053/hj.1998.v136.89745.
46. Yancy C.W., Jessup M. et al. ACCF/AHA guideline for the management of heart failure: a report of the American College of Cardiology Foundation/American Heart Association Task Force on practice guidelines. Circulation. 2013;128:e240–327. DOI: 10.1161/CIR.0b013e31829e8776.
47. Мареев В.Ю., Фомин И.В., Агеев Ф.Т. и др. Клинические рекомендации ОССН — РКО — РМОТ. Сердечная недостаточность: хроническая (ХСН) и острая декомпенсированная (ОДСН). Диагностика, профилактика и лечение. Кардиология. 2018;58(6S):8–158. DOI: 10.18087/cardio.2475.
48. Brown E.J., Chew P.H., MacLean A. et al. Effects of fosinopril on exercise tolerance and clinical deterioration in patients with chronic congestive heart failure not taking digitalis. Am J Cardiol. 1995;75:596–600. DOI: 10.1016/s0002-9149(99)80624-9.
49. Erhardt L., Maclean A., Ilgenfritz J. et al. The Fosinopril Efficacy/Safety Trial (FEST) Study Group: Fosinopril attenuates clinical deterioration and improves exercise tolerance in patients with heart failure. Eur Heart J. 1995;16:1892–1899.
50. Almenar L., Osa A., Palencia M. et al. Effects of fosinopril on the blood pressure and lipid profile of patients undergoing heart transplantation. J Heart Lung Transplant. 1997;16(4):454–459. PMID: 9154957.
51. Карпов Ю.А., Мареев В.Ю., Чазова И.Е. Российские программы оценки эффективности лечения фозиноприлом больных с артериальной гипертонией и сердечной недостаточностью. Проект «ТРИ Ф» («ФЛАГ», «ФАГОТ», «ФАСОН»). Сердечная недостаточность. 2003;4(5):261–264.
52. Карпов Ю.А. Фозиноприл при лечении артериальной гипертонии (ФЛАГ): российская программа оценки практической достижимости целевых уровней артериального давления. РМЖ. 2001;9(10):406–410.
53. Чазова И.Е. Первые результаты исследования ФАГОТ. Consilium Medicum. 2002;4(11):596–598.
54. Ильина А.В., Мареев В.Ю., Герасимова В.В. и др. Эффективность терапии ИАПФ фозиноприлом больных ХСН в сочетании с СД 2 типа (по материалам исследования ФАСОН). Сердечная недостаточность. 2005;6(5):181–184.
55. Мареев В.Ю. Фармакоэкономическая оценка использования ингибитора АПФ в амбулаторном лечении больных с сердечной недостаточностью (ФАСОН). Сердечная недостаточность. 2002;3(1):38–39.
56. Khezrian M., McNeil C.J., Murray A.D., Myint P.K. An overview of prevalence, determinants and health outcomes of polypharmacy. Ther Adv Drug Saf. 2020;11:2042098620933741. DOI: 10.1177/2042098620933741.
57. Pazan F., Wehling M. Polypharmacy in older adults: a narrative review of definitions, epidemiology and consequences. Eur Geriatr Med. 2021;12(3):443–452. DOI: 10.1007/s41999-021-00479-3.

Контент доступен под лицензией Creative Commons «Attribution» («Атрибуция») 4.0 Всемирная.
Распечатать