Липидснижающая терапия у пациентов с высоким риском сердечно-сосудистых осложнений
Цель исследования: определение эффективности терапии розувастатином в программе первичной профилактики сердечно-сосудистых осложнений (ССО) посредством оценки показателей липидного обмена и сосудисто-тромбоцитарного гемостаза у пациентов с верифицированным сахарным диабетом 2 типа (СД2) и наличием дислипидемии.
Материал и методы: у 50 больных СД2 и дислипидемией оценивали показатели липидного спектра в сыворотке крови: общий холестерин (ОХ), холестерин липопротеидов низкой плотности (ХС ЛПНП), холестерин липопротеидов высокой плотности (ХС ЛПВП), триглицериды (ТГ), уровни молекулярных маркеров активации тромбоцитов (пластиночного фактора-4 (4ПФ), β-тромбоглобулина (β-ТГ)), а также фактора фон Виллебранда (ФВ) как маркера дисфункции эндотелия. Все показатели оценивали в динамике на протяжении 420±15 дней терапии розувастатином. На 3-м визите пациентам меняли оригинальный розувастатин на дженерический в сопоставимой дозе — 10 мг/сут. Провели анализ сопоставимости липидснижающего и плейотропного гемостазиологического эффекта в условиях замены оригинального розувастатина на дженерический препарат (в аналогичных дозах).
Результаты исследования: оценка динамики исследуемых показателей у лиц, относящихся к группе высокого риска макрососудистых осложнений с СД2 и дислипидемией, при назначении им в рамках первичной профилактики ССО розувастатина 10 мг/сут показала, что спустя 3 мес. непрерывного приема розувастатина появились значимые позитивные изменения уровней ХС ЛПНП, ХС ЛПВП, ТГ и снижение концентрации 4ПФ, β-ТГ, а также ФВ. Перевод пациентов с терапии оригинальным препаратом на аналогичную дозу дженерического не изменил достигнутых стабильных целевых значений контролируемых показателей и не привел к возникновению нежелательных явлений.
Заключение: результаты исследования подтверждают эффективность терапии розувастатином в условиях хронической гипергликемии и дислипидемии. Замена оригинального препарата на дженерический в аналогичной дозе не изменила достигнутых стабильных значений показателей липидного спектра и сосудисто-тромбоцитарного гемостаза и позволяет поддерживать на целевом уровне их и позитивные плейотропные механизмы эндотелиопротекции и микрогемореологии.
Ключевые слова: сердечно-сосудистые осложнения, факторы риска, дислипидемия, гипергликемия, профилактика, липидснижающая терапия, розувастатин.
Для цитирования: Щепанкевич Л.А., Танашян М.М., Николаев Ю.А., Новикова Е.Г., Первунинская М.А., Антонова К.В. Липидснижающая терапия у пациентов с высоким риском сердечно-сосудистых осложнений. РМЖ. Медицинское обозрение. 2019;3(10(I)):15-18.
L.A. Shchepankevich1, M.M. Tanashyan2, Yu.A. Nikolaev1, E.G. Novikova1, M.A. Pervuninskaya1, K.V. Anotonova2
1Federal Research Center of Fundamental and Translational Medicine, Novosibirsk
2Research Center of Neurology, Moscow
Aim: to determine the rosuvastatin therapy effectiveness in the program for the primary prevention of cardiovascular complications (CVC) by assessing lipid metabolism and vascular-platelet hemostasis in patients with verified type 2 diabetes mellitus (DM2) and dyslipidemia presence.
Patients and methods: in 50 patients with DM2 and dyslipidemia, serum lipid profile was evaluated: total cholesterol (TC), low-density lipoprotein cholesterol (LDL cholesterol), high-density lipoprotein cholesterol (HDL cholesterol), triglycerides (TG), molecular markers levels of platelet activation (of platelet factor 4 (PF4), β-thromboglobulin (β-TG)), as well as von Willebrand factor (vWf) as an endothelial dysfunction marker. All indicators were evaluated in dynamics over 420±15 days of therapy with rosuvastatin. At the 3rd visit, the original rosuvastatin was replaced with the generic one in a comparable dose of 10 mg/day for patients. We conducted a comparability analysis of the lipid-lowering and pleiotropic hemostasiological effect under the replacement conditions of the original rosuvastatin with the generic drug (was used in similar doses).
Results: dynamics assessment of the studied parameters showed that after 3 months of continuous rosuvastatin therapy, significant positive changes were obtained in the HDL cholesterol, LDL cholesterol and TG levels, as well as a decrease in the concentration of PF4, β-TG and vWf, when patients with a high risk of DM2 and dyslipidemia macrovascular complications were prescribed rosuvastatin 10 mg/day as part of the CVC primary prevention. The replacement of the original drug therapy with a similar generic dose did not change the achieved stable target values of the controlled parameters and did not lead to the adverse events occurrence.
Conclusion: the study results confirm the rosuvastatin therapy effectiveness in conditions of chronic hyperglycemia and dyslipidemia. Replacement of the original drug with a generic one in a similar dose did not change the achieved stable values of the lipid profile and vascular-platelet hemostasis. It allows maintaining their and pleiotropic mechanisms of endothelial protection and micro-hemorheology at the target level.
Keywords: cardiovascular complications, risk factors, dyslipidemia, hyperglycemia, prevention, lipid-lowering therapy, rosuvastatin.
For citation: Shchepankevich L.A., Tanashyan M.M., Nikolaev Yu.A. et al. Lipid-lowering therapy in patients with high risk for cardiovascular complications. RMJ. Medical Review. 2019;10(I):15–18.
В статье представлены результаты исследования, посвященные определению эффективности терапии розувастатином в программе первичной профилактики сердечно-сосудистых осложнений посредством оценки показателей липидного обмена и сосудисто-тромбоцитарного гемостаза у пациентов с верифицированным сахарным диабетом 2 типа и наличием дислипидемии
Введение
Сердечно-сосудистая патология, к которой относят инсульты, инфаркты миокарда, продолжает лидировать по показателям смертности, потери трудоспособности взрослого населения. Согласно опубликованным данным ВОЗ, около 30% случаев смерти среди взрослого населения планеты происходят по причине сердечно-сосудистых заболеваний (ССЗ), основными механизмами запуска которых являются нарушение липидного обмена, атеросклеротические изменения сосудистой стенки и атеротромбоз [1].
Подобная ситуация характерна и для нашей страны, где, по данным Всероссийского научного общества кардиологов, ССЗ ежегодно уносят жизни около 1,3 млн человек, являются причиной смерти более 50% россиян. В целом в РФ более чем у 23 млн человек выявлены заболевания сердечно-сосудистой системы (ССС), среди которых инсульты (как ишемические, так и геморрагические), ИБС, гипертоническая болезнь [2]. На долю ИБС приходится 51% смертей от ССЗ, цереброваскулярной патологии (инсульты) — более 27% [3, 4].
Основная роль в запуске механизмов развития и прогрессирования ССЗ отводится так называемым факторам риска (ФР), приводящим к формированию патологических изменений ССС. Термин «фактор риска» используется в медицинской практике почти 70 лет. В последнее время насчитывается свыше 200 ФР ССЗ, список которых пополняется ежегодно. Деление ФР на немодифицируемые и модифицируемые имеет исключительно практическое значение, поскольку позволяет определить возможность коррекции патологического состояния [5]. Снижение заболеваемости и смертности от ССЗ возможно только при своевременном выявлении ФР, эффективном терапевтическом воздействии на них.
Для оптимизации выбора тактики терапевтического воздействия на ФР принято выделять несколько групп пациентов с ранжированным риском ССЗ. Первую группу (высокого и очень высокого риска) составляют лица с различными клиническими манифестациями ИБС, атеросклерозом периферических и церебральных артерий, аневризмой брюшного отдела аорты. К этой же группе риска относят больных с наличием нескольких ФР, но не имеющих клинически манифестированных вышеперечисленных заболеваний, при этом по шкале SCORE (Systematic Cоronary Risk Evaluation — Европейская шкала для расчета риска смерти от ССЗ) 10-летний риск смерти составляет свыше 5%. При наличии сахарного диабета (СД) 1 или 2 типа, в частности, осложненного микроальбуминурией, пациента относят к группе высокого и очень высокого риска ССЗ.
В настоящее время СД рассматривается как глобальная эпидемия, поскольку прогноз на 2030 г. относительно увеличения количества больных СД до 511 млн подтверждается, и уже на 2015 г. число пациентов с верифицированным СД достигло 415 млн (данные International Diabetes Federation (IDF) — Международной федерации диабета) [6]. Изменилась и характеристика фенотипа СД 2 типа (СД2) — сегодня это лица молодого возраста (до 40 лет), что приводит к более раннему появлению осложнений в виде развития ССЗ [6, 7].
Выбор адекватной и эффективной тактики терапии и профилактики с целью снижения риска ССО у пациентов высокого и очень высокого риска является одним из основных направлений политики государства в сфере здравоохранения.
Патофизиологические механизмы, развивающиеся в организме больного СД2, выражены в гликозилировании различных белков и биологически активных молекул, среди которых холестерин липопротеидов низкой плотности (ХС ЛПНП), имеющий высокую сенситивность к свободным радикалам. Эти субстраты в условиях хронической гипергликемии характеризуются более выраженными атерогенными свойствами [3]. Данные механизмы приводят к типичным изменениям показателей липидного спектра при СД2, которые проявляются гипертриглицеридемией, повышением концентрации атерогенной фракции ХС ЛПНП и снижением доли холестерина липопротеидов высокой плотности (ХС ЛПВП). Именно наличие представленных патологических особенностей нарушения липидного обмена во многом обусловливает раннее развитие макрососудистых осложнений при СД2 [5]. Превентивные меры по снижению риска развития ССО у лиц очень высокого и высокого риска должны быть направлены как на изменение образа жизни, так и на выбор эффективной фармакологической стратегии, включающей препараты, корригирующие углеводный и липидный обмен, антигипертензивную терапию и антитромбоцитарные средства.
Коррекция липидного обмена — одна из важнейших составляющих выбора превентивных мер по снижению ССО, несомненно, статины являются единственной группой лекарственных средств с доказанной эффективностью. Однако без ранжирования пациентов по уровню суммарного сердечно-сосудистого риска и уровня ХС ЛПНП на группы риска невозможно достичь максимального превентивного эффекта. При высоком риске ССО, повышении ХС ЛПНП до 1,8–2,5 ммоль/л пациентам наряду с изменением образа жизни одновременно должна быть назначена гиполипидемическая терапия. При повышении ХС ЛПНП выше 2,5 ммоль/л фармакологическая коррекция нарушений липидного обмена проводится немедленно. Также решение о немедленном назначении статинов принимается в случае показателя ХС ЛПНП ≥1,8 ммоль/л у пациентов с очень высоким риском ССО. Контроль эффективности липидснижающей терапии проводится на основании достижения целевых уровней основных показателей липидного обмена: общего холестерина (ОХ), триглицеридов (ТГ), ХС ЛПНП и ХС ЛПВП. Согласно результатам крупных исследований эффективности и безопасности длительного применения статинов, доказано их мощное действие в отношении профилактики цереброваскулярных заболеваний и ИБС у пациентов с СД2 [8].
Однако в реальной клинической практике непрерывный длительный прием статинов бывает ограничен высокой стоимостью последних, что нередко приводит к прекращению жизненно необходимой терапии.
Именно эта проблема явилась причиной проведения проспективного наблюдательного исследования с оценкой эффективности и безопасности, а также сопоставимости действия дженерического розувастатина в лечении больных с высоким риском ССО. Целью исследования стало определение эффективности терапии розувастатином в программе первичной профилактики ССО посредством оценки показателей не только липидного обмена, но и сосудисто-тромбоцитарного гемостаза у пациентов с верифицированным СД2 и наличием дислипидемии.
Материал и методы
Оценивали показатели липидного спектра в сыворотке крови: ОХ, ХС ЛПНП, ХС ЛПВП, ТГ, определяли уровни концентрации молекулярных маркеров активации тромбоцитов (пластиночный фактор-4 (4ПФ), β-тромбоглобулин (β-ТГ)), а также фактора фон Виллебранда (ФВ) как маркера дисфункции эндотелия у 50 больных СД2. Все показатели оценивали в динамике на протяжении 420±15 дней терапии розувастатином. Провели анализ сопоставимости липидснижающего и плейотропного гемостазиологического эффекта в условиях замены оригинального розувастатина на дженерический препарат (в аналогичных дозах — использовали 10 мг/сут). Дизайн исследования: проспективное наблюдательное исследование безопасности, эффективности розувастатина и сопоставимости с референтным препаратом у группы больных с высоким сердечно-сосудистым риском (ССР) при первичной профилактике ССС. Исследуемая группа включала 50 больных СД2, АГ, дислипидемией, церебральным атеросклерозом (гемодинамически незначимым, подтвержденным допплерографией). Старт терапии статинами начинали с оригинального розувастатина в дозе 10 мг, впоследствии осуществляли перевод больных на дженерический препарат (Розукард®) в дозе 10 мг. Смену препаратов проводили на визите 3 в сроки 112±7 дней от начала приема статина.
Результаты исследования и их обсуждение
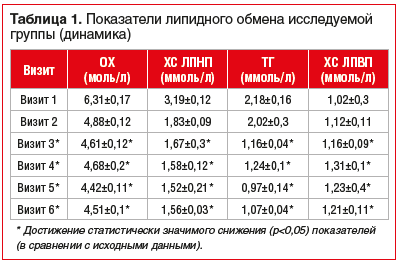
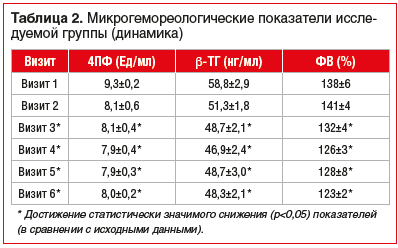
Оценку лабораторных показателей проводили на старте терапии, затем каждые 2 мес. (56±7 дней от предыдущего визита) в течение 8 мес., затем финальную оценку лабораторных параметров в среднем через 1,5 года от начала приема розувастатина (табл. 1 и 2).
С позиции доказательной медицины показана безусловная необходимость длительной терапии статинами, входящими в структуру так называемой базисной терапии первичной и вторичной профилактики ССО у лиц высокого и очень высокого риска. Определены и доказаны в исследовании JUPITER возможные механизмы, отвечающие за протективный эффект статинов по предупреждению инсультов. Одним из них, несомненно, является мощный липидснижающий эффект, приводящий к снижению скорости прогрессирования атеросклеротического процесса, уменьшению размеров атеросклеротической бляшки, в т. ч. в системе каротидных артерий. Кроме того, наличие доказанных дополнительных (плейотропных) эффектов приводит к снижению дисфункции эндотелия сосудов, уменьшению неспецифического воспаления, стабилизации атеросклеротической бляшки. Нейропротективное действие ГМГ-КоА-редуктазы было показано в ряде экспериментальных работ [9, 10]. Крупные клинические исследования (COMETS, LUNAR, MERCURY–I, SOLAR, STELLAR) показали преимущественную эффективность розувастатина в сравнении с другими представителями этой фармакологической группы. Назначение стартовой дозы розувастатина 10 мг/сут уже снижало уровень ХС ЛПНП более чем на 40%.
В эксперименте продемонстрировано влияние статинов на процессы тромбообразования, уменьшение гиперактивации тромбоцитов [10–12].
В нашем наблюдении проведена оценка динамики ОХ, ХС ЛПНП, ХС ЛПВП, ТГ, а также маркеров активации тромбоцитов и эндотелиального повреждения у лиц, относящихся к группе высокого риска макрососудистых осложнений с СД2 и дислипидемией, при назначении им в рамках первичной профилактики ССО розувастатина 10 мг/сут. В результате наблюдения отмечено, что спустя 3 мес. непрерывного приема розувастатина появились значимые позитивные изменения уровней ХС ЛПНП, ХС ЛПВП, ТГ и снижение концентрации 4ПФ, β-ТГ а также ФВ — основного маркера дисфункции эндотелия (в рамках нашего наблюдения). Таким образом, результаты нашего исследования не противоречат данным, полученным в крупных многоцентровых рандомизированных клинических исследованиях, о высокой эффективности розувастатина в условиях хронической гипергликемии и дислипидемии.
В силу объективных обстоятельств (чаще финансово-экономический фактор) на 3-м визите пациентам меняли оригинальный розувастатин на дженерический в сопоставимой дозе — 10 мг/сут. Анализ эффективности дженерического препарата по влиянию на показатели липидного спектра и сосудисто-тромбоцитарного гемостаза показал, что при переводе пациентов с терапии оригинальным препаратом на аналогичную дозу дженерического достигнутые стабильные целевые значения контролируемых показателей не изменились, нежелательные явления не возникли.
Заключение
Подводя итог, необходимо отметить, что пациенты, входящие в группу высокого риска ССО, имеющие СД2, показывают ухудшение адаптационных механизмов, что проявляется ухудшением баланса липидных показателей и изменением основных микрогемореологических маркеров. Как следствие этих процессов, происходит усиление агрегационной активности тромбоцитов, дисфункции эндотелия. В этом контексте и согласно полученным нами результатам цель терапии состоит не только в достижении стойкого снижения уровня ХС ЛПНП и поддержании его на целевом уровне в зависимости от группы риска ССО, но и в запуске позитивных плейотропных механизмов эндотелиопротекции и микрогемореологии. То, насколько улучшатся эти показатели, во многом зависит от генерации препарата, в этом смысле розувастатин имеет благоприятный профиль безопасности с прогнозируемым эффектом снижения ХС ЛПНП в зависимости от дозы. Необходимо помнить, что максимальный терапевтический эффект развивается, как правило, не ранее 4–6 нед. с начала применения. Несомненным правилом в терапии статинами должно быть соблюдение непрерывного (при отсутствии нежелательных явлений) курса лечения, поскольку только такой подход приводит к снижению сердечно-сосудистого риска [9–11]. Достижение максимальной приверженности лечению розувастатином возможно с учетом подбора оптимального по соотношению эффективности и безопасности дженерического препарата Розукард®.
2. ВНОК. Национальные рекомендации. Кардиоваскулярная профилактика 2017. (Электронный ресурс). URL: https://scardio.ru/content/Guidelines/project/Proekt_Kardiovascular_prof_2017.pdf (дата обращения: 10.09.2019). [Russian Society of Cardiology. National recommendations. Cardiovascular Prevention 2017. (Electronic resource). URL: https://scardio.ru/content/Guidelines/project/Proekt_Kardiovascular_prof_2017.pdf (access date: 10.09.2019) (in Russ.)].
3. Дедов И.И., Шестакова М.В., Викулова О.К. Государственный регистр сахарного диабета в Российской Федерации: статус 2014 г. и перспективы развития. Сахарный диабет. 2015;18(3):5–23. https://doi.org/10.14341/DM201535–22. [Dedov I.I., Shestakova M.V., Vikulova O.K. State Register of Diabetes in the Russian Federation: 2014 Status and Development Prospects. Diabetes. 2015;18(3):5–23. https://doi.org/10.14341/DM201535–22 (in Russ.)].
4. Maffi P., Secchi A. The Burden of Diabetes: Emerging Data. Dev Ophthalmol. 2017;60:1–5. DOI: 10.1159/000459641.
5. Анализ смертности от сердечно-сосудистых заболеваний в 12 регионах Российской Федерации, участвующих в исследовании «Эпидемиология сердечно-сосудистых заболеваний в различных регионах России». Шальнова С.А., Конради А.О. и др. Российский кардиологический журнал. 2012;5(97):6–11. [Analysis of mortality from cardiovascular diseases in 12 regions of the Russian Federation participating in the study “Epidemiology of cardiovascular diseases in various regions of Russia”. Shalnova S.A., Konradi A.O. and others. Rossiiskyi Cardiologicheskii Zhurnal. 2012;5(97):6–11 (in Russ.)].
6. International Diabetes Federation: IDF Atlas 7th edition, 2015. (Electronic resource). URL: https://www.idf.org/e-library/epidemiology-research/diabetes-atlas/13-diabetes-atlas-seventh-edition.html (access date: 11.09.2019).
7. Оганов Р.Г., Концевая А.В., Калинина А.М. Экономический ущерб от сердечно- сосудистых заболеваний в Российской Федерации. Кардиоваскулярная терапия и профилактика. 2011;10(4):4–9. [Oganov R.G., Kontsevaya A.V., Kalinina A.M. Economic damage from cardiovascular diseases in the Russian Federation. Cardiovascularnaya therapya i profilaktika. 2011;10(4):4–9 (in Russ.)].
8. Song S.H. Early-onset type 2 diabetes: high lifetime risk for cardiovascular disease. Lancet Diabetes Endocrinol. 2016;4(2):87–88.
9. Lloyd-Jones D.M., Morris P.B., Ballantyne C.M. et al. 2017 Focused Update of the 2016 ACC Expert Consensus Decision Pathway on the Role of Non-Statin Therapies for LDL-Cholesterol Lowering in the Management of Atherosclerotic Cardiovascular Disease Risk: A Report of the American College of Cardiology Task Force on Expert Consensus Decision Pathways. J Am Coll Cardiol. 2017;70(14):1785–1822.
10. Щепанкевич Л.А., Николаев Ю.А. Оптимизация липидснижающей терапии у пациентов с ишемическим инсультом и сахарным диабетом 2-го типа. Журнал неврологии и психиатрии им. С.С. Корсакова. 2016;116(2):42–45. https://doi.org/10.17116/jnevro20161162142–45 [Shchepankevich L.A., Nikolaev Yu.A. Optimization of lipid-lowering therapy in patients with ischemic stroke and type 2 diabetes. Journal of Neurology and Psychiatry S.S. Korsakova. 2016;116(2):42–45. https://doi.org/10.17116/jnevro20161162142–45 (in Russ.)].
11. Щепанкевич Л.А., Танашян М.М., Николаев Ю.А. Роль антиоксидантов в профилактике и лечении пациентов с высоким риском сердечно-сосудистых осложнений. Кардиология и сердечно-сосудистая хирургия. 2018;11(4):31–35. https://doi.org/10.17116/kardio201811431 [Schepankevich L.A., Tanashyan M.M., Nikolaev Yu.A. The role of antioxidants in the prevention and treatment of patients at high risk for cardiovascular complications. Cardiology and cardiovascular surgery. 2018;11(4):31–35. https://doi.org/10.17116/kardio201811431 (in Russ.)].
12. Howangyin K.Y., Silvestre J.-S. Diabetes Mellitus and Ischemic Diseases: Molecular Mechanisms of Vascular Repair Dysfunction. Arteriosclerosis, Thrombosis and Vascular Biology. 2014;34(6):1126–1135. DOI: 10.1161/atvbaha.114.303090.

Контент доступен под лицензией Creative Commons «Attribution» («Атрибуция») 4.0 Всемирная.
