Гендерные и возрастные особенности больных с хронической сердечной недостаточностью в реальной клинической практике
DOI: 10.32364/2587-6821-2023-7-1-13-21
Цель исследования: изучение и описание гендерных и возрастных особенностей пациентов с хронической сердечной недостаточностью (ХСН).
Материал и методы: в ретроспективном исследовании с проспективным компонентом были проанализированы данные медицинской документации 197 пациентов с ХСН: стадия и функциональный класс ХСН, сопутствующие заболевания, результаты ЭхоКГ. Через 24 (21, 28) мес. после выписки из стационара при телефонном контакте с пациентом и/или его родственниками, а также при анализе медицинской документации информационной медицинской системы были оценены жизненный статус пациентов, причины смерти в случае наступления летальных исходов.
При анализе полученных результатов пациенты были разделены по полу и возрасту на группы. Группу пациентов среднего возраста составили мужчины от 45 до 59 лет и женщины от 45 до 54 лет — 18 (9,1%) пациентов. В группу пожилого возраста вошли мужчины от 60 до 74 лет и женщины от 55 до 74 лет — 69 (35,1%) пациентов. В группу старческого возраста включены пациенты 75 лет и старше — 110 (55,8%).
Результаты исследования: медиана и интерквартильный размах возраста пациентов составили 74,7 (68, 82) года. В группах среднего и пожилого возраста преобладали мужчины (р=0,001), в группе старческого возраста — женщины (р<0,001). ХСН с низкой фракцией выброса (ФВ) (ХСНнФВ) статистически значимо чаще диагностировалась у мужчин, чем у женщин (p=0,006). Существенных различий в группе ХСН с умеренно сниженной ФВЛЖ (ХСНунФВ) между мужчинами и женщинами не было. ХСН с сохраненной ФВЛЖ (ХСНсФВ) статистически значимо чаще диагностировалась у женщин, чем у мужчин (p=0,007). При попарном сравнении ФВЛЖ в возрастных группах у женщин выяснилось, что ХСНунФВ чаще регистрируется в среднем возрасте, чем в пожилом (р=0,024) и старческом (р=0,011) возрасте. ХСНсФВ чаще регистрируется в старческом возрасте, чем в среднем (р=0,012). Статистически значимых различий ФВЛЖ у мужчин в разных возрастных группах выявлено не было. Существенных различий по встречаемости коморбидной патологии между мужчинами и женщинами среднего и пожилого возраста не было, однако в старческом возрасте женщины статистически значимо чаще имели коморбидную патологию, чем мужчины (p<0,001).
Заключение: более половины больных с ХСН являются пациентами старческого возраста. Большинство больных с ХСН пожилого возраста — мужчины, старческого — женщины. Гендерные и возрастные особенности необходимо учитывать при ведении пациентов с ХСН при стратификации риска и подборе адекватной терапии.
Ключевые слова: хроническая сердечная недостаточность, коморбидность, сопутствующие заболевания, возрастные периоды, гендерные особенности.
Для цитирования: Резник Е.В., Ушакова Н.А., Ершов Н.С., Крупнова Е.С., Платонова Е.Н., Гаврилова О.В., Голухов Г.Н. Гендерные и возрастные особенности больных с хронической сердечной недостаточностью в реальной клинической практике. РМЖ. Медицинское обозрение. 2023;7(1):13-21. DOI: 10.32364/2587-6821-2023-7-1-13-21.
E.V. Reznik1,2, N.A. Ushakova1, N.S. Ershov1, E.S. Krupnova1, E.N. Platonova2, O.V. Gavrilova2, G.N. Golukhov2
1Pirogov Russian National Research Medical University, Moscow, Russian Federation
2Academician G.M. Savel'eva City Clinical Hospital No. 31, Moscow, Russian Federation
Aim: to assess and describe gender- and age-specific characteristics of patients with chronic heart failure (CHF).
Patients and Methods: in this retrospective study with a prospective component the authors analyzed medical records of 197 patients with CHF, including: CHF stage and functional class, co-morbidities, and echocardiography (Echo) findings. Twenty four (21, 28) months after discharging patients from the hospital, telephone follow-up calls were made to the patients and/or their relatives, and medical documentation of the medical information system was reviewed to assess the vital status of patients or the causes of lethal outcomes. For evaluating the obtained results, patients were divided into groups by gender and age. The middle-aged group comprised of males (45 to 59 years) and females (45 to 54 years) — 18 (9.1%) patients. The group of elderly persons included males (60 to 74 years) and females (55 to 74 years) — 69 (35.1%) patients. The senile group consisted of persons aged 75 years and over — 110 (55.8%) patients.
Results: the median and interquartile range of patient age were 74.7 (68, 82) years. In the groups of middle-aged and elderly persons there were more men than women (р=0.001), while women prevailed in the senile group (р<0.001). The diagnosis of HF with reduced ejection fraction (HFrEF) was established more frequently in males than in females, and the difference was statistically significant (p=0.006). There were no statistically significant differences between male and female patients as regards the prevalence of HF with moderately reduced LVEF (HFmrEF). HF with preserved LVEF (HFpEF) was diagnosed more frequently in females than in males, and the difference was statistically significant (p=0.007). Using pair-wise comparison of LVEF in women of different age groups, it was shown that HFmrEF was more prevalent in middle-aged than in elderly (р=0.024) or senile (р=0.011) patients. The prevalence of HFpEF was higher in senile than in middle-aged women (р=0.012). No statistically significant differences in LVEF were found between the male patients of different age groups. There were no significant differences between males and females of middle-aged and elderly groups as regards the prevalence of co-morbidities. However, among senile persons co-morbidities were found more frequently in women than in men, and the difference was statistically significant (p<0.001).
Conclusion: more than half of the patients with CHF were senile persons. Most patients with CHF in the elderly group were males, and in the senile group — females. It is necessary to consider gender and age-specific characteristics in the management of CHF patients, risk stratification and in the selection of adequate therapy.
Keywords: chronic heart failure, comorbidity, concomitant diseases, age ranges, gender characteristics.
For citation: Reznik E.V., Ushakova N.A., Ershov N.S. et al. Gender- and age-specific characteristics of patients with chronic heart failure in real clinical practice. Russian Medical Inquiry. 2023;7(1):13–21 (in Russ.). DOI: 10.32364/2587-6821-2023-7-1-13-21.
Введение
Сердечно-сосудистая патология в течение многих лет занимает лидирующие позиции среди причин заболеваемости, инвалидизации и смертности [1]. Число пациентов с хронической сердечной недостаточностью (ХСН) — неизбежным следствием различных заболеваний сердца и сосудов — ежегодно увеличивается во всем мире [2].
В последнее время наблюдается старение населения: в России ожидаемая продолжительность жизни с 2005 по 2018 г. для мужчин, достигших 60 лет, увеличилась с 13,26 до 16,56 года, для женщин, достигших 55 лет, — с 22,85 до 26,28 года. Общее число лиц старше 60 лет с 2002 по 2020 г. увеличилось с 26,797 млн до 32,806 млн человек [1]. Известно, что эпидемиология ХСН в России имеет четкую гендерную зависимость: 72,5% всех пациентов с ХСН — женщины, средний возраст которых составляет 69,6 года [3]. Частота развития ХСН увеличивается с возрастом.
Известно, что в патогенезе, течении, прогнозе ХСН у мужчин и женщин есть существенные различия [4]. Для женщин более характерно концентрическое ремоделирование миокарда и формирование ХСН с сохраненной фракцией выброса левого желудочка (ФВЛЖ), тогда как для мужчин — эксцентрическое ремоделирование с развитием ХСН с низкой ФВЛЖ [4]. Другие гендерные, а также возрастные особенности ХСН нуждаются в изучении.
Цель исследования — изучение гендерных и возрастных особенностей пациентов с ХСН.
Материал и методы
В ретроспективном исследовании с проспективным компонентом были проанализированы данные медицинской документации 197 пациентов с ХСН II–IV функционального класса (ФК) по NYHA (New York Heart Association) ишемической (постинфарктный кардиосклероз (ПИКС)) и неишемической (гипертоническое сердце (ГС), дилатационная кардиомиопатия (ДКМП)) этиологии, госпитализированных по поводу декомпенсации ХСН в многопрофильный стационар в период с 2017 по 2018 г.
Пациенты при госпитализации подписывали согласие на медицинские манипуляции и наблюдение. Исследование было одобрено этическим комитетом.
Хроническую сердечную недостаточность, в том числе декомпенсацию ХСН, диагностировали в соответствии с актуальными на момент постановки диагноза клиническими рекомендациями (при наличии симптомов и/или признаков СН в покое или при физической нагрузке в течение по крайней мере 6 мес. до включения в исследование и при наличии признаков систолической и/или диастолической дисфункции миокарда ЛЖ по данным эхокардиографии (ЭхоКГ)). Биомаркеры в реальной клинической практике в момент включения пациентов не исследовались по техническим причинам.
В исследование не включали данные пациентов младше 45 лет, а также пациентов с сахарным диабетом, онкологическими заболеваниями и гемодинамически значимыми пороками сердца.
Проанализированы данные об этиологии ХСН, стадии и ФК ХСН, сопутствующих заболеваниях, результаты ЭхоКГ (ФВЛЖ, %, по методу Симпсона). Систолическое давление в легочной артерии рассчитывалось неинвазивно по данным трансторакальной ЭхоКГ по пиковой скорости трикуспидальной регургитации с учетом диаметра нижней полой вены и ее коллабирования на вдохе. Легочную гипертензию диагностировали при значениях данного показателя >30 мм рт. ст. [5].
Также оценивался уровень креатинина, проводился расчет скорости клубочковой фильтрации (СКФ) по формуле CKD-EPI и индекса коморбидности Charlson [6, 7], представляющего собой балльную систему оценки (от 0 до 40) возраста и наличия определенных сопутствующих заболеваний, используемого для оценки прогноза.
Через 24 (21, 28) мес. после выписки из стационара при телефонном контакте с пациентом и/или его родственниками, а также при анализе медицинской документации информационной медицинской системы были оценены жизненный статус пациентов, частота и причины госпитализаций, основные сердечно-сосудистые события (main adverse coronary event, MACE) за время после индексной госпитализации, причины смерти в случае наступления летальных исходов.
При анализе полученных результатов пациенты были разделены по полу и возрасту на группы. Группу среднего возраста составили мужчины от 45 до 59 лет и женщины от 45 до 54 лет — 18 (9,1%) пациентов. В группу пожилого возраста вошли мужчины от 60 до 74 лет и женщины от 55 до 74 лет — 69 (35,1%) пациентов. В группу старческого возраста включили пациентов 75 лет и старше — 110 (55,8%) пациентов.
Статистическая обработка данных проводилась с помощью IBM SPSS Statistics version 21. Поскольку полученные данные не подчинялись закону нормального распределения, статистическую обработку проводили с помощью непараметрических методов. Центральную тенденцию и дисперсию количественных признаков представляли в виде медианы и интерквартильного размаха, который указывали в скобках (Ме (Q1, Q3)). При анализе качественных данных определяли абсолютную и относительную частоту для каждого значения признака. Оценку межгрупповых различий в двух независимых группах проводили с помощью критерия Манна — Уитни. Распределение больных в соответствии со значениями двух качественных признаков оценивали с помощью таблиц сопряженности. Для сопоставления групп по качественному признаку использовали критерий χ2 с поправкой Йейтса (метод максимального правдоподобия). Различия считали статистически значимыми при p<0,05.
Результаты исследования
В исследование были включены 197 пациентов: 95 (48,2%) мужчин и 102 (51,8%) женщины. Медиана возраста составила 74,7 (68, 82) года.
Клинико-демографическая характеристика группы представлена в таблице 1. Из перечисленных в национальных рекомендациях по диагностике и лечению ХСН лекарственных препаратов ингибиторы ангиотензинпревращающего фермента были рекомендованы 135 (68,5%) пациентам, антагонисты рецепторов ангиотензина — 55 (27,9%) пациентам, β-адреноблокаторы — 164 (83,2%) пациентам, антагонисты минералокортикоидных рецепторов — 82 (41,6%) пациентам, диуретические препараты — 141 (71,6%) пациенту. Ангиотензиновых рецепторов и неприлизина ингибитор, а также ингибитор глюкозо-натриевого котранспортера 2 типа (SGLT2) во время госпитализации и при выписке не были рекомендованы ни одному из указанных пациентов.
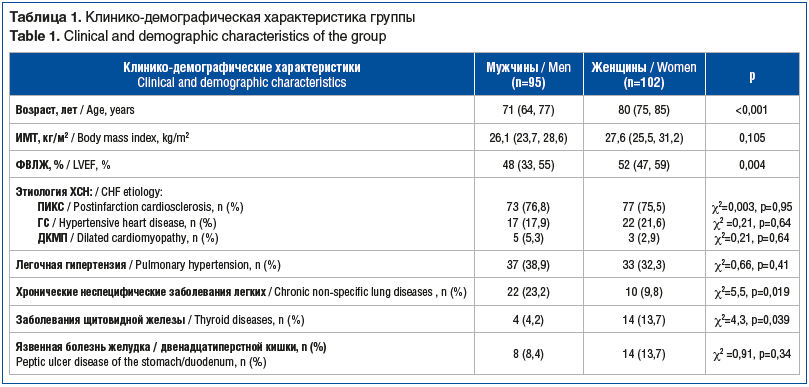
Распределение по возрасту среди мужчин и женщин представлено в таблице 2. В группах среднего и пожилого возраста преобладали мужчины (p=0,002 и p<0,001 соответственно), в группе старческого возраста — женщины (р<0,001).
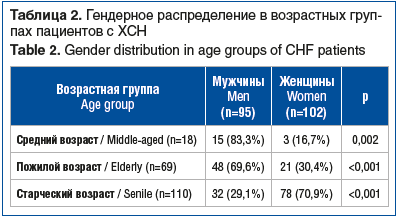
Стадии ХСН и ФК ХСН по NYHA у пациентов в зависимости от возраста представлены на рисунке 1. Самой распространенной в среднем возрасте была IIБ стадия ХСН, в пожилом и старческом — IIА стадия. III ФК ХСН был самым распространенным во всех возрастных группах.
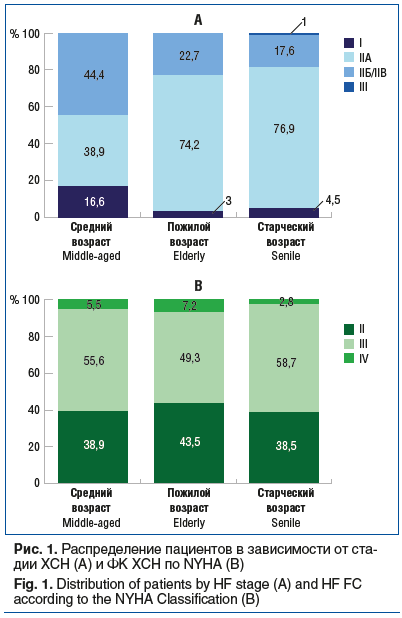
Фракция выброса левого желудочка у мужчин и женщин представлена на рисунке 2. ХСН с низкой ФВ (ХСНнФВ) существенно чаще диагностировалась у мужчин, чем у женщин. Существенных различий по ХСН с умеренно сниженной ФВЛЖ (ХСНунФВ) между мужчинами и женщинами не было. ХСН с сохраненной ФВЛЖ (ХСНсФВ) существенно чаще диагностировалась у женщин, чем у мужчин.
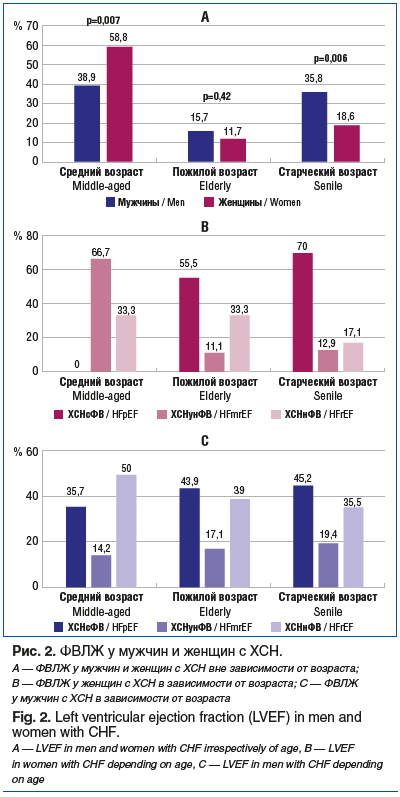
При попарном сравнении ФВЛЖ в возрастных группах у женщин выяснилось, что ХСНунФВ чаще регистрируется в среднем возрасте, чем в пожилом (р=0,024) и старческом возрасте (р=0,011). ХСНсФВ чаще регистрируется в старческом возрасте, чем в среднем (р=0,012). Статистически достоверных различий ФВЛЖ у мужчин в разных возрастных группах выявлено не было.
Встречаемость сердечно-сосудистых заболеваний (ССЗ) у больных представлена в таблице 3.
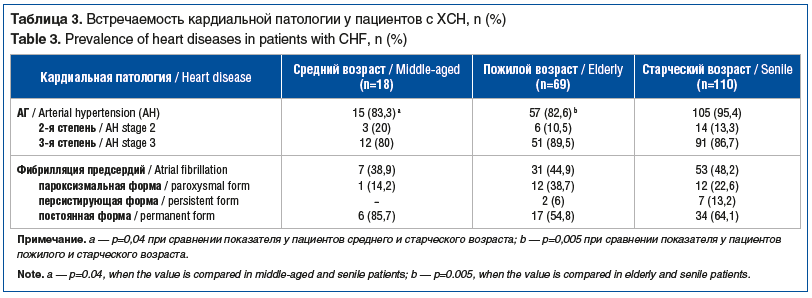
Мужчины чаще имели в анамнезе инфаркт миокарда (ИМ) — 69 (72,6%), чем женщины, — 54 (52,9%) (р=0,004). При оценке встречаемости ИМ в анамнезе в зависимости от пола и возраста было выявлено, что мужчины среднего и старческого возраста чаще, чем женщины, имели ИМ в анамнезе (рис. 3). Среди мужчин и женщин пожилого возраста различий по этому критерию выявлено не было.
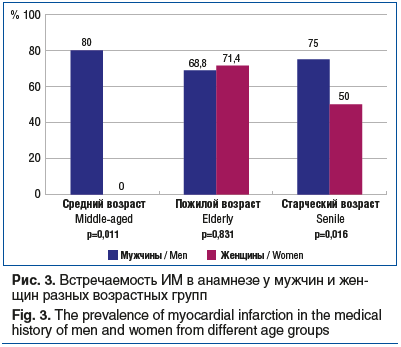
Коморбидная патология, учитываемая при расчете индекса коморбидности Charlson (за исключением сахарного диабета и онкологической патологии, пациенты с которыми не включались в исследование), была выявлена у 156 (79,2%) больных с ХСН.
Частота встречаемости коморбидной патологии в зависимости от пола и возраста представлена на рисунке 4.
Существенных различий во встречаемости коморбидной патологии между мужчинами и женщинами среднего и пожилого возраста не было, однако в старческом возрасте женщины статистически значимо чаще имели коморбидную патологию, чем мужчины.
В проанализированной медицинской документации ни у одного пациента не было указаний на развитие острого почечного повреждения и острой болезни почек. Встречаемость и стадии хронической болезни почек (ХБП), скорость клубочковой фильтрации (СКФ) представлены в таблице 4.
Хроническая ишемия головного мозга встречалась в анамнезе у 2 (11,1%), 13 (18,8%) и 47 (42,8%) пациентов среднего, пожилого и старческого возраста соответственно (p=0,011 при сравнении показателя у пациентов среднего и старческого возраста, p<0,001 при сравнении показателя у пациентов пожилого и старческого возраста). Острое нарушение мозгового кровообращения (ОНМК) в анамнезе имели 1 (5,6%), 9 (13%) и 21 (19,1%) пациент среднего, пожилого и старческого возраста соответственно (статистически значимые различия отсутствовали).
Заболевания легких, такие как хронический бронхит, хроническая обструктивная болезнь легких (ХОБЛ), бронхиальная астма (БА), имелись у 37 (18,8%) пациентов. Заболевания щитовидной железы (первичный гипотиреоз, гипертиреоз, эутиреоидный узловой зоб, аутоиммунный тиреоидит) — у 18 (9,1%) пациентов. Заболевания желудочно-кишечного тракта (ЖКТ) (гастроэзофагорефлюксная болезнь, язвенная болезнь желудка или двенадцатиперстной кишки, хронический холецистит, хронический гастрит, хронический панкреатит) — у 42 (21,3%) пациентов. Заболевания мочеполового тракта (мочекаменная болезнь, хронический пиелонефрит, хронический гломерулонефрит, доброкачественная гиперплазия предстательной железы, кисты почек) — у 56 (28,4%) пациентов. Заболевания опорно-двигательного аппарата (остеохондроз позвоночника, ревматоидный артрит, псориатический артрит, подагрический артрит) — у 38 (19,3%) пациентов. Заболевания системы крови (хроническая железодефицитная анемия, В12-дефицитная анемия) — у 27 (13,7%) пациентов. Структура некардиальной патологии описана в таблице 5.
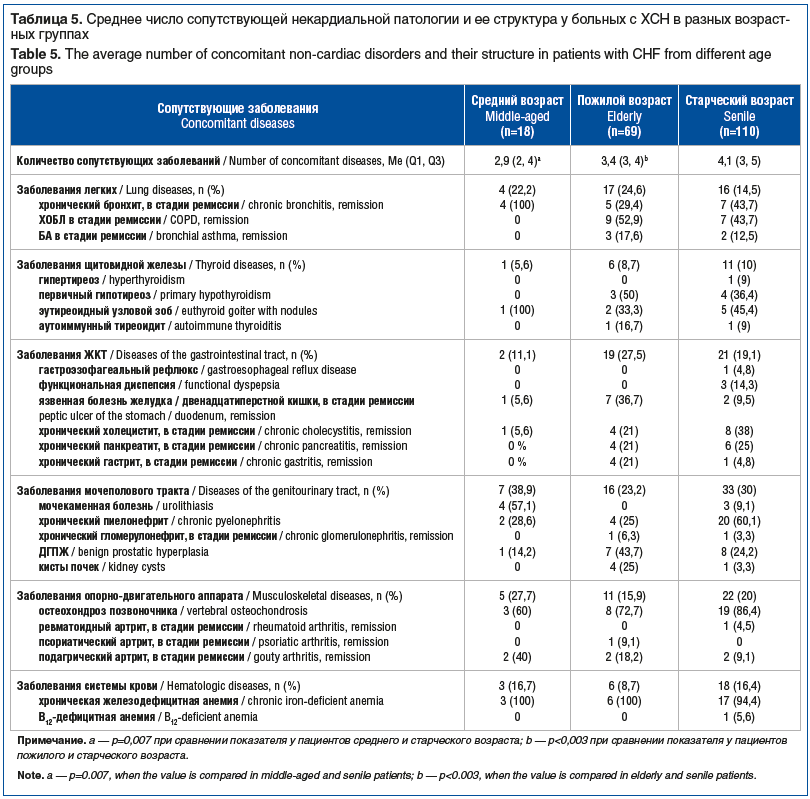
Значение индекса коморбидности Charlson у больных с ХСН увеличивалось с возрастом, составив у пациентов среднего возраста 4,7 (3, 6) балла, у пациентов пожилого возраста — 6,7 (5, 8) балла, у пациентов старческого возраста — 7,6 (6, 9) балла (p<0,001 во всех случаях).
Легочная гипертензия встречалась у 6 (33,3%) пациентов среднего возраста, у 23 (33,3%) пациентов пожилого возраста и у 42 (38,2%) пациентов старческого возраста (различия статистически не значимы во всех случаях).
Продолжительность жизни и смертность пациентов спустя 24 (21, 28) мес. после включения в исследование представлены в таблице 6.

В нашей работе через 2 года после включения в исследование среди пациентов, имевших индекс коморбидности Charlson 5 и более баллов, смертность составила 42,3%, тогда как среди больных, имевших менее 5 баллов, летальных исходов не было зарегистрировано (р=0,011).
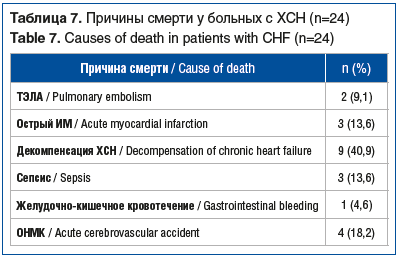
Причины смерти были известны только для 24 пациентов с ХСН (табл. 7).
Обсуждение
Большая часть пациентов с ХСН в нашей работе являются пациентами пожилого и старческого возраста. Среди больных пожилого и среднего возраста преобладают мужчины, среди пациентов старческого возраста — женщины. Возможно, это объясняется тем, что продолжительность жизни у женщин больше, чем у мужчин. Ожидаемая продолжительность жизни для мужчин на 2021 г. составляет 66,7 года, для женщин — 77,6 года [1], т. е. в большинстве случаев женщины чаще, чем мужчины, доживают до старческого возраста. С другой стороны, преобладание женщин среди пациентов старческого возраста может быть обусловлено тем, что у женщин ССЗ развиваются позже, чем у мужчин [8]. В работе B. Bozkurt et al. [9] также отмечено, что у женщин СН, как правило, развивается в более старшем возрасте, чем у мужчин.
Хорошо известно, что у женщин чаще диагностируется ХСН с сохраненной ФВ, что было продемонстрировано в нашем исследовании. В то время как у мужчин изученной группы в старческом возрасте чаще диагностировалась ХСН со сниженной ФВ. В работе E. Eisenberg et al. [10] указано, что «у женщин примерно на 65% реже развивается СН со сниженной ФВ, чем у мужчин, особенно в более молодом возрасте».
Практически у всех больных старческого возраста изученной нами группы диагностирована гипертоническая болезнь (ГБ), главным образом 3-й степени. В среднем возрасте ГБ диагностирована у 83,3% пациентов, из них у 80% пациентов — 3-й степени. Согласно исследованию G. Ogliari et al. [11] АД увеличивается с возрастом, что связано с повышением жесткости сосудистой стенки, а также преимущественно у женщин. Также по результатам данной работы повышение систолического АД ассоциируется с ухудшением функционального статуса (уход за собой, передвижение, одевание, кормление и др.) у пожилых пациентов.
В изученной нами группе больных частота встречаемости фибрилляции предсердий при ХСН увеличивается с возрастом. Эти данные схожи с данными эпидемиологического исследования, в котором также показано постепенное увеличение распространенности ФП с возрастом [12]. В изученной группе ХСН у мужчин чаще, чем у женщин, обусловлена перенесенным ИМ. У подавляющего большинства женщин ИМ развился в старческом возрасте. В более молодом возрасте женщины меньше подвержены сердечно-сосудистым катастрофам благодаря гормональному фону.
Имеются данные о том, что при сумме баллов по индексу коморбидности Charlson 5 и более ожидаемая 10-летняя выживаемость равна 21% [6]. В изученной группе в старческом возрасте женщины значительно чаще имеют различную сопутствующую патологию, чем мужчины. В среднем и пожилом возрасте достоверных различий по коморбидности не наблюдалось. Индекс коморбидности Charlson был довольно высоким (4+ балла), ожидаемо повышался с увеличением возраста. Как известно, с возрастом увеличивается число сопутствующих хронических заболеваний, что было продемонстрировано в изученной группе больных, особенно это было характерно для женщин старческого возраста. В нашем исследовании заболевания органов ЖКТ и мочеполовой системы были самыми распространенными некардиальными патологиями у пациентов с ХСН (21,3% пациентов и 28,4% пациентов соответственно). В работе В. Чумбуридзе и соавт. [13], посвященной коморбидным состояниям при систолической СН, на первом месте среди наиболее распространенных несердечных состояний при ХСН были ХОБЛ и бронхоэктазы (26% пациентов). Следующими заболеваниями были остео-артрит (16% пациентов), хроническая дыхательная недостаточность или другие заболевания органов дыхания (14% пациентов), заболевания щитовидной железы (14% пациентов), болезнь Альцгеймера / деменция (9% пациентов), депрессия (8% пациентов), ХПН (7% пациентов) и остеопороз (5% пациентов). В нашем исследовании заболевания легких (хронический бронхит, ХОБЛ, БА) имелись у 18,8% пациентов. ХОБЛ встречалась у 8% пациентов с ХСН. В исследовании A. Gracia Gutiérrez et al. [14] ХОБЛ среди пациентов с ХСНунФВ наблюдалась у 35,8% пациентов. В исследование V.M. van Deursen et al. [15] были включены 3226 пациентов с ХСН. У большинства (74%) пациентов было по крайней мере одно сопутствующее заболевание, наиболее распространенными из них были ХБП (41% пациентов), анемия (29% пациентов) и сахарный диабет (29% пациентов). Встречаемость ХОБЛ также была велика (15% пациентов). Таким образом, распространенность ХОБЛ при ХСН велика и составляет от 15 до 36% [13–15]. Гипотиреоз и гипертиреоз в исследовании V.M. van Deursen et al. [15] наблюдались у 9% пациентов и 3% пациентов соответственно, что соотносится с результатами нашего исследования, где заболевания щитовидной железы (первичный гипотиреоз, гипертиреоз, эутиреоидный узловой зоб, аутоиммунный тиреоидит) имелись у 9,1% пациентов. Заболевания системы крови (хроническая железодефицитная анемия, В12-дефицитная анемия) в нашем исследовании встречались у 13,7% пациентов. В исследовании A. Gracia Gutiérrez et al. [14] анемия среди пациентов с ХСНунФВ наблюдалась у 35,8%. В нашей работе заболевания опорно-двигательного аппарата (остеохондроз позвоночника, ревматоидный артрит, псориатический артрит, подагрический артрит) наблюдались у 19,3% пациентов. Это соотносится с результатами исследования В. Чумбуридзе и соавт. [13], где остеоартрит встречался у 16% пациентов. Таким образом, распространенность сопутствующей некардиальной патологии у пациентов с ХСН очень велика, что требует междисциплинарного подхода к таким пациентам.
Известно, что СКФ снижается с возрастом, поэтому у больных старческого возраста значительно чаще диагностируется ХБП, что было подтверждено в нашем исследовании. В работе Г.М. Дадашовой [16] также делается вывод о том, что у пациентов с ХСН мужского и женского пола с возрастом достоверно увеличивается процент встречаемости повышенного уровня креатинина. У многих пациентов развивается кардиоренальный синдром, который предполагает наличие у пациента одновременно дисфунции сердца и почек, что значимо ухудшает прогноз жизни [17]. Наибольшая смертность в течение 2 лет после включения в исследование в изученной когорте больных наблюдалась в старческой группе и у пациентов с большим числом сопутствующей некардиальной патологии. В исследовании X. Huo et al. [18], посвященном влиянию некардиальных сопутствующих заболеваний на долгосрочные клинические исходы у пациентов после острой декомпенсации СН, из пациентов с тремя или более несердечными сопутствующими заболеваниями 25,7% пациентов умерли в течение 1 года по сравнению с 11,2% пациентов без некардиальной сопутствующей патологии (р<0,001).
Заключение
Большая часть пациентов с ХСН являются пациентами пожилого и старческого возраста. Среди пациентов с ХСН среднего и пожилого возраста преобладают мужчины, среди пациентов старческого возраста — женщины. У женщин пожилого и старческого возраста чаще диагностируется ХСНсФВ, у мужчин старческого возраста — ХСН со сниженной ФВ. ХСН у мужчин чаще, чем у женщин, обусловлена перенесенным ИМ. Частота встречаемости ФП при ХСН увеличивается с возрастом. Сопутствующая некардиальная патология при ХСН выявляется у больных c высокой частотой. Чаще сопутствующая патология встречается у женщин старческого возраста. Наличие коморбидной патологии ассоциировано с неблагоприятным прогнозом. Своевременная диагностика и грамотная коррекция кардиальной и сопутствующей патологии необходимы для мужчин и женщин каждой возрастной группы.
Сведения об авторах:
Резник Елена Владимировна — д.м.н., доцент, заведующая кафедрой пропедевтики внутренних болезней лечебного факультета РНИМУ им. Н.И. Пирогова Минздрава России; 117997, Россия, г. Москва, ул. Островитянова, д. 1; врач-терапевт, кардиолог, врач функциональной диагностики, ультразвуковой диагностики ГБУЗ «ГКБ № 31 им. академика Г.М. Савельевой ДЗМ»; 119415, Россия, г. Москва, ул. Лобачевского, д. 42; ORCID iD 0000-0001-7479-418X.
Ушакова Наталья Александровна — аспирант кафедры пропедевтики внутренних болезней лечебного факультета РНИМУ им. Н.И. Пирогова Минздрава России; 117997, Россия, г. Москва, ул. Островитянова, д. 1; ORCID iD 0000-0002-2740-5679.
Ершов Никита Сергеевич — аспирант кафедры травматологии, ортопедии и военно-полевой хирургии педиатрического факультета РНИМУ им. Н.И. Пирогова Минздрава России; 117997, Россия, г. Москва, ул. Островитянова, д. 1; ORCID iD 0000-0002-1272-3201.
Крупнова Екатерина Сергеевна — аспирант кафедры пропедевтики внутренних болезней лечебного факультета РНИМУ им. Н.И. Пирогова Минздрава России; 117997, Россия, г. Москва, ул. Островитянова, д. 1; ORCID iD 0000-0002-6088-080Х.
Платонова Елена Николаевна — к.м.н., заместитель главного врача по медицинской части ГБУЗ «ГКБ № 31 им. академика Г.М. Савельевой ДЗМ»; 119415, Россия, г. Москва, ул. Лобачевского, д. 42; ORCID iD 0000-0001-5198-9531.
Гаврилова Ольга Владимировна — к.м.н., заместитель главного врача по клинико-экспертной работе ГБУЗ «ГКБ № 31 им. академика Г.М. Савельевой ДЗМ»; 119415, Россия, г. Москва, ул. Лобачевского, д. 42; ORCID iD 0000-0002-9864-1222.
Голухов Георгий Натанович — академик РАН, д.м.н., заместитель председателя Общественного совета при Департаменте здравоохранения города Москвы, президент ГБУЗ «ГКБ № 31 им. академика Г.М. Савельевой ДЗМ»; 119415, Россия, г. Москва, ул. Лобачевского, д. 42; ORCID iD 0000-0002-0161-005X.
Контактная информация: Резник Елена Владимировна, e-mail: elenaresnik@gmail.com.
Прозрачность финансовой деятельности: никто из авторов не имеет финансовой заинтересованности в представленных материалах или методах.
Конфликт интересов отсутствует.
Статья поступила 09.01.2023.
Поступила после рецензирования 01.02.2023.
Принята в печать 28.02.2023.
About the authors:
Elena V. Reznik — Dr. Sc. (Med.), associate professor, Head of the Department of Propedeutics of Internal Diseases of the Faculty of Medicine, Pirogov Russian National Research Medical University; 1, Ostrovityanov str., Moscow, 117997, Russian Federation; therapist, cardiologist, specialist in functional diagnostics and ultrasound diagnostics, Academician G.M. Savel'eva City Clinical Hospital No. 31; 42, Lobachevskiy str., Moscow, 119415, Russian Federation; ORCID iD 0000-0001-7479- 418X.
Natalya A. Ushakova — postgraduate student of the Department of Propedeutics of Internal Diseases of the Faculty of Medicine, Pirogov Russian National Research Medical University; 1, Ostrovityanov str., Moscow, 117997, Russian Federation; ORCID iD 0000-0002-2740-5679.
Nikita S. Ershov — postgraduate student of the Department of Traumatology, Orthopedics and Military Field Surgery of the Pediatric Faculty, Pirogov Russian National Research Medical University; 1, Ostrovityanov str., Moscow, 117997, Russian Federation; ORCID iD 0000-0002-1272-3201.
Ekaterina S. Krupnova — postgraduate student of the Department of Propedeutics of Internal Diseases of the Faculty of Medicine, Pirogov Russian National Research Medical University; 1, Ostrovityanov str., Moscow, 117997, Russian Federation; ORCID iD 0000-0002-6088-080Х.
Elena N. Platonova — C. Sc. (Med.), Deputy Chief Physician for Medical Issues, Academician G.M. Savel'eva City Clinical Hospital No. 31; 42, Lobachevskiy str., Moscow, 119415, Russian Federation; ORCID iD 0000-0001-5198-9531.
Olga V. Gavrilova — C. Sc. (Med.), Deputy Chief Physician for Clinical and Expert Issues, Academician G.M. Savel'eva City Clinical Hospital No. 31; 42, Lobachevskiy str., Moscow, 119415, Russian Federation; ORCID iD 0000-0002-9864-1222.
Georgy N. Golukhov — Academician of RAS, Dr. Sc. (Med.), Deputy Chairman of the Public Council at Moscow City Health Department, President of Academician G.M. Savel'eva City Clinical Hospital No. 31; 42, Lobachevskiy str., Moscow, 119415, Russian Federation; ORCID iD 0000-0002-0161-005X.
Contact information: Elena V. Reznik, e-mail: elenaresnik@gmail.com.
Financial Disclosure: no authors have a financial or property interest in any material or method mentioned.
There is no conflict of interests.
Received 09.01.2023.
Revised 01.02.2023.
Accepted 28.02.2023.
2. Ziaeian B., Fonarow G.C. Epidemiology and aetiology of heart failure. Nat Rev Cardiol. 2016;13(6):368–378. DOI: 10.1038/nrcardio.2016.25.
3. Поляков Д.С., Фомин И.В., Вайсберг А.Р. ЭПОХА-Д-ХСН: гендерные различия в прогнозе жизни больных ХСН при острой декомпенсации сердечной недостаточности (часть 2). Кардиология. 2019;59(4S):33–43.
4. Piro M., Della Bona R., Abbate A. et al. F. Sex-related differences in myocardial remodeling. J Am Coll Cardiol. 2010;55(11):1057–1065. DOI: 10.1016/j.jacc.2009.09.065.
5. Резник Е.В., Никитин И.Г. Клинические нормы. Кардиология. М.: ГЭОТАР-Медиа; 2020.
6. Charlson M.E., Pompei P., Ales K.L., MacKenzie C.R. A new method of classifying prognostic comorbidity in longitudinal studies: development and validation. J Chronic Dis. 1987;40(5):373–383. DOI: 10.1016/0021-9681(87)90171-8.
7. Оганов Р.Г., Симаненков В.И., Бакулин И.Г. и др. Коморбидная патология в клинической практике. Алгоритмы диагностики и лечения. Кардиоваскулярная терапия и профилактика. 2019;18(1):5–66.
8. Кобалава Ж.Д., Конради А.О., Недогода С.В. и др. Артериальная гипертензия у взрослых. Клинические рекомендации 2020. Российский кардиологический журнал. 2020;25(3):3786.
9. Bozkurt B., Khalaf S. Heart Failure in Women. Methodist Debakey Cardiovasc J. 2017;13(4):216–223. DOI: 10.14797/mdcj-13-4-216.
10. Eisenberg E., Di Palo K.E., Piña I.L. Sex differences in heart failure. Clin Cardiol. 2018;41(2):211–216. DOI: 10.1002/clc.22917.
11. Ogliari G., Smit R.A., Westendorp R.G. et al. Visit-to-visit blood pressure variability and future functional decline in old age. J Hypertens. 2016;34(8):1544–1550. DOI: 10.1097/HJH.0000000000000979.
12. Staerk L., Sherer J.A., Ko D. et al. Atrial Fibrillation: Epidemiology, Pathophysiology, and Clinical Outcomes. Circ Res. 2017;120(9):1501–1517. DOI: 10.1161/CIRCRESAHA.117.309732.
13. Чумбуридзе В., Кикалишвили Т. Коморбидные состояния при хронической сердечной недостаточности: как оптимизировать лечение? Неотложная кардиология и кардиоваскулярные риски. 2018;2(1):280–290.
14. Gracia Gutiérrez A., Grados Saso D., Esteban Cabello E.I. et al. Clinical characteristics of heart failure patients with mid-range ejection fraction. Acta Cardiol. 2022:1–8. DOI: 10.1080/00015385.2022.2059135. Epub ahead of print.
15. Van Deursen V.M., Urso R., Laroche C. et al. Co-morbidities in patients with heart failure: an analysis of the European Heart Failure Pilot Survey. Eur J Heart Fail. 2014;16(1):103–111. DOI: 10.1002/ejhf.30.
16. Дадашова Г.М. Гендерные и возрастные особенности хронической сердечной недостаточности, ассоциированной с дисфункцией почек. Кардиология в Беларуси. 2015;5(42):13–20.
17. Резник Е.В., Никитин И.Г. Кардиоренальный синдром у больных с сердечной недостаточностью как этап кардиоренального континуума (часть I): определение, классификация, патогенез, диагностика, эпидемиология (обзор литературы). Архивъ внутренней медицины. 2019;9(1):5–22.
18. Huo X., Zhang L., Bai X. et al. Impact of Non-cardiac Comorbidities on Long-Term Clinical Outcomes and Health Status After Acute Heart Failure in China. Front Cardiovasc Med. 2022;9:883737. DOI: 10.3389/fcvm.2022.883737.

Контент доступен под лицензией Creative Commons «Attribution» («Атрибуция») 4.0 Всемирная.
