Функциональные и морфологические изменения сердца при менингококковой инфекции у детей
Цель исследования: изучить влияние менингококковой инфекции на морфофункциональное состояние сердца.
Материал и методы: у 18 детей в возрасте от 7 мес. до 13 лет, больных менингококковой инфекцией, с помощью трансторакальной Эхо-КГ изучали морфофункциональные изменения сердечно-сосудистой системы. Исследовали следующие характеристики анатомии сердца: толщину и структуру межжелудочковой перегородки в систолу и в диастолу, толщину и структуру задней стенки левого желудочка, состояние и размеры створок клапанов, показатели центральной гемодинамики с определением конечного диастолического размера левого желудочка, конечного систолического размера левого желудочка, фракции выброса (ФВ) левого желудочка, ударного объема (УО) и минутного объема сердца (МОС), а также отношение УО к массе тела (МТ) (мл/кг). Исследования проводили дважды: в первые 2–3 сут от момента поступления ребенка в стационар и непосредственно перед выпиской.
Результаты исследования: у всех пациентов показатели центральной гемодинамики исходно не выходили за общепринятые нормальные значения, у 15 детей отмечался прирост этих показателей в динамике. В динамике отмечался также прирост ФВ и УО с увеличением отношения УО/МТ, притом что МОС за счет имеющейся изначально компенсаторной тахикардии мог существенно не меняться. Отмечались гипертрофия межжелудочковой перегородки (14 больных), задней стенки левого желудочка (9 больных) с неоднородной эхогенностью миокарда. У 12 больных при первичном Эхо-КГ-исследовании было выявлено утолщение створок митрального клапана до 4,7–6,6 мм.
Заключение: выявленные характерные изменения морфологии сердца в острую фазу у больных с менингококковой инфекцией свидетельствуют о наличии кардиодепрессивного компонента, обусловливающего течение специфической инфекционно-токсической кардиомиопатии со снижением сократительной способности миокарда. Снижение отношения УО/МТ менее 1 мл/кг должно расцениваться как признак декомпенсации сердечной деятельности с угрозой развития сердечной недостаточности, что требует коррекции и интенсивной терапии.
Ключевые слова: дети, кардиомиопатия, менингококковая инфекция, Эхо-КГ.
Для цитирования: Быков М.В., Лазарев В.В., Солдатова И.А., Мурзина О.Б., Захарова И.В., Великанова Е.Н., Чернышов Д.В., Серова В.В., Николаева С.В., Руженцова Т.А., Горелов А.В. Функциональные и морфологические изменения сердца при менингококковой инфекции у детей. РМЖ. Медицинское обозрение. 2019;27(10):52-55.
Changes in cardiac functions and morphology in meningococcal infection in children
M.V. Bykov1,2, V.V. Lazarev1, I.A. Soldatova3, O.B. Murzina3, I.V. Zakharova3, E.N. Velikanova3, D.V. Chernyshov3, V.V. Serova3, S.V. Nikolaeva2, T.A. Ruzhentsova2,4, A.V. Gorelov2,5
1Pirogov Russian National Research Medical University, Moscow
2Central Research Institute of Epidemiology of the Russian Federal Service for Supervision of Consumer Rights Protection and Human Well-Being, Moscow
3Infectious Clinical Hospital No. 2, Moscow
4Medical University “REAVIZ”, Moscow
5Sechenov University, Moscow
Aim: to assess the effect of meningococcal infection on heart morphology and functions.
Patients and Methods: morphological and functional changes of cardiovascular system were assessed in 18 children aged 7 months to 13 years with meningococcal infection by transthoracic echocardiography. Interventricular septal wall thickness and structure at systole and diastole, left ventricle posterior wall thickness and structure, valve dimensions, parameters of central hemodynamics (i.e., left ventricle end-diastolic diameter, left ventricle end-systolic diameter, left ventricular ejection fraction, stroke volume, and cardiac output), and the ratio of stroke volume to body weight (ml/kg) were measured. The measurements were performed twice, i.e., at admission (within the first 2 or 3 days) and before discharge.
Results: at baseline, the parameters of central hemodynamics were within normal limits in all patients. In 15 children, these parameters have increased. Ejection fraction, stroke volume, and the ratio of stroke volume to body weight have increased while cardiac output have demonstrated no significant changes due to the baseline compensatory tachycardia. Hypertrophy of interventricul ar septum and left ventricle posterior wall with heterogeneous myocardial echogenicity was revealed in 14 patients and 9 patients, respectively. At baseline, 12 patients were diagnosed with mitral valve thickening to 4.7–6.6 mm.
Conclusions: typical changes of heart morphology in acute meningococcal infection demonstrate the presence of cardiodepressive component which accounts for specific infectious toxic cardiomyopathy and reduced myocardial contractility. Reduced ratio of stroke volume to body weight (less than 1 ml/kg) should be considered as a sign of cardiac decompensation and threatened heart failure which require intensive care.
Keywords: children, cardiomyopathy, meningococcal infection, echocardiography.
For citation: Bykov M.V., Lazarev V.V., Soldatova I.A. et al. Changes in cardiac functions and morphology in meningococcal infection in children. RMJ. 2019;10:52–55.
В статье представлены результаты исследования, посвященного изучению влияние менингококковой инфекции на морфофункциональное состояние сердца
Актуальность
Менингококковая инфекция в настоящее время остается важной проблемой здравоохранения из-за тяжелого течения, высокой вероятности неблагоприятного исхода. По данным Государственного доклада о состоянии санитарно-эпидемического благополучия населения Российской Федерации [1], в 2018 г. заболеваемость менингококковой инфекцией у детей возросла по сравнению с 2017 г. на 8,7%. Среди детей до 17 лет зарегистрировано 676 случаев менингококковой инфекции (65,82% от всех заболевших). Значительный вклад в эпидемический процесс менингококковой инфекции вносят дети первых 4 лет жизни. Сохраняются высокие показатели летальности от генерализованных форм менингококковой инфекции: в 2018 г. у детей в возрасте 0–4 года показатель летальности составил 19%, у подростков 15–19 лет — 21%. Заболеваемость менингококковой инфекцией взрослого населения в Российской Федерации в 2 раза ниже, чем у детей [1, 2].
При менингококковой инфекции у детей на фоне эндотоксемии наибольшую угрозу представляет развитие септического шока с острой сердечно-сосудистой недостаточностью, что обусловливает высокую летальность — до 40–80% [3–5]. В структуре сердечно-сосудистой недостаточности роль миокардиальной дисфункции, ее выраженности и признаки поражения миокарда, обусловленные влиянием факторов, угнетающих миокард, в настоящее время мало исследованы и требуют детального изучения [6, 7].
Цель исследования: изучить влияние менингококковой инфекции на морфофункциональное состояние сердца.
Материал и методы
В исследование вошли 18 детей в возрасте от 7 мес. до 13 лет, больных менингококковой инфекцией, находившихся в детском инфекционно-боксовом отделении и отделении реанимации и интенсивной терапии (ОРИТ) ГБУЗ «Инфекционная клиническая больница № 2 ДЗ г. Москвы». У всех больных исследовали морфофункциональные изменения сердечно-сосудистой системы с помощью трансторакальной Эхо-КГ. Использовали ультразвуковые сканеры MicroMaxx-2 SonoSite и Logiq E GE (США). Исследовали эхографические характеристики анатомии сердца: толщину и структуру межжелудочковой перегородки в систолу и в диастолу (МЖПд и МЖПс), толщину и структуру задней стенки левого желудочка (ЗСЛЖ), состояние и размеры створок клапанов, показатели центральной гемодинамики с определением конечного диастолического размера левого желудочка (КДР ЛЖ), конечного систолического размера левого желудочка (КСР ЛЖ), фракции выброса левого желудочка (ФВ ЛЖ), ударного объема (УО) и минутного объема сердца (МОС), а также отношение УО/МТ. Исследования проводили дважды: в первые 2–3 сут от момента поступления ребенка в стационар и непосредственно перед выпиской. В данное исследование не вошли пациенты, поступившие и находившиеся в критическом состоянии, обусловленном острой сердечно-сосудистой недостаточностью, и требующие для стабилизации гемодинамики кардиотонической и вазопрессорной поддержки.
Результаты исследования и их обсуждение
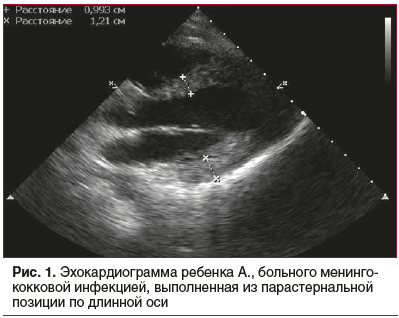
Несмотря на то, что у всех пациентов показатели центральной гемодинамики исходно не выходили за общепринятые нормальные значения (ФВ 60–80%, УО соответствовал возрастным нормам), у 15 детей отмечался прирост этих показателей в динамике, что согласуется с литературными данными [8–10]. Следует заметить, что при исследовании в динамике отмечался прирост не только ФВ, но и УО с увеличением отношения УО/МТ, при этом МОС за счет имеющейся изначально компенсаторной тахикардии мог существенно не меняться. Со стороны морфологических изменений отмечались гипертрофия МЖП (14 больных), ЗСЛЖ (9 больных) с наличием при этом симптома неоднородной эхогенности миокарда (обусловленного, скорее всего, цитотоксическим отеком). Пример подобных изменений представлен на рисунке 1: на эхограмме видно утолщение МЖП до 0,993 см и ЗСЛЖ до 1,21 см, их пестрая структура с гиперэхогенными включениями.
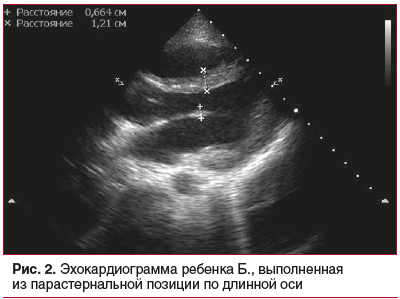
У 12 больных при первичном Эхо-КГ-исследовании было выявлено утолщение створок митрального клапана до 4,7–6,6 мм (рис. 2), в ряде случаев — с наличием гиперэхогенных включений и с регургитацией кровотока, по данным цветного допплеровского картирования (ЦДК). На рисунке 2 видно утолщение передней створки митрального клапана до 6,6 мм и МЖП до 1,21 см.
У 7 больных выявлено наличие незначительного выпота в перикарде с сепарацией листков перикарда до 7,7 мм в диастолу.
На фоне интенсивной терапии в течение 7–12 сут отмечался регресс вышеописанных выявленных изменений. Отмечалась нормализация размеров (толщины) анатомических структур с увеличением ФВ и УО. В ряде случаев в 1,7 раза по сравнению с результатом, полученным на момент начала лечения, увеличилось соотношение УО/МТ от 0,9 до 1,5 мл/кг.
Клиническое наблюдение
Весьма показательным является следующее клиническое наблюдение. Ребенок Н., 6 лет, находился на стационарном лечении в ГБУЗ ИКБ № 2 ДЗМ с 18.10.2018 по 07.11.2018 с диагнозом: «Менингококковая инфекция, генерализованная, вызванная N. meningitidis: менигококкцемия, менингит, тяжелая форма». Из анамнеза болезни: заболела 15.10.2018, когда появились боли в горле; в ночь на 16.10.2018 отмечался подъем температуры до 39 °С, использовались антипиретики (нурофен), присоединилась головная боль. 17.10.2018 отмечались гипертермия, головная боль, рвота около 5 раз. 18.10.2018 — выраженная вялость, ребенок не вставал, температура тела 37,2 °С; появилась сыпь на лбу. 18.10.2018 ребенок госпитализирован в ОРИТ ГБУЗ ИКБ № 2 ДЗМ.
При поступлении: состояние тяжелое, тяжесть обусловлена выраженной интоксикацией, отеком головного мозга и менингеальным синдромом (14–13 баллов по шкале Глазго). Менингеальные знаки положительные. Кожные покровы с элементами полиморфной геморрагической сыпи на туловище, шее, конечностях. Температура тела 37 °С, кисти рук и стопы прохладные, отмечены явления нарушения микроциркуляции: период заполнения капилляров (ПЗК) — более 2 с. Учитывая признаки отека головного мозга, прогрессивное угнетение сознания, ребенка интубировали и перевели на управляемую искусственную вентиляцию легких.
С лечебно-диагностической целью произведена люмбальная пункция. Ликвор истекал под давлением, был беловатого цвета, мутный; цитоз 8800 клеток в 1 мкл; белок 1,35 г/л; в мазке 99% нейтрофилов и 1% лимфоцитов; глюкоза 0,11 ммоль/л; лактат 11,4 ммоль/л. Бактериоскопия ликвора и реакция латекс-агглютинации: отрицательный результат. Начато проведение массивной антибактериальной и дезинтоксикационной терапии. Несмотря на проводимую интенсивную терапию, к следующим суткам (19.10.2018) состояние ребенка без существенной динамики. При аускультации отмечены глухость сердечных тонов, умеренная тахикардия 100–110 уд./мин.; артериальное давление (АД) с тенденцией к гипотензии: 90–85/50 мм рт. ст.; признаки нарушения микроциркуляции (прохладные кисти рук и стопы, ПЗК более 2 с). При этом центральное венозное давление составляло 70 мм вод. ст. (норма: 40–120 мм вод. ст.).
В ОРИТ больной выполнена Эхо-КГ. На момент осмотра гемодинамика стабильна без использования адреномиметиков. При исследовании выявлено: толщина МЖПд 9 мм, толщина ЗСЛЖ 10 мм, толщина створок митрального клапана (МК): передней — 5,2 мм, задней — 4,4 мм. В структурах отмечены гиперэхогенные включения. Толщина створок трикуспидального клапана (ТК) до 3 мм. Регургитация на МК отмечена до 1/3 полости левого предсердия. Расчеты показателей центральной гемодинамики (ЦГД): КДР ЛЖ 2,7 см; КСР ЛЖ 1,8 см; ФВ ЛЖ по методу Teicholz 64% (для детей норма: от 64 до 75% [8]); УО 18 мл (для детей 6–9 лет норма: 20–46 мл [8, 10]); отношение УО/МТ 0,9 мл/кг (масса тела ребенка 20 кг); МОС 2070 мл/мин (для детей старше 6 лет норма: 1500–5000 мл/мин [8, 10]). На момент исследования ЧСС 115 уд./мин, АД 90/50 мм рт. ст.
Примечательно, что сократительная способность миокарда ЛЖ у ребенка сохранялась в пределах нормы, хотя в то же время отмечались глухость сердечных тонов, признаки нарушения микроциркуляции (прохладные конечности, ПЗК более 2 с), снижение УО. Утолщение и очаговое уплотнение створок МК с признаками недостаточности МК, а также гипертрофия миокарда ЛЖ могут трактоваться как течение инфекционно-токсической кардиомиопатии.
На основании комплекса данных был сделан вывод, что выявленные изменения должны трактоваться как признаки инфекционно-токсической кардиомиопатии на фоне генерализованной инфекции тяжелого течения.
Анализ-тест на активность эндотоксина ЕАА (Endotoxin Activity Assay) показал результат 0,7, при пороговых значениях 0,4–0,5, что свидетельствовало о течении тяжелой эндотоксемии на фоне септического процесса. Это явилось показанием к проведению интенсивной дезинтоксикации с применением липополисахаридной (ЛПС) сорбции, которая была проведена в тот же день.
На фоне терапии отмечалась ежедневная положительная динамика, в связи с чем девочка была переведена на долечивание в профильное отделение и 07.11.2018 выписана с выздоровлением. Непосредственно перед выпиской ребенку повторно было проведено Эхо-КГ-исследование, которое выявило значительную положительную динамику с отсутствием отклонений от нормы. Толщина МЖПд 8 мм, толщина ЗСЛЖд 8 мм, толщина створок МК: передней — 3,2 мм, задней — 2,8 мм, толщина створок ТК до 3 мм. Регургитация на МК не определялась. Расчеты показателей ЦГД: КДР ЛЖ 3,2 см; КСР ЛЖ 1,7 см; ФВ ЛЖ по методу Teicholz 79 %; УО 30 мл; отношение УО/МТ 1,5 мл/кг; МОС 3240 мл/мин. На момент повторного исследования ЧСС 108 уд./мин. Сравнение с предыдущим результатом показало, что сократительная способность миокарда значительно улучшилась, отмечавшиеся ранее морфологические изменения сердца отсутствуют.
Таким образом, представленный клинический пример показывает, что благодаря своевременному выявлению прогрессирующей инфекционно-токсической кардиомиопатии на фоне выраженной эндотоксемии, воздействуя на основной патогенетический фактор (проведение ЛПС-сорбции), удалось предотвратить дальнейшее ухудшение состояния. В отсутствие адекватной терапии такие процессы, по данным литературы, неизбежно приводят к клиническим проявлениям острой сердечной недостаточности с угрозой для жизни, вынужденному назначению кардиотоников и вазопрессоров для стабилизации и поддержания гемодинамики [3–5, 7, 11, 12].
Заключение
Характерные изменения морфологии сердца в острую фазу у больных с менингококковой инфекцией свидетельствуют о наличии кардиодепрессивного компонента, обусловливающего течение инфекционно-токсической кардиомиопатии со снижением сократительной способности миокарда. Учитывая сложность оценки выраженности изменений у детей, для диагностики функциональных нарушений сердца используют дополнительные показатели сократительной способности, одним из которых может быть соотношение УО ЛЖ и МТ пациента. На основании данного исследования с участием больных и здоровых детей можно заключить, что нормальные значения соотношения УО/МТ находятся в пределах от 1,1 до 1,7 мл/кг.
Снижение соотношения УО/МТ менее 1 мл/кг, в т. ч. при нормальных значениях ФВ ЛЖ, должно расцениваться как признак декомпенсации сердечной деятельности с угрозой развития сердечной недостаточности, что, в свою очередь, требует при инфекционном заболевании решения вопроса о проведении дезинтоксикации (ЛПС-сорбции), метаболической и/или инотропной поддержки миокарда.
2. Сведения об инфекционных и паразитарных заболеваниях в Российской Федерации за январь — декабрь 2018 г. (Электронный ресурс). URL: https://rospotrebnadzor.ru/activities/statistical-materials/ (дата обращения: 16.11.2019). [Information on infectious and parasitic diseases in the Russian Federation for January — December 2018 (Electronic resource). URL: https://rospotrebnadzor.ru/activities/statistical-materials/ (access date: 16.11.2019) (in Russ.)].
3. Stephens D.S., Greenwood B., Brandtzaeg P. Epidemic meningitis, meningococcemia and Neisseria meningitis. Lancet. 2007;369:2196–2210.
4. Mercier J.C., Beaufils F., Hartmann J.F., Azéma D. Hemodynamic patterns of meningococcal shock in children. Crit Care Med. 1988;16(1):27–33.
5. Rivers E., Nguyen B., Havstad S. et al. Early goal directed therapy in the treatment of severe sepsis and septic shock. NEJM. 2001;345:1368–1377.
6. Зильбер А.П. Этюды критической медицины. М.: Медпресс-информ; 2006. [Zilber A.P. Studies of critical medicine M.: Medpress-inform; 2006 (in Russ.)].
7. Руководство по педиатрии: Неотложная помощь и интенсивная терапия. Под ред. М. Роджерса, М. Хелфаера. СПб.: Питер; 1999. [Pediatrics Guide: Emergency and Intensive Care. Eds. M. Rogers, M. Helfaer. SPb.: Peter; 1999 (in Russ.)].
8. Детская ультразвуковая диагностика. Под ред. М.И. Пыкова, К.В. Ватолина. М.: Видар-М; 2001. [Children’s ultrasound diagnostics. Ed. M.I. Pykova, K.V. Batoline. M.: Vidar-M; 2001 (in Russ.)].
9. Новиков В.И., Новикова Т.Н. Эхокардиография. Методика и количественная оценка. М.: Медпресс-информ; 2017. [Novikov V.I., Novikova T.N. Echocardiography technique and quantification. M.: Medpress-inform; 2017 (in Russ.)].
10. Вилкенсхоф У., Крук И. Справочник по эхокардиографии. 2-е изд., пер. с нем. М.: Медлит; 2014. [Wilckenshof W., Kruk I. Guide to echocardiography. The second ed. M.: Medlit; 2014 (in Russ.)].
11. Wall R.A. Meningococcal disease: treatment and prevention. Annals of Medicine. 2002;34:624–634.
12. Середняков К.В. Экстракорпоральная гемокоррекция в педиатрической практике. СПб.: СПбПМА; 2009. [Serednyakov K.V. Extracorporeal hemocorrection in pediatric practice. SPb.: SPbPMA; 2009 (in Russ.)].

Контент доступен под лицензией Creative Commons «Attribution» («Атрибуция») 4.0 Всемирная.