Профилактика дисбиотических нарушений и антибиотик-ассоциированной диареи у детей с острыми респираторными заболеваниями на фоне антибиотикотерапии
DOI: 10.32364/2587-6821-2021-5-11-712-720
Цель исследования: разработать метод профилактики дисбиотических нарушений на фоне антибиотикотерапии (АБТ) у детей раннего возраста с оценкой эффективности терапии с применением цитомукопротекторов.
Материал и методы: в исследование включили 90 детей в возрасте от 12 до 60 мес., госпитализированных с осложненным течением острого респираторного заболевания (ОРЗ) и получающих АБТ. Пациенты были рандомизированы в 3 группы по 30 человек.. С целью профилактики антибиотик-ассоциированной диареи (ААД) на фоне АБТ дети получали пробиотик на основе Lactobacillus rhamnosus GG и Bifidobacterium BB-12 (1-я группа) или цитомукопротектор желатина таннат (2-я группа). В 3-й группе (контрольная группа) дети получали только АБТ. С целью исследования состояния микробиоценоза использовали метод газо-жидкостной хроматографии с определением содержания короткоцепочечных жирных кислот (КЦЖК) в кале.
Результаты исследования: диарейный синдром развился у 23,3% детей из 1-й группы, у 17% детей из 2-й группы и у 46,7% детей из 3-й группы (p=0,03). Длительность диарейного синдрома была существенно меньше у детей из 2-й группы. Исходно абсолютная концентрация КЦЖК в кале у детей снижена в 2,5 раза по сравнению с нормальными значениями. У пациентов из 3-й группы после лечения отметили дальнейшее снижение суммарного абсолютного содержания КЦЖК. У детей из 1-й и 2-й групп после лечения зарегистрировали повышение суммарного содержания КЦЖК, достоверное повышение относительного содержания уксусной кислоты при снижении уровня пропионовой кислоты и менее выраженное снижение уровня масляной кислоты по сравнению с показателями у детей из 3-й группы.
Выводы: положительная динамика показателей КЦЖК в кале у детей в одинаковой степени наблюдалась в 1-й и 2-й группах при назначении пробиотика и цитомукопротектора желатина танната.. Включение данных средств совместно с антибактериальными препаратами в комплексную терапию детей с ОРЗ позволило стабилизировать метаболическую активность микробиоты за счет сохранения пула индигенных микроорганизмов, продуцирующих бутираты.
Ключевые слова: антибиотики, антибиотик-ассоциированная диарея, острые респираторные вирусные инфекции, микробиота, короткоцепочечные жирные кислоты, пробиотик, желатина таннат.
Для цитирования: Мазанкова Л.Н., Перловская С.Г., Ардатская М.Д., Корсунский А.А., Шестакова И.В., Самарина О.Ю. Профилактика дисбиотических нарушений и антибиотик-ассоциированной диареи у детей с острыми респираторными заболеваниями на фоне антибиотикотерапии. РМЖ. Медицинское обозрение. 2021;5(11):712-720. DOI: 10.32364/2587-6821-2021-5-11-712-720.
L.N. Mazankova1, S.G. Perlovskaya2, M.D. Ardatskaya3, A.A. Korsunskiy2,4,
I.V. Shestakova2, O.Yu. Samarina2
1Russian Medical Academy of Continuous Professional Education, Moscow, Russian Federation
2G.N. Speranskiy Children’s City Clinical Hospital No. 9, Moscow, Russian Federation
3Central State Medical Academy , Moscow, Russian Federation
4I.M. Sechenov First Moscow State Medical University (Sechenov University),
Moscow, Russian Federation
Aim: to develop a method of dysbiotic abnormality prevention after antibiotic therapy (ABT) in early childhood.
Patients and Methods: the study enrolled 90 children aged 12–60 months who were admitted to the hospital with complicated acute respiratory infections (ARIs) and received ABT. The children were randomized into three groups (each comprised of 30 children). The children received either a probiotic with Lactobacillus rhamnosus GG and Bifidobacterium BB-12 (group 1) or a cytomucoprotector, gelatin tannate (group 2) to prevent antibiotic-associated diarrhea (AAD). Group 3 children received ABT only. To assess microbiocenosis, short-chain fatty acids (SCFAs) in stool were measured by gas-liquid chromatography.
Results: AAD was reported in 23.3% of group 1 children, 17% of group 2 children, and 46.7% of group 3 children (p=0.03). In group 2, the duration of diarrhea was significantly lower. Baseline stool concentration of SCFAs was 2.5-times lower compared to normal ranges. Further reduction in the total absolute level of SCFAs was reported in group 3 after treatment. An increase in total SCFA level, a significant increase in the relative amounts of acetic acid, and a reduction in propionic acid and (to a lesser degree) butyric acid were reported in groups 1 and 2 compared to group 3.
Conclusions: an improvement in stool SCFA levels was reported in group 1 and 2 children who received probiotics or cytomucoprotector. Incorporation of these medications and ABT in the complex treatment for ARIs in children stabilized metabolic activity of microbiota through preserving the pool of indigenous microorganisms producing butyrate.
Keywords: antibiotic, antibiotic-associated diarrhea, acute respiratory viral infections, microbiota, short-chain fatty acids, probiotic, gelatin tannate.
For citation: Mazankova L.N., Perlovskaya S.G., Ardatskaya M.D. et al. Prevention of dysbiosis and antibiotic-associated diarrhea in children with acute respiratory infections after antibiotic therapy. Russian Medical Inquiry. 2021;5(11):712–720 (in Russ.). DOI: 10.32364/2587-6821-2021-5-11-712-720.
Введение
Острые респираторные заболевания (ОРЗ) в настоящее время остаются актуальной проблемой и составляют до 90% всей инфекционной заболеваемости у детей.. Большое значение приобретают осложненное течение острых респираторных вирусных инфекций (ОРВИ) у детей раннего возраста (75–80%) и оппортунистические инфекции, требующие назначения антибактериальной терапии (АБТ) согласно Клиническим рекомендациям по оказанию помощи детям с ОРВИ [1]. Однако известно, что их применение может оказать неблагоприятное действие на состояние здоровья детей.
В последние годы в литературе активно обсуждается проблема взаимосвязи иммунитета и состояния микрофлоры кишечника с респираторной патологией. Доказано, что у детей с микроэкологическими нарушениями со стороны кишечника чаще регистрируются повторные ОРЗ [2–4]. В связи с этим изучение клинико-лабораторных особенностей изменения микробиоценоза кишечника и поиск современных подходов эффективной профилактики дисбиотических нарушений у детей с ОРЗ на фоне АБТ являются актуальными.
Особое внимание в последние годы привлекает необоснованно широкое применение антибактериальных препаратов при лечении ОРВИ, что способствует развитию дисбиотических нарушений, иммунотолерантности и, как следствие, антибиотик-ассоциированных поражений желудочно-кишечного тракта (ЖКТ).
Частота использования антибактериальных препаратов при лечении осложнений ОРВИ в педиатрической практике в РФ составляет от 30% до 80%, достигая в стационарах 98% [5]. Та же тенденция характерна и для других стран. В литературе приводятся данные об использовании антибиотиков при ОРВИ у детей в 14–80% случаев [4].
В большинстве стран увеличивается частота назначения таких антибактериальных препаратов, как комбинация амоксициллина с клавулановой кислотой, новые макролиды и фторхинолоны, и одновременно снижается назначение старых препаратов широкого спектра действия (пенициллинов и цефалоспоринов) [4, 5]. Однако при стремлении добиться максимального эффекта от назначения антибиотиков велик риск развития многочисленных побочных реакций и негативных последствий.
Практически все антибактериальные препараты, особенно активные в отношении анаэробов, способны вызывать дисбактериоз и антибиотик-ассоциированную диарею (ААД), риск которых возрастает при применении аминопенициллинов, цефалоспоринов II и III поколения.. По данным L. McFarland [6], эти нарушения встречаются в 5–10% случаев при применении ампициллина, в 10–25% — амоксициллин/клавуланата и цефалоспоринов II–III поколения и лишь в 2–5% случаев — при использовании других антибактериальных препаратов, таких как тетрациклин, макролиды (эритромицин), нитрофурантоин, ко-тримоксазол, фторхинолоны, аминогликозиды (канамицин, гентамицин) [7].
На вероятность развития ААД не влияет путь введения препарата. Существенно повышают риск развития ААД увеличение длительности АБТ и проведение ее повторных курсов, комбинация нескольких препаратов, а также использование антибиотиков, выводящихся с желчью [8].
Подавление антибиотиками облигатной микрофлоры приводит к избыточному микробному росту и нарушению гидролиза углеводов, а вместе с этим и к уменьшению продукции короткоцепочечных жирных кислот (КЦЖК), которые (особенно масляная кислота и ацетат) служат основным источником энергии для эпителиоцитов кишечника человека, а также участвуют в секреции слизи, регуляции ионного обмена в толстой кишке, угнетают рост патогенной микрофлоры [9, 10]. Роль метаболических нарушений в патогенезе диарейного синдрома наиболее вероятна в тех случаях, когда он развивается на 1–3-й день от начала АБТ [11].
Важно отметить, что при ААД происходит в первую очередь истощение бутират-продуцирующих анаэробов (Bacteroides, Cloctridium, Eubacterium, Lachnospira, Fusobacterium и др.), количество их значительно снижается — вплоть до полной элиминации.. Это, соответственно, приводит к снижению образования именно бутирата, в то время как концентрация других КЦЖК (ацетат, лактат) увеличивается [12]. Cнижение уровня бутирата приводит к дефициту энергообеспечения и дистрофическим изменениям покровного эпителия, к повышению проницаемости кишечного барьера по отношению к антигенам пищевого микробного происхождения, нарушению всасывания воды и электролитов..
Важно отметить, что применение антибиотиков и развитие на их фоне выраженных нарушений микрофлоры кишечника — основные факторы возникновения проблемы эндогенной инфекции, вызванной Clostridium difficile. Большинство исследователей считают наиболее значимым инфекционным агентом ААД C. difficile, с которой ассоциировано 10–25% всех случаев ААД и до 90–100% случаев псевдомембранозного колита [13, 14]. В немногочисленных работах российских авторов получены сопоставимые данные — 14,7% Cl. difficile-диарей от общего числа антибиотик-ассоциированных колитов [15].
Предполагается, что повышение количества кишечных бифидобактерий оказывает положительное действие на здоровье человека за счет выработки компонентов, ингибирующих потенциальные патогены, снижения уровня аммиака в крови и продукции витаминов и пищеварительных ферментов.
В связи с вышесказанным актуальной задачей является поиск альтернативных стратегий профилактики побочных явлений в виде дисбиотических нарушений при ОРЗ на фоне применения антибиотиков.
В решении этой проблемы большое значение придается препаратам из группы цитомукопротекторов и поликомпонентных пробиотиков, которые способны оказывать целенаправленное действие на микроэкологические и иммунологические нарушения у указанного контингента детей, что диктует необходимость дальнейших исследований [16–19].
В настоящее время наиболее изученным препаратом, широко применяемым при диарейном синдроме, является препарат на основе желатина танната — цитомукопротектор нового поколения, показавший высокую эффективность в ряде исследований [20–22].
Желатина таннат достигает в неизмененном виде тонкого кишечника и осуществляет механическую защиту слизистой кишечника от массового поступления и агрессивного действия вирусов/бактерий, их токсинов и кислот, выделяемых в процессе брожения, восстанавливает физиологические функции кишечной стенки, образуя на поверхности слизистой кишечника тонкую защитную пленку — «биобарьер», который закрывает разрушенные межклеточные соединения эпителия.
Установлено, что желатина таннат не только защищает слизистую оболочку ЖКТ, предупреждает адгезию патогенов на энтероцитах и уменьшает секрецию, подобно энтеросорбентам, но и нормализует баланс между секрецией и всасыванием воды и электролитов в кишечнике, так как оказывает действие, свойственное пробиотикам..
В основе профилактики и лечения дисбиотических нарушений лежит пробиотическая терапия с применением специально отобранных пробиотических штаммов микроорганизмов Lactobacillus rhamnosus GG (LGG) и Bifidobacterium BB-12 (BB-12), которые дополняют эффективность друг друга, восстанавливают кишечную микрофлору, снижая естественным образом проницаемость стенок кишечника, и удаляют токсины, помогая устранять симптомы кишечных расстройств.
LGG и BB-12 в сочетании обладают выраженным синергизмом, создавая неблагоприятную для патогенов среду, в которой они быстро погибают. Оба штамма указаны в Рекомендациях по лечению внутрибольничной диареи (Grade of recommendation for prevention nosocomial diarrhea, 2016) и Рекомендациях по лечению антибиотик-ассоциированной диареи (Grade of recommendation for treatment of antibiotic-associated diarrhea, 2016) [23, 24].
За последние годы во многих работах доказано эффективное влияние мультипробиотиков, содержащих LGG и BB-12, на состояние микробиоценозов различных биотопов организма человека, как при профилактике, так и при лечении ОРЗ [25–27]. Показано, что применение пробиотиков, содержащих LGG, на 27–31% уменьшает частоту всех инфекционных заболеваний, в том числе ОРЗ.
Цель исследования — разработать метод профилактики дисбиотических нарушений на фоне АБТ у детей раннего возраста с оценкой эффективности терапии с применением цитомукопротекторов..
Материал и методы
В 2019–2020 гг. на базе ГБУЗ «ДГКБ № 9 им. Г.Н. Сперанского ДЗМ» под наблюдением находилось 90 детей в возрасте от 12 до 60 мес.. (медиана — 36 мес.; межквартильный размах (МКР) — 25–43 мес.), с клиникой осложненного течения ОРЗ, получающих в качестве этиотропного лечения АБТ. Детей разделили на 3 группы методом случайной выборки.. В 1-ю группу включили 30 детей (медиана возраста — 31,5 мес.; МКР — 24–42,75 мес.), которые получали АБТ (цефалоспорины или аминопенициллины в возрастных дозировках) и пробиотический комплекс LGG® и BB-12® в суточной дозе 109 КОЕ (Адиарин® Пробио, 6 капель 1 р/сут). Во 2-ю группу включили 30 детей (медиана возраста — 36 мес., МКР — 26,5–44,75 мес.), получавших АБТ (цефалоспорины, аминопенициллины и макролиды в возрастных дозировках) и цитомукопротектор желатина таннат (Адиарин®, 250 мг 3–4 р/сут). В 3-ю группу вошли 30 детей (медиана возраста — 39 мес., МКР — 28,75–44,25 мес.), получавших только АБТ (группы цефалоспоринов, аминопенициллинов и макролидов в возрастных дозировках).
Также во всех группах дети получали симптоматическую терапию (жаропонижающие лекарственные средства, антигистаминные препараты, бронхолитики, муколитики и др.).
Критерии включения: возраст — от 12 до 60 мес.; проведение АБТ по поводу инфекционных заболеваний верхних и нижних дыхательных путей; назначение в качестве основного средства этиотропной терапии настоящего заболевания антибиотиков; отсутствие в анамнезе указаний на применение в течение 3 мес., предшествовавших развитию настоящего заболевания, антибиотиков, бактериофагов и пробиотиков; отсутствие в анамнезе аллергических реакций на исследуемые препараты; информированное согласие родителей или других законных представителей больного ребенка на включение в исследование.
Критерии невключения: аллергические реакции или другие нежелательные эффекты, ассоциированные с желатина таннатом или штаммами LGG и BB-12, в анамнезе; возраст младше 12 мес..; отказ родителей или других законных представителей больного ребенка от участия в исследовании; тяжелое течение инфекции; стойкие функциональные нарушения ЖКТ (хронические запоры, синдром раздраженного кишечника с запорами).
Критерии досрочного выбытия: появление аллергической реакции или других нежелательных явлений (НЯ), связанных с исследуемыми препаратами, что являлось показанием к их отмене; другие НЯ, препятствующие участию в исследовании; отказ родителей от дальнейшего участия. Участники, досрочно выбывшие из исследования, не заменялись путем включения новых участников. Отсутствующие данные не замещались..
В ходе проводимого лечения оценивали:
кратность эпизодов и эффективность купирования ААД, ее продолжительность в точках измерения;
длительность прочих клинических проявлений ААД: боли в животе, метеоризм, снижение аппетита, тошноту;
долю пациентов с осложнениями (аллергические проявления), развившимися после приема препарата, бактериальные осложнения и пр.;
общую переносимость терапии.
Все дети обследованы в соответствии с порядком оказания медицинской помощи детям с ОРЗ (приказ МЗ РФ № 798н от 09.11.2012): проведены клинический анализ крови, общий анализ мочи (ОАМ), биохимический анализ крови, бактериологический посев кала на кишечную группу и условно-патогенную флору, анализ кала, анализ кала на токсины А и В Cl. difficile методом ИФА, анализ кала на кальпротектин (по показаниям), УЗИ стенок толстого кишечника (по показаниям), рентгенография грудной клетки (по показаниям). Одновременно исследовалась метаболическая активность кишечной микрофлоры по уровню КЖЦК методом газожидкостной хроматографии (ГЖХ) исходно и в динамике (лаборатория «УниМед»). Для количественной оценки изменения окислительно-восстановительного баланса в полости кишечника был рассчитан анаэробный индекс (АИ), представляющий отношение суммы концентраций (С) восстановленных кислот к менее восстановленным:
АИ = (С пропионовая + С масляная)
С уксусная .
Статистическая обработка результатов исследования проводилась с применением статистического пакета R 3.6.1, стандартного статистического пакета Microsoft Excel для вероятности 95%. Описательные статистики рассчитывались по общепринятым методикам.. Для количественных признаков, если распределение признавалось нормальным, рассчитывались среднее (M), стандартное отклонение (SD) и 95% доверительный интервал (95% ДИ) для стандартного отклонения. Если распределение отличалось от нормального, рассчитывались медиана (Me) и 1-й и 3-й квартили. Для качественных признаков рассчитывались частоты и доли встречаемости значений показателей, а также 95% ДИ для долей.. Для протяженных переменных рассчитывали средние величины, их стандартные отклонения и ошибки (М±m для р<0,05). Для сравнения средних показателей относительных единиц между изучаемыми группами и подтверждения их достоверности использовали линейный регрессионный анализ с вычислением доверительных интервалов угла наклона (а) и свободного члена (b) в уравнениях регрессии. Для получения количественной оценки характера и достоверности полученных данных рассчитывали множественный коэффициент детерминации R2.
Оценка достоверности различий средних абсолютных величин для выборок с нормальным распределением выполнена по t-критерию Стьюдента, а для рядов с неравномерным распределением — по критериям Манна — Уитни, Фишера, Краскала — Уоллиса. Статистически значимыми считались различия между выборками при величине p<0,05.
Результаты и обсуждение
Во всех группах в возрастной структуре превалировали дети в возрасте от 2 до 4 лет: 57%, 67% и 60% в 1-й, 2-й и 3-й группах соответственно. Группы исследования были сопоставимы по возрасту и полу (р=1,0). Большинство детей были госпитализированы в стационар в поздние сроки заболевания (на 3-и – 5-е сутки), и лишь 16% детей в 1-й и 2-й группах и 27% детей в 3-й группе поступили ранее 3 суток болезни. Группы были сопоставимы по срокам госпитализации (р=0,218). При поступлении преобладали дети со среднетяжелыми формами
заболевания.
Все группы не различались статистически значимо по нозологическим формам (p>0,05): ОРЗ, осложненные заболеваниями верхних и нижних дыхательных путей (бронхиты, пневмонии) диагностированы у 47% пациентов в 1-й и 3-й группах, у 37% пациентов 2-й группы, что составило основной процент инфекционной патологии и потребовало назначения антибиотиков широкого спектра действия.. ОРВИ, осложненные ЛОР-патологией, диагностированы у 23,3% пациентов 1-й группы, у 40% — 2-й группы и у 30% — 3-й группы.
Комбинированную АБТ преимущественно получали дети с пневмониями и инфекциями мочевыделительной системы (3,3% от всех детей, участвующих в исследовании). Получали терапию цефалоспоринами III поколения 72,2% детей, включенных в исследование: по 67% пациентов в 1-й и 3-й группах и 83% детей во 2-й группе. Защищенные пенициллины получали 24% детей из общего числа пациентов: 33% — в 1-й группе, 13% — во 2-й и 26% — в 3-й группах.
Монотерапию макролидами получали 3% детей. Группы были сопоставимы по проводимой этиотропной терапии.
Изучение побочных явлений АБТ по клиническим данным показало, что большинство всех жалоб у детей независимо от группы связаны с поражением ЖКТ и зафиксированы в течение 2–4 суток от начала АБТ в виде ААД, диспепсических явлений (тошнота, рвота, метеоризм). В 3-й группе диарейный синдром отмечен в 14 (46,7%) случаях, в то время как во 2-й группе — в 5 (16,7%),
а в 1-й группе — в 7 (23,3%) (р=0,03).
У детей 1-й и 2-й групп диарейный синдром развивался реже и преимущественно на 3–4-е сутки лечения, у детей 3-й группы — значительно чаще и раньше — на 1–3-и сутки терапии (рис. 1, 2 ). На рисунке 2 отражены данные в динамике через 24 ч, через 48 ч и через 72 ч, с учетом количества оставшихся пациенто
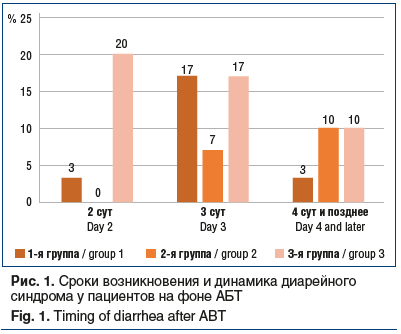
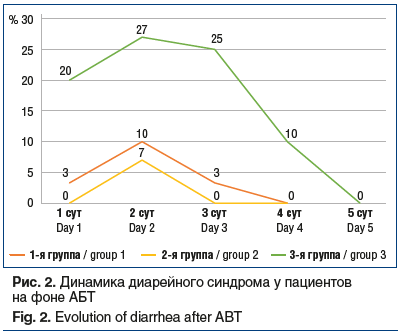 в, выписанных пациентов, пациентов, у которых развилась диарея, сохранялась диарея.
в, выписанных пациентов, пациентов, у которых развилась диарея, сохранялась диарея.
На 3-и сутки лечения в 1-й и 2-й группах стул нормализовался практически у всех пациентов (в 97% и 100% случаев соответственно), в то время как в 3-й группе у 25% детей стул оставался жидким. При этом наиболее выраженный эффект в отношении нормализации стула продемонстрировал совместный прием антибиотика и желатина танната.. Среди диспепсических явлений наиболее часто фиксировались: тошнота (до 20% случаев), боли в животе (в 13,3% случаев), метеоризм (в 10% случаев), рвота (до 3,3% случаев). Наиболее выражены эти симптомы были у пациентов 3-й группы, получавших только АБТ. В 1-й и 2-й группах данные жалобы отмечены у 2% детей. Установлена хорошая переносимость АБТ в комбинации с пробиотиком или цитомукопротектором.. Рвота, возникавшая в этих группах у единичных больных, была связана в основном с пероральным приемом антибиотика.
Для оценки тяжести поражения кишечника определялся уровень кальпротектина в кале.. Обследование проведено у 66,6% детей, из них у 2,2% (2 пациента 3-й группы) выявлено повышение уровня более 50 мкг/г.. Данный показатель в 1-й и 2-й группах был достоверно ниже (р=0,00028 и р=0,00036) (рис. 3).
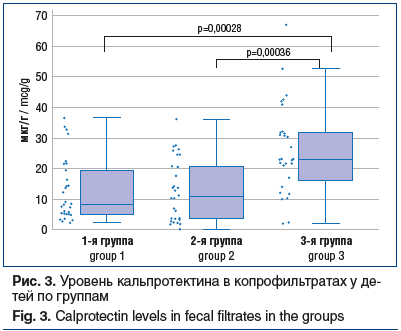
Аллергические реакции в виде кожных высыпаний были зафиксированы в 4,4% случаев (4 пациента) среди всех участников исследования и обусловлены приемом антибиотиков (ампициллин сульбактам, цефтриаксон), что потребовало смены препарата и назначения антибиотика другой фармакологической группы. При совместном приеме антибиотика с желатина таннатом (Адиарин®) или пробиотиком (Адиарин® Пробио) аллергических реакций зарегистрировано не было.
Также следует отметить, что во 2-й группе на фоне приема желатина танната не было выявлено динамических нарушений функции кишечника, не зафиксировано ни одного случая развития функциональных запоров, хотя подобные побочные эффекты могут сопровождать прием энтеросорбентов. Все пациенты 1-й группы одинаково хорошо переносили прием Адиарина® Пробио, побочных явлений не отмечено.
Лабораторные показатели (клинический анализ крови, ОАМ, биохимический анализ крови, копрограмма) не имели каких-либо принципиальных различий в группах пациентов.. Изменения в них соответствовали этиологии основного заболевания. Контрольные анализы также никаких специфических изменений не выявили.
УЗИ органов брюшной полости проведено 73,3% пациентов 1-й группы, 76,6% пациентов 2-й группы и 70% детей 3-й группы. Во всех группах одинаково часто выявлены эхо-признаки мезаденита..
Дополнительно 26 детям, у которых развился диарейный синдром на фоне АБТ, проводили комплексное обследование с целью исключения возбудителя кишечных инфекций: бактериологический анализ кала, исследование кала на вирусные инфекции методом ИФА. Случаев подтверждения бактериальных и вирусных кишечных инфекций не зафиксировано. Всем детям сделано бактериологическое исследование кала с целью выявления условно-патогенной флоры (УПФ). Результаты представлены на рисунке 4.
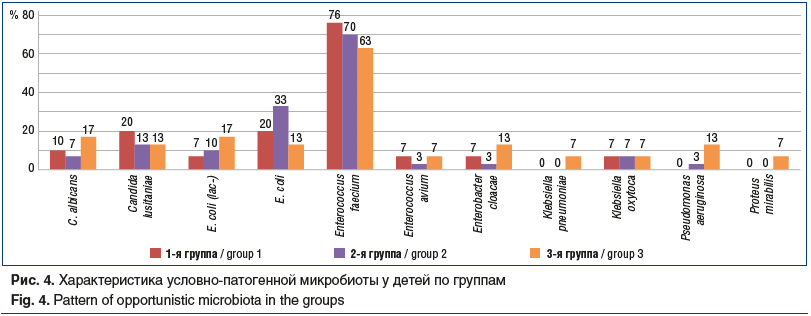
Изучение микробного пейзажа подтвердило факт максимальных дисбиотических нарушений с активацией УПФ именно в 3-й группе детей, получавших изолированную АБТ: Candida albicans и E. coli (lac-) выявлены у 17% детей, Enterobacter cloacae, Candida lustianiae и Pseudomonas aeruginosa — у 13%, высев Proteus mirabilis и Klebsiella oxytoca получен у 7% детей в каждом случае. В то время как на фоне приема комбинации пробиотических штаммов LGG® и BB-12® данные микроорганизмы высевались реже: C. albicans — у 10% детей, E. coli (lac-), Klebsiella pneumoniae, Enterobacter cloacae, Enterococcus avium — у 7% детей. Наиболее благоприятная картина микробного пейзажа наблюдалась во 2-й группе детей, получавших вместе с антибиотиком желатина таннат, микробный пейзаж преимущественно был представлен Enterococcus faecium и E. coli. У 3 детей (по 1 ребенку в каждой группе) была диагностирована Cl. difficile-инфекция. В качестве основного лечения эти дети получали цефалоспорины III поколения. Также у них было выявлено количественное нарастание уровней токсинов А/В до 1,65 на фоне АБТ. Однако у детей из 1-й и 2-й групп Cl. difficile-инфицирование не привело к развитию диареи и инфекционного процесса в кишечнике, а у ребенка из 3-й группы развился Cl.difficile-энтероколит в легкой форме.
Помимо оценки клинического эффекта было также проанализировано влияние желатина танната и пробиотика на состояние микробиоценоза кишечника путем изучения уровня КЦЖК методом ГЖХ в кале у детей.
Полученные данные о концентрациях уксусной (С2), пропионовой (С3), изомасляной (изо-С4), масляной (С4), изовалериановой (изо-С5), валериановой (С5), изокапроновой (изо-С6) и капроновой (С6) кислот проанализированы и представлены в таблице 1.
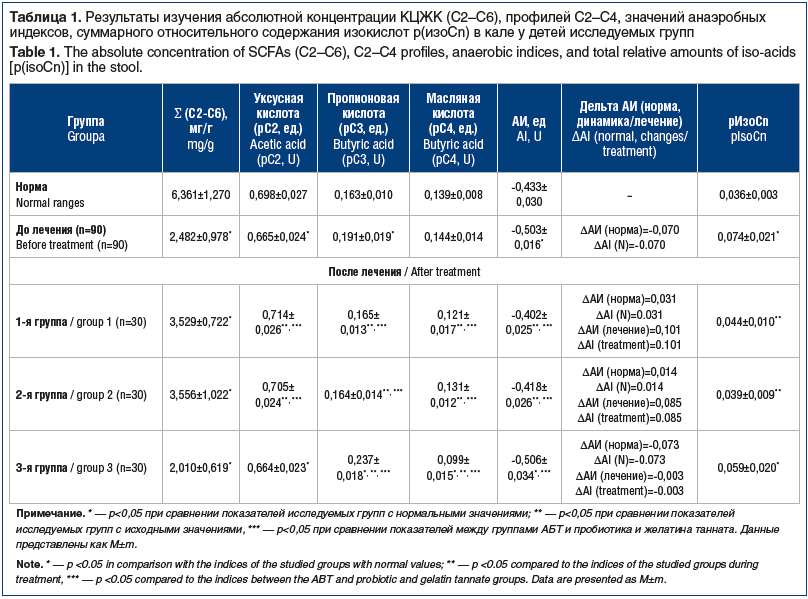
Исходно (до лечения) абсолютная концентрация КЦЖК в кале у всех детей была снижена в 2,5 раза по сравнению с нормой, что свидетельствует о снижении численности и активности представителей нормальной микробиоты.. В профиле С2–С4 кислот ((рCn= Σ×(C2+C3+C4)/Cn) у детей отмечалось снижение относительного содержания уксусной кислоты при повышении уровня пропионовой кислоты. Относительное содержание масляной кислоты находилось в пределах нормальных значений. Известно, что продуцентами уксусной кислоты являются представители молочнокислой флоры, поэтому ее снижение можно рассматривать как проявление дисбаланса экосистемы — снижение количества и активности бифидо- и лактобактерий, сопровождающееся повышением количества анаэробных микроорганизмов, продуцирующих пропионовую кислоту (бактероиды, пропионибактерии и др.) [27].
Значения АИ у всех пациентов исходно отклонены в область резко отрицательных значений (ΔАИ (N)=-0,070 ед..) по сравнению с нормой, что свидетельствует об «анаэробизации» среды, приводящей к активизации анаэробных популяций микроорганизмов. Исходно отмечено повышение суммарного относительного содержания изокислот, свидетельствующего об усилении активности факультативной и остаточной протеолитической микрофлоры.
В 3-й группе после лечения наблюдалось усугубление дисбаланса микробиоты: снижалось суммарное содержание КЦЖК, повышалось относительное содержание пропионовой кислоты при снижении уровня масляной кислоты, АИ отклонялся в область более отрицательных значений (ΔАИ (норма)=-0,073 ед., ΔАИ (лечение)=-0,003 ед.), что свидетельствует в пользу нарастания количества и активности анаэробной флоры. При этом снижение уровня масляной кислоты свидетельствует о «гибели» бутират-продуцирующих микроорганизмов (фузобактерий, эубактерий, непатогенных штаммов клостридий и др.), что указывает на дистрофические изменения эпителия кишечника с дефицитом энергообеспечения на фоне воспалительного процесса.
У детей 1-й и 2-й групп, получавших Адиарин® Пробио и Адиарин® (желатина таннат), после проведенного курса лечения отмечалось повышение суммарного содержания КЦЖК, достоверное повышение относительного содержания уксусной кислоты при снижении уровня пропионовой кислоты в профиле С2-С4 кислот. Необходимо отметить менее выраженное снижение уровня масляной кислоты по сравнению с контрольной группой..
Данный факт свидетельствует о положительном воздействии на микробиоту желатина танната и штаммов LGG® и ВВ-12®, заключающемся в активизации индигенной микрофлоры, восстановлении баланса аэробной и анаэробной популяций микроорганизмов и протективном воздействии на бутират-продуцирующую микрофлору. Достоверность полученных данных подтверждается проведением линейного регрессионного анализа. В 1-й и 2-й группах значения АИ смещаются в область нормальных значений (1-я группа: ΔАИ (N) — 0,031 ед., ΔАИ после лечения — 0,101 ед.; 2-я группа: ΔАИ (N) — 0,014 ед., ΔАИ после лечения — 0,085 ед.), что свидетельствует о восстановлении внутрикишечной среды. Нормализация показателей относительного содержания изокислот указывает на снижение активности факультативной и элиминацию остаточной микрофлоры. При этом результаты обследования показали, что назначение желатина танната оказывает на динамику нормализации показателей КЦЖК более выраженное действие.
Выводы
Комплексная терапия с применением препаратов Адиарин® Пробио и Адиарин® значительно реже осложнялась развитием диарейного синдрома у детей, получавших АБТ (в 23% и 17% случаев в 1-й и 2-й группах соответственно против 47% в группе, получавшей только антибиотики) и способствовала практически у всех пациентов нормализации стула уже на 3-и сутки лечения, при этом наиболее выраженным эффектом обладал совместный прием антибиотика и желатина танната..
Назначение цитомукопротектора желатина танната и комбинации пробиотиков LGG® и BB-12® обеспечивало положительную динамику показателей КЦЖК в кале у детей в одинаковой степени. Включение данных средств в комплекс лечения детей с ОРЗ совместно с антибактериальными препаратами позволило стабилизировать метаболическую активность микробиоты за счет сохранения пула индигенных микроорганизмов, продуцирующих бутираты..
Назначение препаратов Адиарин® Пробио и Адиарин® при АБТ способствует предотвращению побочных явлений со стороны ЖКТ, в том числе антибиотик-ассоциированного диарейного синдрома, и сохранению микробиоценоза кишечника, что позволяет рекомендовать их совместное применение с антибиотиками в лечении детей с ОРЗ.
Сведения об авторах:
Мазанкова Людмила Николаевна — д.м.н., профессор, заведующая кафедрой детских инфекционных болезней педиатрического факультета ФГБОУ ДПО РМАНПО Минздрава России; 123242, Россия, г. Москва, ул. Баррикадная, д. 2/1, стр. 1; ORCID iD 0000-0002-0895-6707.
Перловская Светлана Геннадьевна — врач-педиатр ГБУЗ «ДГКБ № 9 им. Г.Н. Сперанского ДЗМ»; 123317, Россия, г. Москва, Шмитовский пр-д, д. 29; ORCID iD 0000-0001-7014-5393.
Ардатская Мария Дмитриевна — д.м.н., профессор кафедры терапии и гастроэнтерологии ФГБУ ДПО «ЦГМА»; 121359, Россия, г. Москва, ул. Маршала Тимошенко, д. 19, стр. 1А; ORCID iD 0000-0001-8150-307X.
Корсунский Анатолий Александрович — д.м.н., профессор, заведующая кафедрой педиатрии и детских инфекционных болезней педиатрического факультета ФГАОУ ВО Первый МГМУ им. И.М. Сеченова Минздрава России (Сеченовский Университет); 119991, Россия, г. Москва, ул. Трубецкая, д. 8, стр. 1; главный врач ГБУЗ «ДГКБ № 9 им. Г.Н. Сперанского ДЗМ»; 123317, Россия, г. Москва, Шмитовский пр-д, д. 29; ORCID iD 0000-0002-9087-1656.
Шестакова Изабелла Васильевна — врач клинической лабораторной диагностики ГБУЗ «ДГКБ № 9 им. Г.Н.. Сперанского ДЗМ»; 123317, Россия, г. Москва, Шмитовский пр-д, д. 29; ORCID iD 0000-0003-2428-1612.
Самарина Ольга Юрьевна — врач-бактериолог ГБУЗ «ДГКБ № 9 им. Г.Н. Сперанского ДЗМ»; 123317, Россия, г. Москва, Шмитовский пр-д, д. 29; ORCID iD 0000-0000-000-0000.
Контактная информация: Перловская Светлана Геннадьевна, e-mail: grow-up@mail.ru.
Источник финансирования: исследование выполнено при поддержке ООО «ЯДРАН».
Прозрачность финансовой деятельности: никто из авторов не имеет финансовой заинтересованности в представленных материалах или методах.
Конфликт интересов отсутствует..
Статья поступила 13.09.2021.
Поступила после рецензирования 06.10.2021.
Принята в печать 29.10.2021.
About the authors:
Lyudmila N. Mazankova — Dr. Sc. (Med.), Professor, Head of the Department of Children’s Infectious Diseases of the Pediatric Faculty, Russian Medical Academy of Continuous Professional Education; 2/1, Barrikadnaya str., Moscow, 125993, Russian Federation; ORCID iD 0000-0002-0895-6707.
Svetlana G. Perlovskaya — pediatrician, G.N. Speranskiy Children’s City Clinical Hospital No. 9; 29, Shmitovskiy pass., Moscow, 123317, Russian Federation; ORCID iD 0000-0001-7014-5393.
Mariya D. Ardatskaya — Dr. Sc. (Med.), professor of the Department of Therapy and Gastroenterology, Central State Medical Academy; 19 build. 1A, Marshal Timoshenko str., Moscow, 121359, Russian Federation; ORCID iD 0000-0001-8150-307X.
Anatoliy A. Kosunskiy — Dr. Sc. (Med.), Professor, Head of the Department of Pediatrics and Children’s Infectious Diseases of the Pediatric Faculty, I.M. Sechenov First Moscow State Medical University (Sechenov University); 8 Build. 2, Trubetskaya str., Moscow, 119991, Russian Federation; Head Doctor, G.N. Speranskiy Children’s City Clinical Hospital No. 9; 29, Shmitovskiy pass., Moscow, 123317, Russian Federation; ORCID iD 0000-0002-9087-1656.
Izabella V. Shestakova — doctor of Clinical Laboratory Diagnostics, G.N. Speranskiy Children’s City Clinical Hospital No. 9; 29, Shmitovskiy pass., Moscow, 123317, Russian Federation; ORCID iD 0000-0003-2428-1612.
Olga Yu. Samarina — bacteriologist, G.N. Speranskiy Children’s City Clinical Hospital No. 9; 29, Shmitovskiy pass., Moscow, 123317, Russian Federation; ORCID iD 0000-0000-000-0000.
Contact information: Svetlana G. Perlovskaya, e-mail: grow-up@mail.ru.
The study is supported by LLC "YADRAN".
Financial Disclosure: no authors have a financial or property interest in any material or method mentioned.
There is no conflict of interests.
Received 13.09.2021
Revised 06.10.2021
Accepted 29.10.2021.
2. Шишлова С.А. Микроэкологические нарушения кишечника и состояние иммунитета у детей-реконвалесцентов острых респираторных инфекций, пути их коррекции: автореф. дис. …канд. мед. наук. М.;2006.
3. Кондюрина Е. Г., Зеленская В.В. Терапия острых респираторных инфекций у детей с позиции доказательной медицины. Вопросы современной педиатрии. 2016;15(6):568–575. DOI: 1010.15690/vsp.v15i6.1653).
4. Баранов А.А., Намазова-Баранова Л.С., Лобзин Ю.В. и др. Острая респираторная вирусная инфекция у детей: современные подходы к диагностике и лечению. Вопросы современной педиатрии. 2017;14(2):100–108. DOI: 10.15690/pf.v14i2.1724.
5. Таточенко В.К. Антибиотики в арсенале участкового педиатра для лечения болезней органов дыхания. Лечащий врач. 2009;6:5–8.
6. McFarland L.V. Epidemiology, risk factors and treatments for antibiotic-associated diarrhea. Dig Dis. 1998;16(5):292–307. DOI: 10.1159/000016879.
7. Thomas M.R., Litin S.C., Osmon D.R. et al. Lack of effect of Lactobacillus GG on antibiotic-associated diarrhea: a randomized, placebo-controlled trial. Mayo Clinic Proc. 2001;76(9):883–889. DOI: 10.4065/76.9.883.
8. Бабаян М.Л. Современные методы профилактики антибиотик-ассоциированных диарей у детей. РМЖ. 2005;18:1206.
9. Бондаренко В.М. Метаболитные пробиотики: механизмы терапевтического эффекта при микроэкологических нарушениях. Consilium Medicum. Гастроэнтерология. 2005;7(6):437–443.
10. Ардатская М.Д., Минушкин О.Н. Дисбактериозы кишечника: эволюция взглядов, cовременные принципы диагностики и фармакологической коррекции. Consilium Medicum. Гастроэнтерология. 2006;2:4–17.
11. Малов В.А. Антибиотик-ассоциированные диареи. Клиническая микробиология и антимикробная химиотерапия. 2002;4(1):22–32.
12. Бельмер С.В., Ардатская М.Д., Акопян А.Н. Короткоцепочечные жирные кислоты в лечении функциональных заболеваний кишечника у детей: теоретическое обоснование и практическое применение М.: Прима Принт; 2015.
13. Alam S., Muchataq M. Antibiotic associated diarrhea in children. Indian Pediatr. 2009;46(6):491–496. PMID: 19556659.
14. Thomas C., Stevenson M., Riley T.V. Antibiotics and hospital acquired Clostridium difficile-associated diarrhoea: a systematic review of published epidemiological studies. J Antimicrob Chemother. 2003;51(6):1339–1350. DOI: 10.1093/jac/dkg254.
15. Захарова И.Н., Мазанкова Л.Н. Антибиотик-ассоциированные диареи у детей: проблема и решение: учебное пособие для врачей. М.: ГОУ ДПУ РМАПО Росздрава; 2011.
16. Феклисова Л.В., Мескина Е.Р. Новое поколение сорбированных бифидосодержащих пробиотиков в педиатрической практике. Альманах клинической медицины. 2005;8(1):329–338.
17. Бондаренко В.М., Рубакова Э.И., Лаврова В.А. Иммуностимулирующее действие лактобактерий, используемых в качестве основы препаратов пробиотиков. Журнал микробиологии. 1998;5:107–112.
18. Мазанкова Л.Н., Захарова И.Н., Дмитриева Ю.А. Концептуальный подход к назначению пробиотиков-синбиотиков у детей. Детские инфекции. 2010;9(1):27–32.
19. Коррекция микроэкологических нарушений. Микрофлора пищеварительного тракта. Под ред. Хавкина А.И. М.: Фонд социальной педиатрии; 2006: 171–197.
20. Бехтерева М.К., Комарова А.М., Усков А.Н. и др. Оценка эффективности желатина танната при острых инфекционных диареях у детей. Детские инфекции. 2017;16(4):58–63. DOI: 10.22627/2072-8107-2017-16-4-58-63.
21. Горелов А.В., Плоскирева А.А., Усенко Д.В. Современные подходы к патогенетической терапии острых кишечных инфекций у детей. Инфекционные болезни. 2013;11(1):87–92.
22. Мазанкова Л.Н., Корсунский А.А., Продеус А.П. и др. Совершенствование тактики биоценозсберегающей терапии при применении антибиотиков у детей с острыми кишечными инфекциями. Детские инфекции. 2017;16(3):41–49. DOI: 10.22627/2072-8107-2017-16-3-41-49.
23. European Society for Pediatric Gastroenterology Hepatology and Nutrition (ESPGHAN). (Electronic resourсe.) URL: https://www.espghan.org/ (access date: 19.08.2021).
24. European Society for Pediatric Infectious Diseases ESPID). (Electronic resourсe.) URL: https://www.espid.org/ (access date: 19.08.2021).
25. Суржик А.В. Влияние пробиотической культуры Lactobacillus rhamnosus GG на иммунный ответ организма. Вопросы современной педиатрии. 2009;2(8):54–58.
26. Hatakka K., Savilahti E., Ponka A. Effect of long term consumption of probiotic milk on infection of children attending day care centers: double blind randomized trial. BMJ. 2001;322(7298):1327–1329. DOI: 10.1136/bmj.322.7298.1327.
27. Hojsak I., Abdovic S., Szajewska H. et al. Lactobacillus GG in the Prevention of Nosocomial Gastrointestinal and Respiratory Tract Infections. Pediatrics. 2010;125(5):e1171-e1177. DOI: 10.1542/peds. 2009-2568.
28. Готтшалк Г. Метаболизм бактерий. М.: Мир; 1982.

Контент доступен под лицензией Creative Commons «Attribution» («Атрибуция») 4.0 Всемирная.
