Стратификация сердечно-сосудистого риска у пациентов с неалкогольной жировой болезнью печени и желчнокаменной болезнью
DOI: 10.32364/2587-6821-2021-5-6-377-384
Цель исследования: для повышения эффективности ведения пациентов оценить риск развития фатальных сердечно-сосудистых заболеваний (ССЗ) за 10-летний период у больных с коморбидным течением желчнокаменной болезни (ЖКБ) и неалкогольной жировой болезни печени (НАЖБП).
Материал и методы: в открытом сравнительном исследовании приняли участие 183 пациента с НАЖБП. Основную группу (n=88) составили лица с коморбидным течением НАЖБП и ЖКБ, из которых 53 — имели в анамнезе холецистэктомию (ХЭ). Группу сравнения составили пациенты только с НАЖБП (n=95). Риск фатальных ССЗ при коморбидном течении НАЖБП и ЖКБ оценивался по шкале SCORE (2019) для регионов с повышенным риском. Для лиц моложе 40 лет использовалась шкала относительного суммарного сердечно-сосудистого риска.
Результаты исследования: частота выявления ишемической болезни сердца (ИБС) положительно коррелирует с коморбидным течением НАЖБП и ЖКБ (25% в основной группе и 9,47% в группе сравнения, χ2=7,83, р<0,01, rs=0,207, р<0,01), корреляция усиливается среди лиц, перенесших ХЭ (rs=0,258, р<0,01). У лиц из группы сравнения значимо чаще выявляется предиабет (χ2=8,24, р<0,01, rs=-0,212, р<0,01). Пациенты после ХЭ имеют более высокий уровень холестерина липопротеинов низкой плотности (rs=0,228, р≤0,01). Для пациентов с НАЖБП характерны гиперлептинемия и лептинорезистентность наряду с инсулинорезистентностью. Пациенты после ХЭ показали наивысший уровень лептина (р<0,001). Лица с коморбидным течением НАЖБП и ЖКБ и ХЭ в анамнезе имели достоверно наибольший риск фатальных ССЗ в течение 10 лет (43,4%) (χ2=9,4140, p<0,01). Выявлена корреляционная связь средней силы между ХЭ и высоким сердечно-сосудистым риском (r=-0,4341, p≤0,01).
Заключение: факторы, обусловливающие коморбидное течение НАЖБП и ЖКБ, являются также факторами развития и прогрессирования ССЗ. Стратификация пациентов по группам риска развития ССЗ и метаболическому статусу может стать незаменимым инструментом в арсенале клиницистов.
Ключевые слова: сердечно-сосудистый риск, неалкогольная жировая болезнь печени, желчнокаменная болезнь, холецистэктомия.
Для цитирования: Кролевец Т.С., Ливзан М.А., Черкащенко Н.А., Горбенко А.В., Николаев Н.А. Стратификация сердечно-сосудистого риска у пациентов с неалкогольной жировой болезнью печени и желчнокаменной болезнью. РМЖ. Медицинское обозрение. 2021;5(6):377-384. DOI: 10.32364/2587-6821-2021-5-6-377-384.
T.S. Krolevets1, M.A. Livzan1, N.A. Cherkashchenko2, A.V. Gorbenko1, N.A. Nikolaev1
1Omsk State Medical University, Omsk, Russian Federation
2West Siberian Medical Center of the Federal Medical and Biological Agency,
Omsk, Russian Federation
Aim: to increase the efficacy of patient management, to assess the risk of developing cardiovascular diseases (CVD) with the fatal outcome for 10 years in patients with comorbid cholelithiasis (C) and non-alcoholic fatty liver disease (NAFLD).
Patients and Methods: 183 patients with NAFLD participated in an open comparative study. The main group (n=88) consisted of subjects with comorbid NAFLD and C, of which 53 patients have a history of cholecystectomy (CE). The comparison group consisted of patients with NAFLD only (n=95). The risk of CVD with fatal outcome in the comorbid course of NAFLD and C was assessed according to the SCORE 2019 scale for regions with an increased risk. A scale of relative total CVD risk was used for people under 40 years of age.
Results: the detection rate of CHD, is positively correlated with comorbid course of NAFLD and C (25% — in the main group, and 9.47% — in the comparison group, χ2=7.83, p<0,01, rs=0,207, R<0.01), and the correlation increases among people with CE (rs=0,258, R<0,01). In the comparison group, prediabetes was significantly more commonly detected (χ2=8.24, p<0.01, r s=-0.212, p<0,01). Patients after CE had a higher level of LDL cholesterol (rs=0.228, p≤0.01). Patients with NAFLD are characterized by hyperleptinemia and leptin resistance along with insulin resistance. Patients after CE have the highest level of leptin (p<0.001). Subjects with a comorbid course of NAFLD, C and CE in the history have a significantly higher risk of CVD with the fatal outcome for 10 years (43.4%) (χ2=9.4140, p<0,01). A correlation of mean level between CE and high CVD risk was revealed (r=-0,4341, p≤0.01).
Conclusion: the factors causing the comorbid course of NAFLD and C are also concerning the CVD progression. Stratification of patients by CVD risk groups and metabolic status can become an indispensable tool in the clinicians’ arsenal.
Keywords: cardiovascular risk, non-alcoholic fatty liver disease, cholelithiasis, cholecystectomy.
For citation: Krolevets T.S., Livzan M.A., Cherkashchenko N.A. et al. Cardiac risk stratification in patients with non-alcoholic fatty liver disease and cholelithiasis. Russian Medical Inquiry. 2021;5(6):377–384 (in Russ.). DOI: 10.32364/2587-6821-2021-5-6-377-384.
Введение
Актуальность изучения неалкогольной жировой болезни печени (НАЖБП) обусловлена риском прогрессирования заболевания (неалкогольный стеатогепатит, цирроз, гепатоцеллюлярная карцинома), а также высокой смертностью от сопутствующих кардиоваскулярных событий, в прогнозе развития которых огромную роль играет фиброз печени как компонент естественного течения заболевания [1–7]. Главными факторами повышения сердечно-сосудистого риска у больных НАЖБП являются: метаболический синдром, резистентность к инсулину и лептину, ожирение и связанное с ним субклиническое воспаление, атерогенная дислипидемия, эндотелиальная дисфункция, гиперинсулинемия и оксидативный стресс [8]. Развитие НАЖБП характеризуется повышением уровней фибриногена, С-реактивного белка и ингибитора активатора плазминогена 1, являющихся маркерами воспаления и факторами развития сердечно-сосудистых заболеваний (ССЗ) [9]. Концентрация перечисленных воспалительных цитокинов имеет прямую корреляцию с неалкогольным стеатогепатитом (НАСГ), установленным по результатам биопсии [10, 11]. Течение хронической сердечной недостаточности (ХСН) у больных с НАЖБП достоверно имеет более злокачественный характер и сопровождается более выраженным ремоделированием сердца, в частности развитием концентрической и эксцентрической гипертрофии миокарда и формированием эпикардиального жира [12].
Метаболические факторы (ожирение, инсулино- и лептинорезистентность, нарушение липидного и углеводного обмена и др.) также участвуют в формировании коморбидного течения НАЖБП и ЖКБ [13]. Интересны литературные данные об увеличении риска развития ССЗ в период формирования конкрементов и после холецистэктомии (ХЭ) [14], на этом основании мы предполагаем увеличение суммарного кардиоваскулярного риска у пациентов с НАЖБП и ЖКБ.
Столь тесная связь между развитием НАЖБП и ССЗ в условиях коморбидности открывает новые горизонты для исследований. Стратификация пациентов по метаболическому статусу и риску развития ССЗ может помочь клиницистам в формировании прогностической модели оценки тяжести течения НАЖБП и коррекции схемы ведения этих пациентов.
Цель исследования: для повышения эффективности ведения пациентов провести оценку риска развития фатальных ССЗ в течение 10 лет у больных с коморбидным течением ЖКБ и НАЖБП.
Материал и методы
Для участия в открытом сравнительном одномоментном исследовании в ходе скрининга 215 человек была отобрана исследовательская когорта в количестве 183 пациентов в возрасте от 18 до 65 лет с установленным на основании клинических рекомендаций Российского общества по изучению печени и Российской гастроэнтерологической ассоциации 2016 г. [15] диагнозом НАЖБП. Критериями исключения из исследования были: поражение печени алкогольной, вирусной, лекарственной или аутоиммунной этиологии; цирроз печени; гемохроматоз; болезнь Вильсона — Коновалова; тяжелые сопутствующие заболевания (неконтролируемая артериальная гипертензия [АГ] III стадии, декомпенсированный сахарный диабет (СД) 2 типа, ХСН III–IV функционального класса, инфаркт миокарда или инсульт в анамнезе); онкологические заболевания; алкогольная или наркотическая зависимость.
Исследование проводилось с 2018 по 2019 г. на базе терапевтического отделения ФГБУЗ ЗСМЦ ФМБА России (Омск) после рассмотрения и одобрения локальным этическим комитетом ФГБОУ ВО ОмГМУ Минздрава России (протокол № 114 от 30 ноября 2019 г.). Все участники до начала исследования предоставили информированное письменное согласие.
Исключение злоупотребления алкоголем проходило в два этапа. На первом этапе, для выявления лиц из групп риска, а также лиц с клинически значимым потреблением алкоголя, все участники проходили тестирование по стандартизованным опросникам AUDIT (Alcohol Use Disorders Identification Test) и CAGE. В результате респонденты, набравшие по опроснику AUDIT 8 и более баллов и/или 1 и более баллов по опроснику CAGE, были исключены из исследования. На втором этапе у участников исследовали содержание углевод-дефицитного трансферрина, и при показателе более 1,7% пациенты исключались из исследования.
В ходе клинических и лабораторных исследований оценивались следующие показатели: отношение окружности талии (ОТ) к окружности бедер (ОБ), индекс массы тела (ИМТ), общий анализ крови, биохимический анализ крови, липидный спектр, уровни щелочной фосфатазы (ЩФ), γ-глутамилтрансферазы (ГГТ), аспартатаминотрансаминазы (АСТ), аланинаминотрансаминазы (АЛТ), ферритина, протромбиновый индекс, международное нормализованное отношение. В дополнение к этому исследовались уровни сывороточного инсулина, лептина, адипонектина, растворимых рецепторов к лептину и фактор некроза опухоли-α (ФНО-α). Среди инструментальных методов исследования, с целью изучения структур гепатобилиарной системы и выявления стадии фиброза, проводились УЗИ органов брюшной полости и эластометрия печени.
Под коморбидностью понимается сочетанное течение двух и более хронических заболеваний у одного пациента, этиопатогенетически связанных между собой или начавшихся в одно время без взаимосвязи с активностью каждой нозологии [16]. Из пациентов с коморбидным течением НАЖБП и ЖКБ была сформирована основная группа (n=88). В свою очередь, по признаку проведенной ХЭ по поводу ЖКБ в анамнезе основную группу разделили
на 2 подгруппы: с сохранным желчным пузырем (ЖП) (подгруппа 1, n=35) и с проведенной ХЭ по поводу ЖКБ (подгруппа 2, n=53). Группу сравнения составили пациенты только с НАЖБП (n=95). Группы сравнения были сопоставимы по возрасту и полу.
Риск фатальных ССЗ при коморбидном течении НАЖБП и ЖКБ оценивался по шкале SCORE (2019) для регионов с повышенным риском. Для лиц моложе 40 лет использовалась шкала относительного суммарного сердечно-сосудистого риска. Пациентов с установленным диагнозом СД 1 или 2 типов, с ССЗ, с уровнем общего холестерина выше 8 ммоль/л или артериальным давлением выше 180/110 мм рт. ст. мы относили к группе высокого сердечно-сосудистого риска.
Статистический и графический анализ осуществлялся с помощью программного пакета Microsoft office 2019, языка программирования Python и специализированных библиотек анализа данных (NumPy, Pandas). На всех этапах статистического анализа нулевая гипотеза отвергалась при значениях р≤0,05. При статистическом анализе использовались непараметрические методы исследования: критерии Манна — Уитни и Краскела — Уоллиса; точный двухсторонний критерий Фишера и критерий сопряженности χ2 Пирсона. Взаимосвязи между показателями оценивались при помощи корреляционного анализа Спирмена (rs) и γ-теста Гудмана — Кендалла.
Результаты исследования
В общем числе (n=183) участников исследования было 127 (69,4%) мужчин и 56 (30,6%) женщин со средним возрастом 46,9 и 53,1 года соответственно. По длительности течения НАЖБП пациенты из исследуемой когорты распределились следующим образом: менее 5 лет — 121 (66%) пациент, от 5 до 10 лет — 42 (23%) пациента и более 10 лет — 20 (11%) пациентов. Срок заболевания оценивался по результатам лабораторно-инструментальных исследований: УЗИ и эластометрии печени, биохимического анализа крови, липидному профилю и маркерам цитолиза и холестаза.
При проведении корреляционного анализа были выявлены положительные связи между возрастом участников исследования, длительностью НАЖБП с имеющейся ЖКБ и ХЭ в анамнезе (rs=0,135, p≤0,01 и rs=0,168, p≤0,01 соответственно).
Оценка сопутствующей патологии представлена в таблице 1. Выявлена статистически значимая разница по частоте встречаемости ИБС среди основной группы (25%) и группы сравнения (9,47%) (χ2=7,83, р<0,01, r=0,207, р<0,01), при этом корреляция усиливалась среди лиц с ХЭ в анамнезе (r=0,258, р<0,01). У лиц из основной группы выявлена меньшая частота случаев нарушения гликемии натощак и/или ее постпрандиального уровня (χ2=8,24, р<0,01, r =-0,212, р<0,01).
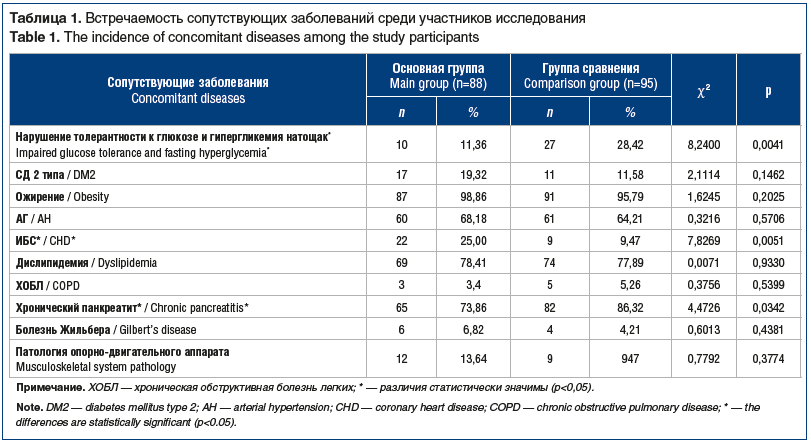
Анализ данных, полученных в ходе опроса пациентов, показал, что у лиц с коморбидным течением НАЖБП и ЖКБ (основная группа) достоверно чаще встречаются диспепсические симптомы (горечь во рту) (χ2=11,66, rs=0,147, р≤0,01), выраженность которых возрастала у пациентов после ХЭ (rs=0,231, р≤0,01), а также общие жалобы на утомляемость и слабость (χ2=11,34, rs=0,234, р≤0,01).
Абсолютно все пациенты из исследовательской когорты имели избыточную массу тела или ожирение (средний ИМТ 33,2±4,49 кг/м2). Для всех участников исследования характерен абдоминальный тип распределения подкожно-жировой клетчатки (в среднем ОТ/ОБ=1,02±0,07). Гендерных различий в величине отношения ОТ к ОБ выявлено не было. Также было установлено, что пациенты без сопутствующей ЖКБ имели достоверно более высокий уровень ОТ/ОБ, чем основная группа пациентов с сопутствующим течением ЖКБ (U=1,956, р<0,05, r=-1,977, р<0,03).
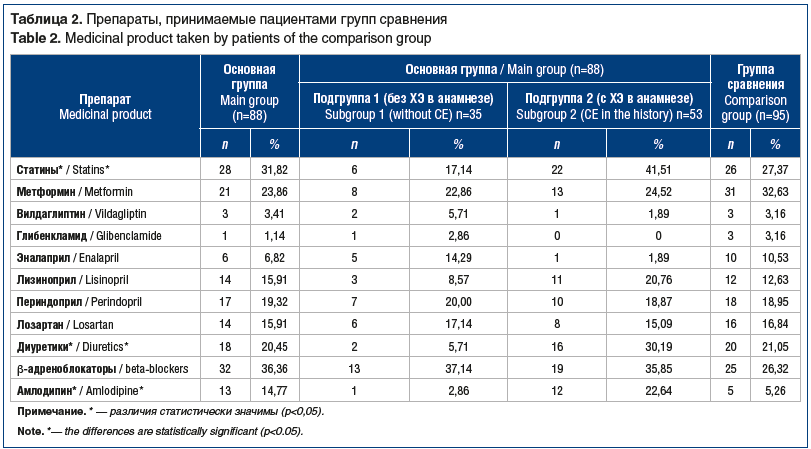
При проведении статистического анализа принимаемых участниками исследования препаратов (табл. 2) выявлено, что в группе коморбидного течения НАЖБП и ЖКБ достоверно чаще, чем в группе сравнения, принимают статины (31,82% и 27,37% соответственно) и амлодипин (14,77% и 5,26% соответственно), при этом сохранялась тенденция к большей частоте приема этих препаратов среди пациентов с ХЭ в анамнезе (подгруппа 2) (χ2=6,45, р<0,01). Однако что касается диуретиков, то достоверно чаще их принимали пациенты из группы сравнения (21,05% и 20,45% соответственно). При внутригрупповом сравнении лица из подгруппы 2 достоверно чаще пациентов из подгруппы 1 принимали диуретические препараты (30,19% и 5,71% соответственно) (χ2=7,6842, p<0,01).
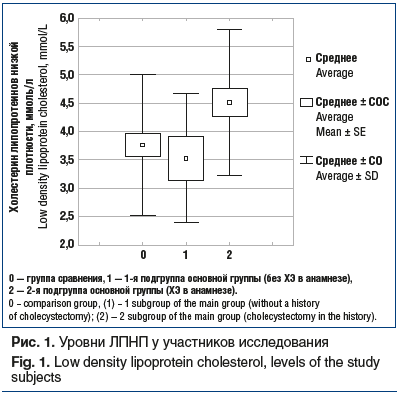
Биохимическая активность НАСГ была выявлена у 89 (53%) пациентов, при этом повышение АЛТ зарегистрировали у 55 (30,05%) пациентов, повышение АСТ — у 35 (19,13%) пациентов, повышение ГГТ — у 42 (22,95%), повышение ЩФ — у 36 (19,67%). Гипергликемия была выявлена у 27,8% пациентов и дислипидемия — у 77% пациентов. Вместе с тем у лиц из подгруппы 2 наблюдались значимо более высокие уровни холестерина в составе липопротеинов низкой плотности (ЛПНП) (rs=0,228, р≤0,01), что наглядно представлено на рисунке 1.
Результаты исследования гормонального статуса продемонстрировали статистические различия в уровнях лептина и растворимых рецепторов к лептину при общем их повышенном уровне, что говорит о лептинорезистентности и гиперлептинемии у пациентов. При сопоставимых значениях обоих показателей между подгруппой 1 (16,03 нг/мл и 8,132 нг/мл соответственно) и группой сравнения (16,5 нг/мл и 7,26 нг/мл соответственно) мы наблюдаем их двукратное увеличение в подгруппе 2 (35,6 нг/мл и 16,4 нг/мл, р<0,001).
По результатам эластометрии нами было выявлено превалирование пациентов с непрогрессирующими стадиями фиброза (F1 и F2): 64,77% в основной группе и 56,84% в группе сравнения. При этом факт проведенной ХЭ имел сильную положительную корреляционную связь с фиброзом печени (rs=0,366, р≤0,01). Общее количество пациентов без фиброза — 61 (33,3%).
Выявленные метаболические нарушения у пациентов с НАЖБП и ЖКБ, различия и статистически значимые корреляционные взаимосвязи наличия ССЗ и патологии гепатобилиарной системы позволили нам стратифицировать пациентов в зависимости от уровня сердечно-сосудистого риска. Для оценки риска развития фатальных ССЗ среди наших групп сравнения мы воспользовались шкалой SCORE (2019) для регионов с высоким риском. Все участники исследования отрицали курение в течение последних 10 лет жизни. Четыре группы риска, представляемые шкалой, мы сократили до трех, объединив высокий и очень высокий риск в одну группу (рис. 2).
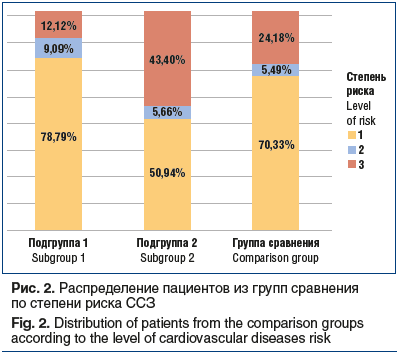
Как можно видеть на рисунке 2, большая часть (78,79%) пациентов подгруппы 1 находится в зоне низкого риска, это сопоставимо с распределением в группе среднего и высокого риска (9,09% и 12,12% соответственно). В группе сравнения большая часть (70,33%) пациентов имеет низкий уровень риска, далее следуют пациенты с высоким и средним риском (24,18% и 5,49% соответственно). Что касается подгруппы 2, то большая часть (50,94%) пациентов в ней также имеет низкий риск, однако в сравнении с остальными пациентами (с коморбидным течением НАЖБП и ЖКБ и с ХЭ в анамнезе) у них достоверно чаще (43,4%) наблюдается высокий риск фатальных ССЗ в течение 10 лет (χ2=9,4140, p<0,01). Помимо этого, в результате проведения γ-теста выявлена корреляционная связь средней силы между ХЭ и высоким сердечно-сосудистым риском (r=-0, 4341, p≤0,01).
Обсуждение
В ряде клинических исследований у части пациентов отмечена тенденция к увеличению риска ССЗ, а у части — нарушения углеводного обмена, на основании чего нами сделан вывод о том, что проведение ХЭ сочетается с большей частотой развития метаболических нарушений [17]. В частности, результаты одномоментного исследования Shen et al. продемонстрировали большую распространенность подобных нарушений у лиц с ЖКБ после ХЭ, чем у лиц с сохранным ЖП (63,5% и 53,2% соответственно) [18].
Гиперинсулинемия прямо воздействует на метаболизм липидов, повышая синтез триглицеридов и холестерина в гепатоцитах. Это вносит значительный вклад в развитие дислипидемии за счет повышения атерогенных фракций холестерина в составе ЛПНП и липопротеинов очень низкой плотности и снижения липопротеинов высокой плотности (ЛПВП) [19]. Учитывая высокую распространенность среди пациентов с НАЖБП абдоминального ожирения [20–22], представляется интересным участие гормонов жировой ткани в патогенезе патологии гепатобилиарной системы. Среди изучаемых гормонов особый интерес представляет лептин, основными функциями которого являются регуляция массы тела, энергетического обмена и пищевого поведения. Лептин ввиду его влияния на процессы фиброгенеза, гемопоэза, ангиогенеза, воспаления и иммунные реакции [23] можно рассматривать как ведущее патогенетическое звено метаболических нарушений — патологии гепатобилиарной системы и сердца. Ранее было продемонстрировано участие лептина во всех этапах формирования и прогрессирования НАЖБП [24, 25]. Известно также, что лептин оказывает влияние на секрецию холестерина желчи и на моторику ЖП и, как следствие, на формирование холестериновых камней в ЖП [26, 27].
Прогрессирование патологии печени от стеатоза к НАСГ и фиброзу в последние десятилетия рассматривается как ключевой фактор качества и продолжительности жизни [28]. Это обстоятельство, наряду с развитием метаболического синдрома у больных с коморбидным течением НАЖБП и ЖКБ, диктует необходимость оценивать риск развития ССЗ у таких пациентов.
Анализ риска фатальных ССЗ в течение 10 лет по шкале SCORE (2019) демонстрирует значительное преобладание в подгруппе 1 пациентов с низким и средним уровнем риска, что, в свою очередь, можно объяснить мобилизацией компенсаторных возможностей организма в условиях коморбидного течения НАЖБП и ЖКБ. Выявленная тенденция характерна и в отношении прогрессирования фиброза печени по данным эластометрии. В то же время наблюдается значимое преобладание пациентов с высоким и очень высоким риском в подгруппе 2 и значимая корреляция высокого риска с наличием ХЭ в анамнезе, что может говорить о ХЭ как о неблагоприятном прогностическом факторе. Также для пациентов с ХЭ в анамнезе характерно увеличение уровня ЛПНП, лептина и стадии фиброза печени, что позволяет предполагать неблагоприятное влияние данных метаболических нарушений на повышение риска развития и прогрессирования ССЗ.
С учетом вышеизложенных результатов исследования становится очевидно, что для профилактики развития кардиоваскулярных заболеваний у пациентов с НАЖБП и ЖКБ необходимо использовать патогенетически обоснованную и высокоэффективную терапию. Урсодезоксихолевая кислота (УДХК) обладает мощным литолитическим эффектом, улучшая физико-химические свойства желчи, что делает ее препаратом выбора для пероральной литолитической терапии [29, 30]. Вместе с тем имеются неоспоримые данные о том, что монотерапия УДХК при лечении НАЖБП от 5 мес. до 24 мес. достоверно значимо снижает клинико-биохимическую активность заболевания и выраженность фиброза [31]. В последние годы установлено влияние УДХК на инсулинорезистентность — один из ведущих механизмов патогенеза НАЖБП. По-видимому, это свойство связано с ее активирующим действием на рецептор клеточной поверхности для желчных кислот TGR5, который стимулирует выработку инкретинов (пептидных гормонов, секретируемых L-клетками кишечника в ответ на прием пищи), а также на фарнезоидный Х-рецептор [31]. Многочисленные зарубежные и отечественные исследования легли в основу современного применения УДХК в качестве монотерапии и в комбинации, в том числе у пациентов с НАЖБП (рекомендовано Российским кардиологическим обществом, Российским обществом по изучению печени и ведущими специалистами в данной области) [32, 33].
Российские ученые совместно с коллегами из Казахстана и Узбекистана опубликовали результаты изучения эффективности УДХК в лечении НАЖБП различных стадий и профилактике осложнений заболевания: цирроза и коронарного атеросклероза («Изучение опыта применения препарата Урсосан® (УДХК) для профилактики развития атеросклероза и фиброза печени в рутинной практике врача стационарного и амбулаторного звеньев у пациентов с неалкогольной жировой болезнью печени — УСПЕХ»). В исследовании приняли участие 207 пациентов с НАЖБП, которые имели признаки раннего атеросклероза. Все пациенты в течение 6 мес. принимали УДХК (Урсосан®) в стандартной дозе 15 мг/кг массы тела. Эффективность препарата оценивалась по динамике тестов печеночной панели (АЛТ, АСТ и ГГТ), изменению показателей липидного профиля (холестерин, триглицериды, ЛПНП, ЛПВП), оценке степени выраженности стеатоза и фиброза печени на момент включения в программу и через 6 мес. приема препарата Урсосан® с применением неинвазивных тестов (индексы FLI, NFS, FIB-4). С аналогичным интервалом по времени изучалась и сравнивалась толщина комплекса интима-медиа (ТКИМ) сонной артерии методом допплеровского УЗИ. Было обнаружено, что прием УДХК в дозе 15 мг/кг массы тела привел к статистически значимому снижению стеатоза печени (оценивался по индексу FLI) и ТКИМ, это позволяет говорить о самостоятельном гиполипидемическом эффекте УДХК, который реализуется через уменьшение инсулинорезистентности, повышение уровня ЛПВП — аполипопротеина А1. Гиполипидемический эффект УДХК увеличивается при ее использовании в комбинации с другими препаратами, в частности статинами [34].
Таким образом, УДХК может стать препаратом выбора в условиях коморбидности, так как НАЖБП и ЖКБ являются прямыми показаниями к ее применению. Имеются исследования, доказывающие эффективность УДХК в редукции фиброза печени при данной патологии, а гипохолестеринемический и антиоксидантный эффекты могут быть основанием для применения УДХК у пациентов с метаболическими нарушениями и высоким кардиоваскулярным риском.
Заключение
Из результатов анализа литературных данных и результатов проведенного исследования следует, что факторы, обусловливающие коморбидное течение НАЖБП и ЖКБ, также повышают риск развития и прогрессирования ССЗ у таких больных. Характер принимаемых препаратов и выявленные статистические закономерности подтверждают высокую частоту встречаемости ССЗ среди пациентов с НАЖБП и ЖКБ, в том числе в постхолецистэктомическом периоде.
По нашему мнению, стратификация пациентов по группам риска развития ССЗ и метаболическому статусу может стать незаменимым инструментом в арсенале клиницистов для прогностического заключения о состоянии пациентов с коморбидным течением НАЖБ и ЖКБ и коррекции схемы лечения с профилактическим кардиоваскулярным эффектом.
Однако, учитывая особенности исследуемой когорты (пациенты с ожирением и избытком массы тела), мы планируем дальнейшее изучение особенностей коморбидного течения НАЖБП и ЖКБ.
Благодарность
Редакция благодарит компанию «Промед Прага» за оказанную помощь в технической редактуре настоящей публикации.
Aknowledgement
The technical edition is supported by PRO.MED.CS Praha a.s.
Сведения об авторах:
Кролевец Татьяна Сергеевна — к.м.н., доцент кафедры факультетской терапии и гастроэнтерологии ФГБОУ ВО ОмГМУ Минздрава России; 644099, Россия, г. Омск, ул. Ленина, д. 12; ORCID iD 0000-0002-7452-7230.
Ливзан Мария Анатольевна — д.м.н., профессор, заведующая кафедрой факультетской терапии и гастроэнтерологии, ректор ФГБОУ ВО ОмГМУ Минздрава России; 644099, Россия, г. Омск, ул. Ленина, д. 12; ORCID iD 0000-0002-6581-7017.
Черкащенко Наталья Александровна — к.м.н., заведующая терапевтическим отделением, врач-гастроэнтеролог, терапевт ФГБУЗ ЗСМЦ ФМБА России; 644033, Россия, г. Омск, ул. Красный путь, д. 127; ORCID iD 0000-0003-3743-143X.
Горбенко Александр Васильевич — инспектор управления по развитию регионального здравоохранения и медицинской деятельности, ординатор кафедры факультетской терапии и гастроэнтерологии ФГБОУ ВО ОмГМУ Минздрава России; 644099, Россия, г. Омск, ул. Ленина, д. 12; ORCID iD 0000-0001-9703-9371.
Николаев Николай Анатольевич — д.м.н., доцент, профессор кафедры факультетской терапии и гастроэнтерологии, проректор по медицинской деятельности и региональному здравоохранению ФГБОУ ВО ОмГМУ Минздрава России; 644099, Россия, г. Омск, ул. Ленина, д. 12; ORCID iD 0000-0002-3758-4930.
Контактная информация: Кролевец Татьяна Сергеевна, e-mail: mts-8–90@mail.ru.
Прозрачность финансовой деятельности: работа подготовлена в рамках гранта Президента РФ для государственной поддержки ведущих научных школ (внутренний номер НШ-2558.2020.7) (соглашение № 075-15-2020-036 от 17 марта 2020 г.) «Разработка технологии здоровьесбережения коморбидного больного гастроэнтерологического профиля на основе контроля приверженности».
Конфликт интересов отсутствует.
Статья поступила 14.07.2021.
Поступила после рецензирования 06.08.2021.
Принята в печать 31.08.2021.
About the authors:
Tatiana S. Krolevets — C. Sc. (Med.), Associate Professor of the Department of Outpatient Therapy and Internal Diseases, Omsk State Medical University; 12, Lenin str., Omsk, 644099, Russian Federation, ORCID iD 0000-0002-7452-7230.
Maria A. Livzan — Dr. Sc. (Med.), Professor, Head of the Department of Faculty Therapy and Gastroenterology, Rector; Omsk state Medical University; 12, Lenin str., Omsk, 644099, Russian Federation; ORCID iD 0000-0002-6581-7017.
Natalia A. Cherkashchenko — C. Sc. (Med.), Head of the Department of Internal Medicine, gastroenterologist, therapist, West Siberian Medical Center of the Federal Medical and Biological Agency; 127, Krasnyi Put’ str., Omsk, 644033, Russian Federation; ORCID iD 0000-0003-3743-143X.
Alexander V. Gorbenko — Inspector of the Department for the Development of Regional Healthcare and Medical Activities, Resident of the Department of Faculty Therapy and Gastroenterology, Omsk State Medical University; 12, Lenin str., Omsk, 644099, Russian Federation; ORCID iD 0000-0001-9703-9371.
Nikolay A. Nikolaev — Dr. Sc. (Med.), Associate Professor of the Higher Attestation Commission, Professor of the Department of Faculty Therapy and Gastroenterology, Vice-Rector for Medical Activities and Regional Healthcare, Omsk State Medical University; 12, Lenin str., Omsk, 644099, Russian Federation; ORCID iD 0000-0002-3758-4930.
Contact information: Tatyana S. Krolevets, e-mail: mts-8–90@mail.ru.
Financial Disclosure: The paper was prepared within the scope of a grant of the President of the Russian Federation for state support of leading scientific schools (NSH-2558.2020.7) (Agreement No. 075-15-2020-036 of March 17, 2020) "Development of health-preserving technology for patient with comorbid gastroenterological profile based on adherence control".
There is no conflict of interests.
Received 14.07.2021.
Revised 06.08.2021.
Accepted 31.08.2021.
2. Кобалава Ж.Д., Конради А.О., Недогода С.В. и др. Артериальная гипертензия у взрослых. Клинические рекомендации 2020. Российский кардиологический журнал. 2020;25(3):3786. DOI: 10.15829/1560-4071-2020-3-3786.
3. Драпкина О.М. Неалкогольная жировая болезнь печени и метаболический синдром. Справочник поликлинического врача. 2008;(3):71–74.
4. Моисеев В.С., Мухин Н.А., Смирнов А.В. и др. Сердечно-сосудистый риск и хроническая болезнь почек: стратегии кардионефропротекции. Российский кардиологический журнал. 2014;(8):7–37. DOI: 10.15829/1560-4071-2014-8-7-37.
5. Николаев Н.А., Мартынов А.И., Скирденко Ю.П. и др. Управление лечением на основе приверженности. Consilium Medicum. 2020;22(5):9–18. DOI: 10.26442/20751753.2020.5.200078.
6. Мязин Р.Г. НАЖБП и сердечно-сосудистые риски: клиника, диагностика, особенности терапии. Медицинский совет. 2019;(12):82–86. DOI: 10.21518/2079-701X-2019-12-82-86.
7. Драпкина О., Корнеева О., Ивашкин В. Ожирение в практике врача-кардиолога. Врач. 2005;(1):45–47.
8. Драпкина О.М., Яфарова А.А. Неалкогольная жировая болезнь печени и сердечно-сосудистый риск: состояние проблемы. Рациональная фармакотерапия в кардиологии. 2017;13(5):645–650. DOI: 10.20996/1819-6446-2017-13-5-645-650.
9. Плотникова Е.Ю. Дислипидемия при неалкогольной жировой болезни печени как маркер сердечно-сосудистого риска. РМЖ. Медицинское обозрение. 2019;3(1–2):64–69.
10. Siddiqui M.S., Fuchs M., Idowu M.O. et al. Severity of nonalcoholic fatty liver disease and progression to cirrhosis are associated with atherogenic lipoprotein profile. Clin Gastroenterol Hepatol. 2015;13(5):1000–1008.e3. DOI: 10.1016/j.cgh.2014.10.008.
11. Корнеева О.Н., Драпкина О.М., Павлов Ч.С. и др. Неалкогольный стеатогепатит при метаболическом синдроме. Гастроэнтерология. Приложение к журналу Consilium Medicum. 2007;2:18–21.
12. Драпкина О.М., Корнеева О.Н. Континуум неалкогольной жировой болезни печени: от стеатоза печени до сердечно-сосудистого риска. Рациональная фармакотерапия в кардиологии. 2016;12(4):424–429. DOI: 10.20996/1819-6446-2016-12-4-424-429.
13. Черкащенко Н.А., Ливзан М.А., Кролевец Т.С., Чебаненко Е.В. Система поддержки врачебных решений по прогнозу метаболических рисков у больных с коморбидным течением неалкогольной жировой болезни печени и желчнокаменной болезни после холецистэктомии. Медицинский алфавит. 2020;1(30):11–17. DOI: 10.33667/2078-5631-2020-30-11-17.
14. Fan L.L., Chen B.H., Dai Z.J. The relation between gallstone disease and cardiovascular disease. Sci Rep. 2017;7(1):15104. DOI: 10.1038/s41598-017-15430-5.
15. Ивашкин В.Т., Маевская М.В., Павлов Ч.С. и др. Клинические рекомендации по диагностике и лечению неалкогольной жировой болезни печени Российского общества по изучению печени и Российской гастроэнтерологической ассоциации. Российский журнал гастроэнтерологии, гепатологии, колопроктологии. 2016;26(2):24–42. DOI: 10.22416/1382-4376-2016-26-2-24-42.
16. Ata N., Kucukazman M., Yavuz B. et al. The metabolic syndrome is associated with complicated gallstone disease. Can J Gastroenterol. 2011;25(5):274–276. DOI: 10.1155/2011/356761.
17. Shen C., Wu X., Xu C. et al. Association of cholecystectomy with metabolic syndrome in a Chinese population. PLoS One. 2014;9(2):e88189. DOI: 10.1371/journal.pone.0088189.
18. Мехтиев С.Н., Мехтиева О.А. Желчнокаменная болезнь и неалкогольная жировая болезнь печени: сочетание и прогноз. Лечащий врач. 2017;(3):77.
19. Gruzdeva O., Borodkina D., Uchasova E. et al. Leptin resistance: underlying mechanisms and diagnosis. Diabetes Metab Syndr Obes. 2019;191–198. DOI: 10.2147/DMSO.S182406.
20. Saxena N.K., Anania F.A. Adipocytokines and hepatic fibrosis. Trends Endocrinol Metab. 2015;26(3):153–161. DOI: 10.1016/j.tem.2015.01.002.
21. Pan H., Guo J., Su Z. Advances in understanding the interrelations between leptin resistance and obesity. Physiol Behav. 2014;130:157–169. DOI: 10.1016/j.physbeh.2014.04.003.
22. Ливзан М.А., Ахмедов В.А., Кролевец Т.С. и др. Информативность неинвазивных маркеров фиброза печени у пациентов с неалкогольной жировой болезнью печени. Терапевтический архив. 2016;88(12):62–68. DOI: 10.17116/terarkh2016881262-68.
23. Méndez-Sánchez N., Ponciano-Rodrigoez G., Chavez-Tapia N., Uribe M. Effects of leptin on biliary lipids: potential consequences for gallstone formation and therapy in obesity. Curr Drug Targets Immune Endocr Metabol Disord. 2005;5(2):203–208. DOI: 10.2174/1568008054064896.
24. Saraç S., Atamer A., Atamer Y. et al. Leptin levels and lipoprotein profiles in patients with cholelithiasis. J Int Med Res. 2015 Jun;43(3):385–392. DOI: 10.1177/0300060514561134.
25. Younossi Z.M., Stepanova M., Rafiq N. et al. Nonalcoholic steatofibrosis independently predicts mortality in nonalcoholic fatty liver disease. Hepatol Commun. 2017;1(5):421–428. DOI: 10.1002/hep4.1054.
26. Henson J.B., Simon T.G., Kaplan A. et al. Advanced fibrosis is associated with incident cardiovascular disease in patients with non–alcoholic fatty liver disease. Aliment PharmacolTher. 2020;51(7):728–736. DOI: 10.1111/apt.15660.
27. Targher G., Byrne C.D., Lonardo A. et al. Non-alcoholic fatty liver disease and risk of incident cardiovascular disease: A meta-analysis. J Hepatol. 2016;65(3):589–600. DOI: 10.1016/j.jhep.2016.05.013.
28. Golabi P., Otgonsuren M., de Avila L. et al. Components of metabolic syndrome increase the risk of mortality in nonalcoholic fatty liver disease (NAFLD). Medicine (Baltimore). 2018;97(13):e0214. DOI: 10.1097/MD.0000000000010214.
29. EASL Clinical Practice Guidelines on the prevention, diagnosis and treatment of gallstones. J Hepatol. 2016;65(1):146–181. DOI: 10.1016/j.jhep.2016.03.005.
30. Ивашкин В.Т., Маев И.В., Баранская Е.К. и др. Рекомендации Российской гастроэнтерологической ассоциации по диагностике и лечению желчнокаменной болезни. Российский журнал гастроэнтерологии, гепатологии и колопроктологии. 2016;26(3):64–80. DOI: 10.22416/1382-4376-2016-26-3-64-80.
31. Маевская М.В., Ивашкин В.Т., Ивашкин К.В. и др. Неалкогольная жировая болезнь печени как причина и следствие кардиометаболических осложнений. Особенности фармакотерапии. Место урсодезоксихолевой кислоты. Терапевтический архив. 2019;91(2):109–117. DOI: 10.26442/00403660.2019.02.000122.
32. Бойцов С.А., Чучалин А.Г. Диспансерное наблюдение больных хроническими неинфекционными заболеваниями и пациентов с высоким риском их развития: методические рекомендации. М.: Российское общество профилактики неинфекционных заболеваний; 2014.
33. Корнеева О.Н., Драпкина О.М. Возможности применения урсодезоксихолевой кислоты и статинов для уменьшения сердечно-сосудистого риска у больных с метаболическим синдромом и неалкогольной жировой болезнью печени. Российские медицинские вести. 2011;16(3):57–63.
34. Nadinskaia M., Maevskaya M., Ivashkin V. et al. Ursodeoxycholic acid as a means of preventing atherosclerosis, steatosis and liver fibrosis in patients with nonalcoholic fatty liver disease. World J Gastroenterol. 2021;27(10):959–975.

Контент доступен под лицензией Creative Commons «Attribution» («Атрибуция») 4.0 Всемирная.
