Ингибиторы протонной помпы — в фокусе полиморбидный пациент
В статье рассмотрена проблема выбора ингибитора протонной помпы (ИПП) у полиморбидных пациентов. На передний план в лечении таких пациентов выходит проблема полипрагмазии с высокой вероятностью развития кумулирующих побочных эффектов лекарственного взаимодействия. Представлен разбор клинического наблюдения пациента с гастроэзофагеальной рефлюксной болезнью (ГЭРБ) и сопутствующей сердечно-сосудистой патологией, метаболическим синдромом и сахарным диабетом. Разобран алгоритм обследования пациента при отсутствии лечебного эффекта на фоне приема ИПП. В качестве причины рефрактерного течения ГЭРБ рассмотрена вероятность наличия у пациентки генетически детерминированного полиморфизма изоферментов CYP2C19 и CYP3A4 в системе цитохрома Р450. Вероятнее всего, пациентка относится к так называемым быстрым метаболизаторам, и низкая эффективность терапии у нее была обусловлена тем, что метаболиты ранее назначенного ИПП не проявляли фармакологической активности. Описан механизм действия рабепразола с учетом наличия полиморфизмов гена цитохрома P450, что позволяет надежно подавлять секрецию соляной кислоты и делает его эффекты предсказуемыми. Представлены данные различных клинических исследований по межлекарственному взаимодействию при приеме рабепразола у полиморбидных пациентов. Сделаны выводы о безопасности и эффективности терапии ГЭРБ рабепразолом у пациентов с сопутствующей патологией.
Ключевые слова: межлекарственное взаимодействие, гастроэзофагеальная рефлюксная болезнь, полипрагмазия, полиморбидный пациент, ингибиторы протонной помпы, рабепразол.
Для цитирования: Казюлин А.Н., Шиндина Т.С., Щербенков И.М., Архипова C.C. Ингибиторы протонной помпы — в фокусе полиморбидный пациент. РМЖ. Медицинское обозрение. 2021;29(10):27-30.
Proton pomp inhibitors: focus on a multimorbid patient
A.N. Kazyulin1, T.S. Shindina2, I.M. Shcherbenkov3, C.C. Arkhipova4
1A.I. Yevdokimov Moscow State University of Medicine and Dentistry, Moscow
2Polyclinics No. 5, Moscow
3Multidisciplinary Clinics "Center of Endosurgery and Lithotripsy", Moscow
4LLC "Universal", Moscow
This paper discusses the selection of a proton pump inhibitor (PPI) in multimorbid patients. In these patients, polypharmacy associated with high risks of cumulative adverse effects of drug interactions comes to the fore. The authors describe a woman with gastroesophageal reflux disease (GERD) and comorbid cardiovascular disease, metabolic syndrome, and diabetes. The diagnostic algorithm in the lack of therapeutic effect of PPIs is addressed. Polymorphism of genes encoding CYP2C19 and CYP3A4 isoenzymes is considered the cause of refractory GERD. Most likely, this woman belongs to so-called rapid metabolizers. Ineffective treatment is accounted for because metabolites of a prescribed PPI have shown no pharmacological activity. The authors uncover the mechanism of action of rabeprazole given cytochrome P450 gene polymorphisms, thereby preventing hydrochloric acid secretion effectively and making drug effects predictable. Clinical studies on drug interactions in multimorbid patients rec eiving rabeprazole are addressed. Rabeprazole is an effective and safe treatment modality in patients with GERD and comorbidities.
Keywords: rabeprazol, drug interactions, gastroesophageal reflux disease, polypharmacy, multimorbid patient, proton pomp inhibitors.
For citation: Kazyulin A.N., Shindina T.S., Shcherbenkov I.M., Arkhipova C.C. Proton pomp inhibitors: focus on a multimorbid patient. RMJ. 2021;10:27–30.
Введение
Последние десятилетия развития медицины ознаменованы сменой научной парадигмы и началом перехода к эпохе «полиморбидной» медицины. Согласно [1] распространенность полиморбидности варьировала от 13% до 95% в зависимости от изученной популяции, способа сбора и регистрации данных о заболеваемости. Даже у пациентов 18 лет и старше распространенность полиморбидности составила 12,9%, а у пациентов старше 65 лет доходила до 95,1% [1].
В настоящее время определение полиморбидности подразумевает наличие по меньшей мере двух хронических заболеваний у одного пациента одновременно, при этом одно заболевание не обязательно более значимое, чем другие [2].
Значимой проблемой для всех практикующих врачей является необходимость проведения полиморбидным пациентам многокомпонентной терапии. Лечение полиморбидных расстройств требует от клинициста высокого уровня профессионализма и широкого круга знаний в области смежных специальностей.
На передний план выходит проблема полипрагмазии с высокой вероятностью развития кумулирующих побочных эффектов лекарственного взаимодействия у пациента и формирования новых нозологических форм, утяжеляющих течение базовых заболеваний (рис. 1) [3, 4].
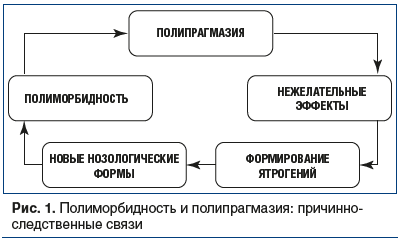
Еще в 2005 г. в ряде исследований было показано, что среднее количество препаратов, принимаемых коморбидными пациентами, составляет 10,5. При этом в 96% случаев лечащий врач не имел представления о реальном количестве препаратов, назначенных смежными специалистами [5, 6].
Согласно статистическим данным широкий диапазон сочетанной патологии у пациентов с заболеваниями ЖКТ в первую очередь включает в себя ишемическую болезнь сердца (ИБС), артериальную гипертензию (АГ), ожирение, заболевания опорно-двигательного аппарата (остеоартрит и др.) и сахарный диабет (СД) [7–9].
Среди заболеваний органов ЖКТ наибольшую распространенность имеет гастроэзофагеальная рефлюксная болезнь (ГЭРБ). По данным многоцентрового исследования, треть пациентов, обращающихся амбулаторно к врачу с разными заболеваниями, имеют признаки ГЭРБ [10].
Также к увеличению числа воспалительных заболеваний пищевода у пациентов с ИБС, АГ, заболеваниями опорно-двигательного аппарата приводит прием нестероидных противовоспалительных препаратов (НПВП), анальгетиков, антиагрегантов и антикоагулянтов. Это требует проведения длительной сопутствующей терапии ингибиторами протонной помпы (ИПП) для профилактики эрозивно-язвенного поражения пищевода, желудка и двенадцатиперстной кишки.
Все вышесказанное определяет актуальность своевременной диагностики и терапии ГЭРБ у пациентов с сопутствующими заболеваниями [10–12].
Выбор ИПП у полиморбидных пациентов при ГЭРБ
Приоритетным направлением фармакотерапии ГЭРБ, согласно многочисленным национальным рекомендациям и обзорам, на современном этапе остается кислотосупрессия с назначением ИПП в адекватной дозировке и длительностью их применения в зависимости от формы рефлюксной болезни [13].
Ингибитор протонной помпы впервые был синтезирован в 1979 г. Данная группа препаратов хорошо переносится, и частота наступления неблагоприятных событий сопоставима с частотой при приеме плацебо в рандомизированных исследованиях [14].
В Российской Федерации зарегистрировано 6 групп ИПП: омепразол, лансопразол, пантопразол, рабепразол, эзомепразол и декслансопразол.
Ингибиторы протонной помпы снижают базальную и стимулированную желудочную секрецию независимо от природы раздражителя. Биотрансформация ИПП в различной степени происходит в печени. Окислительный метаболизм проходит с участием субстратспецифичных изоферментов 2 и 3 семейства цитохрома Р450 (CYP450), а также изоформы CYP2C19. Потенциал межлекарственного взаимодействия выше у тех лекарственных препаратов, в метаболизме которых участвует изофермент CYP2C19 (например, диазепам, циталопрам, имипрамин, кломипрамин, фенитоин). Одновременный прием ИПП с этими препаратами может увеличивать их концентрацию в плазме крови, что требует корректировки дозы [15].
Такие ИПП, как пантопразол и рабепразол, имеют особенности метаболизма, в связи с чем риск взаимодействия с другими ксенобиотиками на уровне системы CYP450 у них минимальный (табл. 1) [17–19].
![Таблица 1. Показатели фармакокинетики ИПП при разных типах CYP2С19 [16] Таблица 1. Показатели фармакокинетики ИПП при разных типах CYP2С19 [16]](/upload/medialibrary/9ff/27-2.png)
Рабепразол имеет преимущественно неэнзиматический нецитохромовый метаболизм. Основным метаболитом рабепразола является тиоэфир. Около 90% рабепразола выводится с мочой, главным образом в виде двух метаболитов: конъюгата меркаптуровой кислоты и карбоновой кислоты. Оставшаяся часть принятого рабепразола натрия выводится с калом. Суммарное выведение составляет 99,8% [14–16]. Данные свойства рабепразола дают возможность использования его у полиморбидных пациентов с минимальным риском полипрагмазии.
Например, S. Irani et al. [20] показали, что при одновременном приеме рабепразола и ацетилсалициловой кислоты (АСК) значительно снижается количество антральных эрозий. Эти результаты свидетельствуют о том, что профилактика рабепразолом может начинаться одновременно с приемом АСК.
Особенности метаболизма рабепразола также позволяют говорить о стимуляции защитных факторов пищевода. J. Sarosiek et al. [21] показали, что у пациентов с ГЭРБ наблюдалось значительное снижение секреции муцина пищевода, а после лечения рабепразолом этот показатель значительно возрос.
Проводился анализ риска тяжелых нежелательных сердечно-сосудистых явлений при комбинированной терапии рабепразолом и клопидогрелом. Было показано, что рабепразол можно считать препаратом выбора из группы ИПП при комбинированной терапии с клопидогрелом [17, 18].
Следует помнить, что в основном прием ИПП у полиморбидных пациентов на фоне сопутствующей терапии проводится длительное время. В связи с этим интересные данные получены в исследовании G. Rindi et al. [22]. В течение 5 лет они наблюдали за пациентами с ГЭРБ, которые принимали омепразол и рабепразол на протяжении указанного периода, и проводили оценку влияния данных ИПП на слизистую оболочку желудка, Helicobacter pylori (HP) и состояния клеток ECL. Это исследование подтвердило связь между гиперплазией клеток ECL и повышенными концентрациями гастрина в сыворотке крови, но не выявило доказательств того, что это прогрессирует до высоких степеней гиперплазии в течение 5 лет лечения рабепразолом или омепразолом.
Анализируя данные литературы, можно суммировать наиболее значимые положительные эффекты рабепразола:
эффект рабепразола максимален уже после первого приема (препарат активируется в широком диапазоне pH 0,8–4,9);
доза рабепразола ниже по сравнению с дозами других ИПП (наивысшая фармакологическая активность);
рабепразол надежно подавляет секрецию соляной кислоты, эффекты препарата предсказуемы; у рабепразола минимальный риск межлекарственных взаимодействий;
препарат обладает рядом плейотропных эффектов.
С учетом всего вышеизложенного рабепразол может быть препаратом выбора у полиморбидных пациентов с ГЭРБ.
Клиническое наблюдение
Пациентка Р., 51 год, обратилась с жалобами на стойкую, практически ежедневную изжогу, усиливающуюся после приема острой или жирной пищи, кофе и в ночные часы, сопровождающуюся дискомфортом в области солнечного сплетения и приводящую к пробуждению ночью и ухудшению качества сна, першению в горле в утренние часы; на ноющие боли в эпигастрии натощак и при длительных перерывах в приеме пищи.
Анамнез заболевания: изжога беспокоит длительное время, носит периодический характер. В 2016 г. в связи с жалобами на изжогу проводилось обследование, при эзофагогастродуоденоскопии (ЭГДС) были выявлены: недостаточность кардиального жома, катаральный рефлюкс-
эзофагит, дуоденогастральный рефлюкс. В связи с изжогой эпизодически принимала бикарбонат натрия, невсасывающиеся антациды, короткими 2–3-дневными курсами ИПП (омепразол) с положительным эффектом. В течение последних 5–6 мес., на фоне прибавки массы тела на 10 кг, частота и интенсивность изжоги выросли, появились дискомфорт и боли в эпигастральной области после длительных интервалов между приемами пищи и проходили вскоре после еды, появилось першение в горле по утрам. Прием антацидных препаратов не сопровождался видимым эффектом. Обратилась к терапевту, рекомендован прием пантопразола 20 мг по 1 таблетке 2 р/сут. На фоне терапии интенсивность изжоги и болей уменьшилась.
Из анамнеза жизни: вредные привычки — курение с 20 лет по 5–7 сигарет в сутки, нерегулярное питание, иногда с большими интервалами между приемами пищи (до 5–6 ч), с преобладанием позднего (в 21:00) ужина.
Перенесенные заболевания: ОРВИ, детские инфекции.
Оперативные вмешательства: кесарево сечение в 1992 г., аппендэктомия в 1985 г. Наследственность по органам ЖКТ не отягощена.
Аллергологический анамнез не отягощен.
Рост — 170 см, масса тела — 89 кг (индекс массы тела — 32,4 кг/м2).
Сопутствующие заболевания: СД 2 типа, ожирение 1-й степени, гипертоническая болезнь 2-й степени, риск 2.
Пациентка постоянно принимает АСК 75 мг после ужина, метформин 1000 мг 2 р/сут, розувастатин 10 мг вечером после еды, пантопразол 40 мг 1 р/сут, эналаприл 5 мг в день.
Объективный статус: состояние удовлетворительное, нормостенического телосложения, повышенного питания. Кожа и видимые слизистые физиологической окраски, тургор сохранен. Язык обложен желтоватым белым налетом у корня. Живот округлой формы, обе его половины участвуют в акте дыхания, увеличен в размерах за счет подкожно-жировой клетчатки, умеренно вздут, при пальпации мягкий, болезненный в эпигастрии. Перитонеальные симптомы отрицательные. Печень у края реберной дуги, край печени ровный, безболезненный. Размеры по Курлову 13×12×10 см. Симптомы Мерфи, Ортнера, Кера отрицательные. Селезенка не увеличена. Симптом поколачивания отрицательный с обеих сторон. Мочеиспускание свободное. Стул регулярный, полуоформленный (тип 5 по Бристольской шкале), без патологических примесей.
Проведено обследование: общий анализ крови, общий анализ мочи, биохимический анализ крови с определением печеночного и липидного профиля, ЭКГ, ЭГДС, УЗИ органов брюшной полости, 24-часовая рН-метрия пищевода и желудка, диагностика инфекции HP 2 методами.
Результаты исследований. Клинический анализ крови — основные показатели в пределах нормы. В биохимическом анализе крови — незначительное повышение активности трансаминаз: АлАТ — 87 Ед/л, АсАТ — 57 Ед/л, γ-глутамилтранспептидаза — 84 Ед/л, дислипидемия.
ЭКГ: ЧСС 65, ритм синусовый. Горизонтальное положение ЭОС.
Эзофагогастродуоденоскопия: выявлены единичные изолированные линейные эрозии длиной до 0,5 см на одной продольной складке слизистой оболочки пищевода. Кардия смыкается не полностью. Эритематозная гастропатия слабой степени. Дуоденогастральный рефлюкс. Экспресс-тест на наличие НР-инфекции — отрицательный. Исследование крови методом ИФА в отношении НР также дало отрицательный результат.
При УЗИ органов брюшной полости: ультразвуковые признаки диффузных изменений печени и поджелудочной железы по типу жировой инфильтрации. Деформация и полип желчного пузыря. Признаки дисхолии. Добавочная долька селезенки.
Потребность в суточной рН-метрии пищевода была обусловлена сохранением симптоматики на фоне применения пантопразола в дозировке 40 мг/сут. Исследование позволило определить наличие патологических рефлюксов, сопоставимых по времени с имеющимися у пациентки симптомами, констатировать значимое увеличение времени экспозиции кислого содержимого желудка на слизистую оболочку пищевода. Результат: эпизоды кислых (рН<4) рефлюксов в сутки — более 75, продолжительность периодов с внутрипищеводным рН<4,0 составила 2,5 ч с преимущественным снижением в ночные часы — с 03:00 до 06:00. Индекс De Meester (составной показатель кислотных рефлюксов) значительно выше нормы в дистальном отделе пищевода — 34,7 (N<14,7). Заключение: данные анализа суточной рН-метрии пищевода наиболее характерны для ГЭРБ с выраженным кислым рефлюксом.
По данным исследований выставлен диагноз: Гастроэзофагеальная рефлюксная болезнь, эрозивный рефлюкс-эзофагит стадии А (по Лос-Анджелесской классификации). Недостаточность кардии. Функциональная диспепсия. Хроническая функциональная диспепсия. Неалкогольная жировая болезнь печени в стадии стеатогепатита, минимальной степени активности. Дискинезия желчевыводящих путей, взвесь в желчном пузыре. Холестероз (полиповидная форма) желчного пузыря.
На основании жалоб пациентки предварительное предположение о наличии ГЭРБ было подтверждено двумя исследованиями: ЭГДС и суточной рН-метрией.
Диагноз функциональной диспепсии поставлен на основании жалоб на тощаковые эпигастральные боли в эпигастрии при отсутствии органического поражения слизистой оболочки желудка и отсутствии инфицирования НP. В данном случае имеет место синдром перекреста: сочетание ГЭРБ и функциональной диспепсии.
Ранее назначенный ИПП пантопразол в дозировке 40 мг/сут оказался неэффективным в купировании симптомов ГЭРБ и диспептических расстройств.
Согласно полученным данным 24-часовой рН-метрии имел место феномен ночного кислотного прорыва с характерной, избыточной для данного времени суток, желудочной секрецией и снижением уровня рН<4, несмотря на прием ИПП.
Вероятнее всего, принимаемый пациенткой ИПП способен ингибировать только активные протонные помпы в канальцах париетальной клетки, практически не влияя на помпы, находящиеся в состоянии покоя.
Причиной рефрактерного течения ГЭРБ может быть наличие у пациентки генетически детерминированного полиморфизма изоферментов CYP2C19 и CYP3A4 в системе цитохрома Р450. Вероятнее всего, пациентка относится к так называемым быстрым метаболизаторам, и низкая эффективность терапии у нее обусловлена тем, что метаболиты ранее назначенного ИПП не проявляют фармакологической активности.
С учетом полученных данных исследований (рН-метрия на фоне ИПП пантопразола в дозировке 40 мг/сут, ЭГДС), сопутствующей патологии и терапии принято решение о смене ИПП из группы рабепразола, сочетающего высокую эффективность и безопасность. Данный препарат в значительно меньшей степени метаболизируется через систему цитохрома Р450, тем самым показывая высокую предсказуемость антисекреторного эффекта как у быстрых, так и у медленных метаболизаторов, и снижает риски полипрагмазии у коморбидных пациентов. Избыточная масса тела и ожирение — одна из частых причин возникновения резистентности к проводимой терапии ГЭРБ. У пациентов повышается внутрибрюшное, а следовательно, интрагастральное давление, что приводит к появлению многочисленных преходящих расслаблений нижнего пищеводного сфинктера.
Пациентке были рекомендованы модификация образа жизни, коррекция физической активности, консультация диетолога. Снижение массы тела может способствовать не только уменьшению выраженности рефлюксов, но и нормализации гликемического профиля с коррекцией дозы или полной отменой сахароснижающих препаратов. С учетом ночных прорывов рекомендован сон с приподнятым головным концом кровати. Проведена коррекция терапии с отменой пантопразола и назначением рабепразола (РАЗО®) в дозировке 20 мг 1 р/сут — 1 мес., далее снижение дозировки до 10 мг/сут в течение 6 мес., препарат хондроитина сульфата по 10 мл (1 пакетик-саше) через 30 мин после основных приемов пищи и перед сном — 2 нед.
Пациентка при повторном визите через 2 мес. сообщила о полном купировании болевого синдрома и изжоги в течение 1-й недели терапии. В 1-й месяц терапии жалобы были полностью купированы, на фоне поддерживающей монотерапии рабепразолом в дозировке 10 мг/сут рецидива симптоматики не было.
Заключение
Полиморбидные пациенты, страдающие ГЭРБ на фоне ожирения, требуют персонифицированной терапии. При выборе конкретного ИПП должны учитываться риски межлекарственных взаимодействий и нежелательных реакций на фоне полипрагмазии и назначения ИПП. Рабепразол является оптимальным препаратом для лечения ГЭРБ у пациентов с избыточной массой тела и ожирением. По сравнению с другими ИПП препарат характеризуется максимально быстрым наступлением антисекреторного эффекта у пациентов с рефрактерной ГЭРБ, обусловленной ожирением. Кроме того, он обеспечивает длительный и стойкий контроль кислотопродуцирующей функции желудка независимо от генетического полиморфизма, позволяет добиться более предсказуемого антисекреторного эффекта у пациентов с ожирением.
Таким образом, в арсенале клиницистов для терапии полиморбидных пациентов имеется препарат, который сочетает высокую клиническую эффективность, плейотропные эффекты, безопасность применения даже в условиях полипрагмазии при коморбидности, экономическую доступность, производится в соответствии с критериями GMP.
2. Turner A., Mulla A., Booth A. et al. An evidence synthesis of the international knowledge base for new care models to inform and mobilise knowledge for multispecialty community providers (MCPs). Syst Rev. 2016;5(1):167. doi: 10.1186/s13643-016-0346-x.
3. Лазебник Л.Б. Полиморбидность у пожилых. Сердце. 2007;7:25–27 [Lazebnik L.B. Polymorbidity in the elderiy. Serdce. 2007;7:25–27 (in Russ.)].
4. Lovell M. Caring for the elderly: Changing perceptions and attitudes. J Vasc Nurs. 2006;24(1):22–26.
5. Pilotto A., Scarcelli C., Niro V. et al. Comorbidity and polypharmacy in the elderly. G Gerontol. 2005;53:57–62.
6. Rengo E., Viscontt C., Mosciiella S. et al. Comorbidity in the elderly: epidemiology and clinical characteristics. J Gerontol. 2005;53(SUPPL. l):35–38.
7. Вёрткин А.Л., Румянцев М.А., Скотников А.С. Коморбидность. Клиническая медицина. 2012;(10):4–11. [Vertkin A.L., Rumyantsev M.A., Skotnikov A.S. Comorbidity. Clinical medicine. 2012;(10):4–11 (in Russ.)].
8. Ивашкин В.Т. Рациональная фармакотерапия заболеваний органов пищеварения. Литерра, 2003 [Ivashkin V.T. Rational pharmacotherapy of diseases of the digestive system. M.: Literra; 2003 (in Russ.)].
9. Malagelada J.R., Rees W.D., Mazzotta L.J., Go VL. Gastric motor abnormalities in diabetic and postvagotomy gastroparesis: effect of metoclopramide and bethanechol. Gastroenterology. 1980;78(2):286–93. PMID: 7350052.
10. Лазебник Л.Б., Машарова А.А., Бордин Д.С. и др. Многоцентровое исследование «Эпидемиология гастроэзофагеальной рефлюксной болезни в России» (МЭГРЕ): первые итоги. Экспериментальная и клиническая гастроэнтерология. 2009;(6):4–12. [Lazebnik L.B., Masharova A.A., Bordin D.S. et al. Multicenter study «Epidemiology of gastroesophageal reflux disease in Russia» (MEGRE): first results. Experimental and Clinical Gastroenterology. 2009;(6): 4–12 (in Russ.)].
11. Губергриц Н.Б, Крюк Н.А. Особенности лечения больных хроническим панкреатитом в сочетании с гастроэзофагеальной рефлюксной болезнью. Гастроэнтерология Санкт-Петербурга. 2007;1–2:114. [Gubergrits N.B., Kryuk N.A. Features of the treatment of patients with chronic pancreatitis in combined with gastroesophageal reflux disease. Gastroenterology of St. Petersburg.. 2007;1–2:114 (in Russ.)].
12. Васильев Ю.В., Машарова А.А., Янова О.Б. Гастроэзофагеальная рефлюксная болезнь, сочетающаяся с хроническим панкреатитом и язвенной болезнью. Клинико-эпидемиологические и этно-экологические проблемы заболеваний органов пищеварения. Красноярск. 2005:18–19. [Vasiliev Yu.V., Masharova A.A., Yanova O.B. Gastroesophageal reflux disease, combined with chronic pancreatitis and peptic ulcer disease. Clinical-epidemiological and ethno-ecological problems of diseases of the digestive system. Krasnoyarsk. 2005:18–19 (in Russ.)].
13. Ивашкин В.Т., Маев И.В., Трухманов А.С. и др. Рекомендации Российской гастроэнтерологической ассоциации по диагностике и лечению гастроэзофагеальной рефлюксной болезни. Российский журнал гастроэнтерологии, гепатологии, колопроктологии. 2020;30(4):70–97. Ivashkin V.T., Maev I.V., Trukhmanov A.S. et al. Recommendations of the Russian Gastroenterological Association in Diagnosis and Treatment of Gastroesophageal Reflux Disease. Russian Journal of Gastroenterology, Hepatology, Coloproctology. 2020;30(4):70–97 (in Russ.)]. DOI: 10.22416/1382-4376-2020-30-4-70-97.
14. Moayyedi P., Leontiadis G.I. The risks of PPI therapy. Nat Rev Gastroenterol Hepatol. 2012;9:132–139. DOI: 10.1038/nrgastro.2011.272.
15. Кропова О.Е. Шиндина Т.С., Максимов М.Л. Применение ингибиторов протонной помпы и связанные с этим риски. РМЖ. 2007;17:1258–1261. [Kropova O.E., Shindina T.S., Maksimov M.L. Proton pump inhibitors and risks associated with their using. RMJ. 2017;17: 1258–1261 (in Russ.)].
16. Horn J. Review article: relationship between the metabolism and efficacy of proton pump inhibitors — focus on rabeprazole. Aliment Pharmacol Ther. 2004;20:11–19. DOI: 10.1111/j.1365-2036.2004.02161.x.16.
17. Niu Q., Wang Z., Zhang Y. et al. Combination use of clopidogrel and proton pump inhibitors increases major adverse cardiovascular events in patients with coronary artery disease: a meta-analysis. J Cardiovasc Pharmacol Ther. 2017;22(2):142–152. DOI: 10.1177/1074248416663647.
18. Трухан Д.И., Гришечкина И.А. Актуальные лекарственные взаимодействия: в фокусе — ингибиторы протонной помпы и клопидогрел. Consilium Medicum. 2017;19:49–52. [Trukhan D.I., Grishechkina I.A. Actual acpects of anti-secretor therapy of gastroesophageal reflux disease. Consilium Medicum. 2017;19:49–52 (in Russ.)].
19. Liu L.P., Wang Y., Si R. et al. Esomeprazole and rabeprazole did not reduce antiplatelet effects of aspirin/clopidogrel dual therapy in patients undergoing percutaneous coronary intervention: a prospective, randomized, case-control study. Exp Opin Pharmacother. 2016;17(1):7–16. DOI: 10.1517 / 14656566.2016.1110145.
20. Irani S., Krevsky B., Desipio J. et al. Rapid protection of the gastroduodenal mucosa against aspirin-induced damage by rabeprazole. Aliment Pharmacol Ther. 2008;27(6):498–503. DOI: 10.1111/j.1365-2036.2008.03600.x.
21. Sarosiek I., Olyaee M., Majewski M. et al. Significant Increase of Esophageal Mucin Secretion in Patients with Reflux Esophagitis After Healing with Rabeprazole: Its Esophagoprotective Potential. Dig Dis Sci. 2009;54:2137–2142. DOI: 10.1007/s10620-008-0589-z.18.
22. Rindi G., Fiocca R., Morocutti A. et al. European Rabeprazole Study Group. Effects of 5 years of treatment with rabeprazole or omeprazole on the gastric mucosa. Eur J Gastroenterol Hepatol. 2005;17(5):559–566. DOI: 10.1097/00042737-200505000-00013.

Контент доступен под лицензией Creative Commons «Attribution» («Атрибуция») 4.0 Всемирная.
