Эрозивно-язвенные гастродуоденопатии у пациентов с атеросклерозом артерий нижних конечностей
Пациенты с атеросклерозом артерий нижних конечностей имеют факторы риска эрозивно-язвенных гастродуоденопатий. В настоящее время имеется мало исследований частоты и структуры заболеваний органов пищеварения у пациентов с атеросклерозом артерий нижних конечностей.
Цель исследования: оценить частоту и клинико-эндоскопическую характеристику эрозивно-язвенных гастродуоденопатий у пациентов с различной тяжестью течения атеросклероза артерий нижних конечностей.
Материал и методы: в исследовании приняли участие 60 пациентов с атеросклерозом артерий нижних конечностей IIA–IV стадии по Фонтэну (1–3 степень по Рутерфорду): 1-я группа — 26 пациентов без хронической ишемии нижних конечностей (ХИНК),
2-я группа — 34 пациента с ХИНК, среди них 41 (68,3%) мужчина и 19 (31,7%) женщин. Медиана возраста больных составила
67,0 (61,0–74,8) лет. Всем пациентам проводили мультиспиральную компьютерную томоангиографию висцеральных ветвей брюшной аорты и артерий нижних конечностей, эзофагогастродуоденоскопию (ЭГДС), щипковую биопсию слизистой антрального отдела и тела желудка с последующим морфологическим исследованием.
Результаты исследования: заболевания верхних отделов желудочно-кишечного тракта (ЖКТ) были выявлены у 53 (88,3%) пациентов с атеросклерозом артерий нижних конечностей, среди них эрозивно-язвенные поражения верхних отделов ЖКТ были выявлены у 34 (64,2%). Между пациентами 1-й и 2-й групп выявлены статистически значимые различия в частоте заболеваний верхних отделов ЖКТ: у пациентов без ХИНК данный показатель составил 20 (77,0%), при наличии ХИНК — 33 (97%), р=0,017. Среди пациентов с ХИНК эрозии и язвы желудка и ДПК встречались значимо чаще — в 75,8% случаев, среди больных без ХИНК — в 45% случаев (р=0,024).
Заключение: у пациентов с атеросклерозом артерий нижних конечностей в 64,2% случаев выявлены эрозивно-язвенные поражения гастродуоденальной зоны, которые чаще встречались у больных с ХИНК. При этом клинические проявления заболеваний верхних отделов ЖКТ присутствовали только у 48,3% больных.
Ключевые слова: заболевания периферических артерий, хроническая ишемия нижних конечностей, гастродуоденопатии, эрозивно-язвенные гастродуоденопатии, атеросклероз артерий нижних конечностей, хронический атрофический гастрит, хронический неатрофический гастрит, мезентериальная ишемия.
Для цитирования: Долгушина А.И., Селянина А.А., Кузнецова А.С., Барышников А.А., Алипанахов М.Р., Молчанова А.Р. Эрозивно-язвенные гастродуоденопатии у пациентов с атеросклерозом артерий нижних конечностей. РМЖ. Медицинское обозрение. 2019;27(12):69-72.
Erosive and ulcerative gastroduodenopathy in patients with lower extremity vascular disease
A.I. Dolgushina1, A.A. Selyanina1, A.S. Kuznetsova1, A.A. Baryshnikov2, M.R. Alipakhanov2, A.R. Molchanova1
1South Ural State Medical University, Chelyabinsk
2Chelyabinsk Regional Clinical Hospital
Patients with lower extremity vascular disease (LEVD) have risk factors of erosive and ulcerative gastroduodenopathy. Currently, there are few studies on the incidence and structure of digestive diseases in patients with LEVD.
Aim: to assess the incidence and clinical and endoscopic characteristics of erosive and ulcerative gastroduodenopathy in patients with different severity of LEVD.
Patients and Methods: the study involved 60 patients with IIA-IV stage LEVD according to Fontaine (I-III grade according to Rutherford): group I — 26 patients without chronic lower limb ischemia (CLLI), group II — 34 patients with CLLI, among them 41 (68.3%) men and 19 (31.7%) women. The median age of patients was 67.0 (61.0–74.8) years. All patients underwent multislice computed tomoangiography (MSCT-AG) of visceral branches in the abdominal aorta and lower limb arteries, esophagogastroduodenoscopy (EGDS), punch biopsy of the antral mucosa and the stomach body with the subsequent morphological examination.
Results: diseases of the upper gastrointestinal tract (GIT) were detected in 53 (88.3%) patients with LEVD, among them erosive and ulcerative lesions of the upper GIT — in 34 (64.2%). Statistically significant differences in the upper GIT diseases incidence were revealed between patients of groups I and II: in patients without CLLI, this parameter was 20 (77.0%), in the presence of CLLI — 33 (97%), p=0.017. Erosions, gastric ulcers and duodenal bulb ulcers were significantly more common in 75.8% of patients with CLLI, and in 45% of patients without CLLI (p=0.024).
Conclusion: in patients with LEVD, erosive and ulcerative lesions in the gastroduodenal area were revealed in 64.2%, which were more common in patients with CLLI. At the same time, disease clinical manifestations in the upper GIT occurred only in 48.3% of patients.
Keywords: peripheral arterial disease, chronic lower limb ischemia, gastroduodenopathy, erosive and ulcerative gastroduodenopathy, lower extremity vascular disease, chronic atrophic gastritis, chronic nonatrophic gastritis, mesenteric ischemia.
For citation: Dolgushina A.I., Selyanina A.A., Kuznetsova A.S. et al. Erosive and ulcerative gastroduodenopathy in patients with lower extremity vascular disease. RMJ. 2019;12:69–72.
Введение
Атеросклероз артерий нижних конечностей значительно снижает качество жизни пациентов, сопровождается высоким риском ампутаций и является независимым предиктором сердечно-сосудистой заболеваемости и смертности [1]. Известно, что заболевания периферических артерий являются причиной 12–15% смертей в Европе [2].
Согласно рекомендациям Европейского общества кардиологов и Европейского общества сосудистых хирургов (2017) диагноз хронической ишемии нижних конечностей (ХИНК) устанавливается при наличии ишемической боли в покое, без или с признаками ишемического некроза (язвами, гангреной) или инфекции [3]. Лечение пациентов с ХИНК является сложной и многофакторной задачей, которая обусловлена прежде всего наличием сопутствующей патологии и мультифокального атеросклеротического поражения артерий. ХИНК ассоциируется с 3-кратным увеличением риска инфаркта миокарда, инсульта и смерти от сердечно-сосудистых заболеваний в сравнении с пациентами, имеющими перемежающуюся хромоту [4, 5]. По данным исследования M.H. Criqui et al. (2009), больные с периферическим атеросклерозом имеют в 6 раз выше риск кардиоваскулярной смерти в сравнении с общей популяцией [6].
Несмотря на то, что данная категория пациентов характеризуется наличием значительного количества факторов риска (курение, выраженная боль в конечности, постоянная потребность в приеме нестероидных противовоспалительных препаратов (НПВП) и антиагрегантов), число исследований, направленных на оценку частоты и структуры заболеваний органов пищеварения у пациентов с атеросклерозом артерий нижних конечностей, в настоящее время ограничено [7]. Актуальность данной проблемы также связана с частым развитием гастродуоденальных кровотечений во время реконструктивных оперативных вмешательств на артериях нижних конечностей [7]. По данным некоторых исследований, эрозивно-язвенные гастропатии встречаются у 30–35% пациентов с атеросклерозом артерий нижних конечностей [8], другие работы демонстрируют более высокую распространенность эрозий и язв гастродуоденальной зоны — у 81,3% больных с атеросклерозом артерий нижних конечностей III–IV стадии по Фонтэну [9]. Сахарный диабет (СД) 2 типа, часто фигурирующий в структуре коморбидной патологии у пациентов с атеросклерозом артерий нижних конечностей, может способствовать развитию моторных нарушений верхних отделов ЖКТ на фоне диабетической автономной нейропатии [10, 11]. Значительный интерес представляет изучение вклада атеросклероза мезентериальных артерий в развитие заболеваний верхних отделов ЖКТ [12–14].
Цель исследования: оценить частоту и клинико-эндоскопическую характеристику эрозивно-язвенных гастродуоденопатий у пациентов с различной тяжестью течения атеросклероза артерий нижних конечностей.
Материал и методы
В исследовании приняли участие 60 пациентов с атеросклерозом артерий нижних конечностей IIA–IV стадии по Фонтэну (1–3 степень по Рутерфорду), среди них 41 (68,3%) мужчина и 19 (31,7%) женщин. Медиана возраста пациентов составила 67,0 (61,0–74,8) лет. Все пациенты были разделены на две группы: 1-я группа — 26 пациентов без ХИНК, 2-я группа — 34 пациента с ХИНК.
Исследование проводилось на базе отделения сосудистой хирургии Челябинской областной клинической больницы. Все пациенты, включенные в исследование, соответствовали следующим критериям включения: атеросклероз артерий нижних конечностей IIA–IV стадии по Фонтэну, подписанное информированное согласие на участие в исследовании. Критерии исключения: онкологические заболевания с активностью процесса в течение последних 5 лет, острый коронарный синдром, хроническая болезнь почек со снижением СКФ менее 30 мл/мин/1,73 м2.
Все пациенты были обследованы по единому протоколу, который включал в себя: клиническое обследование, сбор анамнестических данных, физикальный осмотр. Диагноз заболевания ЖКТ устанавливали согласно национальным клиническим рекомендациям [15]. Для оценки желудочно-кишечных симптомов использовался опросник Gastrointestinal Symptom Rating Scale (GSRS) [16]. Исследование коморбидного статуса дополняли расчетом индекса Charlson, для оценки факта наличия злоупотребления алкоголем проводили тест AUDIT [17, 18].
Верификацию окклюзионно-стенотических поражений висцеральных ветвей брюшной аорты и артерий нижних конечностей проводили с помощью мультиспиральной компьютерной томоангиографии (МСКТ-АГ). МСКТ-АГ выполняли на 64-рядном компьютерном томографе Siemens SOMATOM Definition Edge (Германия). С целью оценки состояния слизистой оболочки верхних отделов ЖКТ проводилась ЭГДС с щипковой биопсией слизистой антрального отдела и тела желудка с последующим морфологическим исследованием. Статистическую обработку проводили с использованием ПО IBM SPSS Statistic, v. 22. Для описания количественных данных, имеющих ненормальное распределение, использовались медиана и процентили (25-й (Р25) и 75-й (Р75)). Для сравнения количественных значений в независимых выборках вычислялся U-критерий Манна — Уитни. Качественные данные были представлены в виде частот и долей. Для сравнения качественных данных рассчитывали критерий χ2 Пирсона. Проверку статистических гипотез проводили при критическом уровне значимости р<0,05 [19].
Результаты и обсуждение
Сравнительная характеристика пациентов с различной тяжестью течения атеросклероза артерий нижних конечностей представлена в таблице 1.
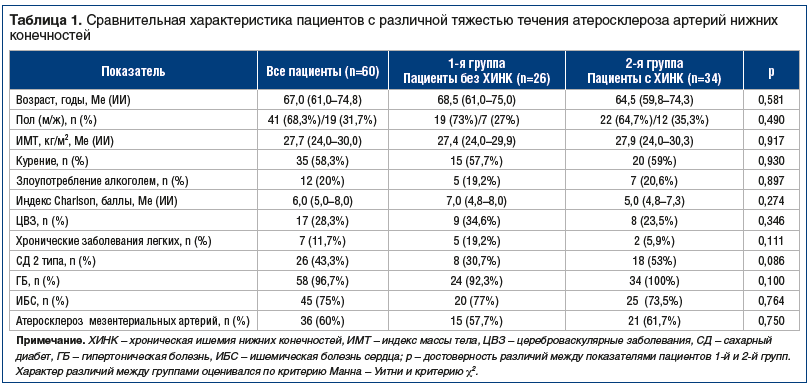
Из представленных в таблице 1 данных можно сделать вывод, что больные обеих групп были сопоставимы по возрасту и полу. При оценке факторов риска атеросклероза артерий нижних конечностей число курящих пациентов составило 35 (58,3%) человек, при этом медиана индекса курения достигала 35 (28,0–42,0) пачка/лет. Злоупотребление алкоголем (по тесту AUDIT) было выявлено у 12 (20%) пациентов. В 25% случаев установлено ожирение I–II степени. По нашим данным, не получено различий в частоте курения, злоупотребления алкоголем и показателем ИМТ между 1-й и 2-й группами пациентов. У больных, включенных в исследование, медиана индекса коморбидности по Charlson составила 6,0 (5,0–8,0) баллов. Сочетание атеросклероза артерий нижних конечностей с атеросклерозом сонных артерий было выявлено у 35 (58,3%) пациентов, атеросклерозом мезентериальных артерий — у 36 (60%) пациентов и не отличалось у больных с ХИНК и без ХИНК. В целом различий в частоте сопутствующей патологии в сравниваемых группах не установлено, определялась тенденция к более частой встречаемости СД 2 типа во 2-й группе больных (табл. 1).
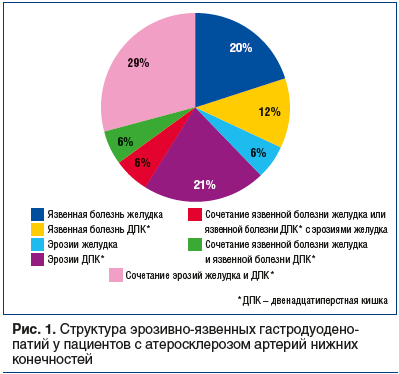
Заболевания верхних отделов ЖКТ были выявлены у 53 (88,3%) пациентов с атеросклерозом артерий нижних конечностей, среди них эрозивно-язвенные поражения верхних отделов ЖКТ были выявлены у 34 (64,2%). Структура эрозивно-язвенных гастропатий у пациентов с атеросклерозом артерий нижних конечностей представлена на рисунке 1. Наиболее часто у пациентов, включенных в исследование, присутствовало сочетание эрозий желудка и двенадцатиперстной кишки (ДПК), на втором месте практически с одинаковой частотой — эрозии ДПК или язвенная болезнь желудка.
Между пациентами 1-й и 2-й групп выявлены статистически значимые различия в частоте заболеваний верхних отделов ЖКТ: у пациентов без ХИНК данный показатель составил 20 (77,0%), при наличии ХИНК — 33 (97%), р=0,017. Клинико-эндоскопические признаки ГЭРБ присутствовали с одинаковой частотой у пациентов с различной тяжестью атеросклероза артерий нижних конечностей (табл. 2). В большинстве случаев — у 5 (62,5%) пациентов диагностирована неэрозивная ГЭРБ, рефлюкс-эзофагит стадий А и В выявлен у 3 (37,5%). У пациентов с ХИНК эрозии и язвы желудка и ДПК встречались значимо чаще — в 25 (75,8%) случаев, среди больных без ХИНК — в 45% случаев (р=0,024). При изучении факторов риска ульцерогенеза установлено, что частота выявления инфекции H. pylori при морфологическом исследовании биоптатов слизистой оболочки желудка составляла 30% и не различалась в сформированных группах (табл. 2). Следует отметить, что часть пациентов на момент ЭГДС получала ингибиторы протонной помпы (ИПП) и антибактериальную терапию при наличии инфекционных осложнений.
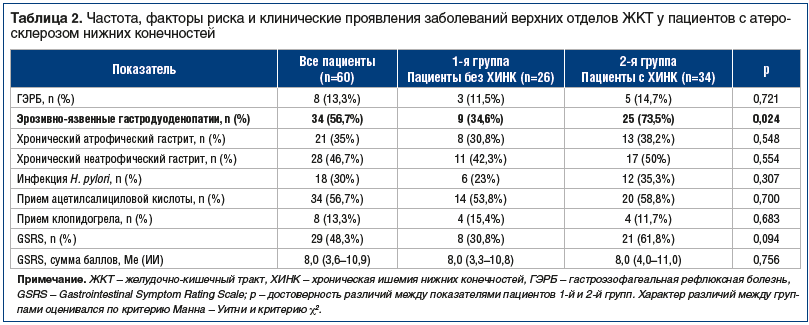
В настоящее время тактика ведения пациентов с атеросклерозом артерий нижних конечностей включает обязательное назначение антиагрегантов [3], частота приема которых проанализирована в таблице 2. По нашим данным, не установлено значимых межгрупповых различий в частоте приема ацетилсалициловой кислоты и клопидогрела (табл. 2). Потребность в приеме НПВП отметили 5 (8,3%) больных с атеросклерозом артерий нижних конечностей, при этом у больных без ХИНК она составила 3,3%, среди пациентов с ХИНК —5%. В целом ИПП получали 10% больных, при этом не было выявлено статистически значимых различий в назначении ИПП в 1-й и 2-й группах (р=0,603).
Обращает на себя внимание то, что клинические проявления заболеваний верхних отделов ЖКТ присутствовали только у 29 (48,3%) больных (соответственно 8 (31%) в 1-й группе и 21 (61,8%) во 2-й группе, р=0,094). При этом частота встречаемости абдоминальной боли составила 26,7% (в 1-й группе — 5 (19,2%) пациентов, во 2-й группе — 11 (33,3%) пациентов), диспепсического синдрома — 25% (в 1-й группе — 4 (20%), во 2-й группе — 11 (32,3%)), рефлюкс-синдрома — 20% (в 1-й группе — 3 (11,5%), во 2-й группе — 9 (26,5%)).
Заключение
Таким образом, среди пациентов с атеросклерозом артерий нижних конечностей в 64,2% случаев выявлены эрозивно-язвенные поражения гастродуоденальной зоны, которые чаще встречались у больных с ХИНК. Клинические проявления заболеваний верхних отделов ЖКТ присутствовали только у 48,3% больных, их выраженность не зависела от тяжести атеросклероза артерий нижних конечностей. Пациенты с ХИНК и без нее не различались в частоте выявления инфекции H. pylori, злоупотребления алкоголем, курения, приема антиагрегантов и НПВП, что обосновывает дальнейший интерес к изучению патогенетических факторов ульцерогенеза у данной категории больных.
2. Conte M.S., Bradbury A.W., Kolh P. et al. Global vascular guidelines on the management of chronic limb-threatening ischemia. J Vasc Surg. 2019;69:3S–125S.
3. Aboyans V., Ricco J.B., Bartelink M.E.L. et al. Editor’s choice — 2017 ESC guidelines on thediagnosis and treatment of peripheral arterial diseases, incollaboration with the European society for vascular surgery (ESVS). Eur J Vasc Endovasc Surg. 2018;55:305–368.
4. Norgren L., Hiatt W.R., Dormandy J.A. et al. Inter-society consensus for the management of peripheral arterial disease (TASC II). J.Vasc. Surg. 2007;45(suppl S):S5–S67.
5. Abu Dabrh A.M., Steffen M.W., Undavalli C. et al. The natural history of untreated severe or critical limb ischemia. J. Vasc. Surg. 2015;62:1642–1651.
6. Criqui M.H., Alberts M.J., Fowkes F.G. et al. Atherosclerotic peripheral vascular disease symposium II: screening for atherosclerotic vascular diseases: should nationwide programs be instituted? Circulation. 2009;119(25):e604.
7. Мельников М.В., Сабодаш В.Б., Апресян А.Ю. Состояние слизистой оболочки проксимальных отделов желудочно-кишечного тракта у больных периферическим атеросклерозом. Фундаментальные исследования. 2013;2(1):117–120. [Melnikov M.V., Sabodash V.B., Apresyan A.Y. Condition of the mucosa of the proximal gastrointestinal in patients with peripheral atherosclerosis. Fundamental research. 2013;2(1):117–120 (in Russ.)].
8. Олевская Е.Р., Шустова З.С., Тарасов А.Н. Усовершенствование эндоскопического лечебно-диагностического алгоритма у пациентов сосудистого профиля. Вестник Челябинской областной клинической больницы. 2011;1(12):84. [Olevskaya E.R., Shustova Z.S., Tarasov A.N. Improvement of the endoscopic diagnostic and treatment algorithm in patients with a vascular profile. Bulletin of the Chelyabinsk Regional Clinical Hospital. 2011;1(12):84 (in Russ.)].
9. Максин А.А., Смолькина А.В., Шабаев Р.М., Рогова Ю.Ю. Гастродуоденальные заболевания у больных с критической ишемией нижних конечностей. Журнал МедиАль. 2012;1(4):20–22. [Maksin A.A., Smolkina A.V., Shabaev R.M., Rogova Y. Y. Gastroduodenal diseases in patients with critical lower limb ischemia. Magazine MediAl. 2012;1(4):20–22 (in Russ.)].
10. Navas C.M., Patel N.K., Lacy B.E. Gastroparesis: Medical and Therapeutic Advances. Digestive Diseases and Sciences. 2017;62(9):2231–2240.
11. Генкель В.В., Никушкина К.В., Никонова Т.И., Шапошник И.И. Атеросклероз периферических артерий и показатели низкоинтенсивного воспаления у пациентов с ишемической болезнью сердца и сахарным диабетом 2 типа. Сахарный диабет. 2018;21(3):178–185. [Genkel V.V., Nikushkina K.V., Nikonova T.I., Shaposhnik I.I. Peripheral arterial disease and indicators of low-grade inflammation in patients with coronary artery disease and type 2 diabetes mellitus. Diabetes mellitus. 2018;21(3):178–185 (in Russ.)].
12. Acosta S. Epidemiology of mesenteric vascular disease: clinical implications. Semin Vasc Surg. 2010;23(1):4–8.
13. Бархатов И.В., Бархатова Н.А. Хроническая мезентериальная недостаточность в экстренной хирургической практике. Практическая медицина. 2018;2(113):27–33. [Barkhatov I.V., Barkhatova N.A. Chronic mesenteric insufficiency in emergency surgical practice. Practicalmedicine. 2018;2(113):27–33 (in Russ.)].
14. Евсегнеева И.В., Долгушина А.И. Применение Мексидола в лечении больных пожилого и старческого возраста с хроническими заболеваниями ЖКТ в сочетании с атеросклерозом брюшной аорты и возрастной макулярной дегенерацией. Эффективная фармакотерапия. 2014;30:18–23. [Evsegneeva I.V., Dolgushina A.I. The use of Mexidol in the treatment of elderly patients with chronic diseases of the gastrointestinal tract in combination with atherosclerosis of the abdominal aorta and age-related macular degeneration. Effective pharmacotherapy. 2014;30:18–23 (in Russ.)].
15. Ивашкин В.Т. Клинические рекомендации. Гастроэнтерология. М.: ГЭОТАР-Медиа; 2008. [IvashkinV.T. Clinicalrecommendations. Gastroenterology. M.: GEOTAR-Media; 2008 (in Russ.)].
16. Kulich K.R. Reliability and validity of the Gastrointestinal Symptom Rating Scale (GSRS) and Quality of Life in Reflux and Dyspepsia (QOLRAD) questionnaire in dyspepsia: A six-country study. Health Qual Life Outcomes. 2008;6:12.
17. Charlson M.E., Pompei P., Ales K.L., McKenzie C.R. A new method of classifying prognostic comorbidity inlongitudinal studies: development and validation. J Chron Dis. 1987;40(5):373–383.
18. Babor T. From clinical research to secondary prevention: internationalcollaboration in the development of the Alcohol Use Disorders Identification Test 155(AUDIT). Alcohol Health Res World. 1989;13:371–374.
19. Банержи А. Медицинская статистика понятным языком: вводный курс. М.: Практ. медицина, 2007. [Banerzhi A. Medical statistics in plain language: introductory course. M.: Pract. medicine, 2007 (in Russ.)].

Контент доступен под лицензией Creative Commons «Attribution» («Атрибуция») 4.0 Всемирная.
Распечатать

