Гигантская базальноклеточная карцинома (клиническое наблюдение)
DOI: 10.32364/2587-6821-2023-7-6-7
Базальноклеточный рак кожи, или базальноклеточная карцинома (БКК), — наиболее часто встречающаяся злокачественная опухоль, формирующаяся из кератиноцитов кожи или волосяных фолликулов. Гигантские БКК представляют собой злокачественные новообразования кожи размером более 5 см, с большей, чем «стандартные» БКК (менее 5 см), склонностью к инвазии и метастазированию. Наличие у одного человека одновременно двух и более очагов встречается довольно редко. В статье представлено клиническое наблюдение 69-летней пациентки с очагами поражения в области левой лопатки (размером 20×10 см) и мечевидного отростка (7×4,5 см), существующими более 15 лет. В течение этого периода больная получала различную терапию с временной незначительной положительной динамикой. При дерматоскопии очага на коже спины были выявлены патологические древовидные и извитые сосуды, гомогенные зоны белого и красного цвета, очаги изъязвления. Дерматоскопическое исследование очага на коже в области мечевидного отростка было неинформативно в связи с наличием массивных геморрагических корок на поверхности. В цитологическом препарате определялись комплексы базалоидных клеток с атипией. Патоморфологическое строение обеих опухолей соответствовало узловому базальноклеточному раку. Для дополнительного обследования и решения вопроса о тактике терапии пациентка направлена в областной онкологический диспансер.
Ключевые слова: рак кожи, гигантская базальноклеточная карцинома, дерматоскопия, патоморфологическое исследование, узловой тип.
Для цитирования: Грекова Ю.Н., Зильберберг Н.В., Римар О.Г. Гигантская базальноклеточная карцинома (клиническое наблюдение). РМЖ. Медицинское обозрение. 2023;7(6):383-386. DOI: 10.32364/2587-6821-2023-7-6-7.
Yu.N. Grekova, N.V. Zilberberg, O.G. Rimar
Ural Research Institute of Dermatovenereology and Immunopathology, Yekaterinburg, Russian Federation
Basal cell skin cancer, or basal cell carcinoma (BCC), is the most common malignant tumor originating from skin keratinocytes or hair follicles. Giant BCCs are malignant skin neoplasms sized more than 5 cm with a greater tendency to invasion and metastasis than "standard" BCCs (sized less than 5 cm). Two or more foci in one person at the same time rarely occur. This paper describes a 69-year-old woman with skin lesions affecting the left scapula sized 20×10 cm and xiphoid process sized 7×4.5 cm that have existed for more than 15 years. During this period, the patient received various treatments with temporary insignificant improvement. Dermoscopy of the skin lesion of the scapula revealed pathological tree-like and tortuous vessels, homogeneous white and red zones, and ulcerations. Dermoscopy of skin lesion of the xiphoid process was uninformative because of rough surface hemorrhagic crusts. Cytology identified complexes of basaloid cells with atypia. Pathomorphologically, both tumors belonged to nodular BCC. For additional examination and treatment decisions, the patient was referred to the regional oncological dispensary.
Keywords: skin cancer, giant basal cell carcinoma, dermoscopy, pathomorphological examination, nodular type.
For citation: Grekova Yu.N., Zilberberg N.V., Rimar O.G. Giant basal cell carcinoma (case report). Russian Medical Inquiry. 2023;7(6):383–386 (in Russ.). DOI: 10.32364/2587-6821-2023-7-6-7.
Введение
Базальноклеточный рак кожи, или базальноклеточная карцинома (БКК), — наиболее частая злокачественная немеланомная опухоль из кератиноцитов эпидермиса кожи и/или волосяных фолликулов, характерным морфологическим признаком которой является наличие островков или гнезд так называемых базалоидных клеток со скудной цитоплазмой и гиперхромными ядрами [1–3].
Самым значимым этиологическим фактором риска формирования таких опухолей считается воздействие на кожу ультрафиолетового излучения типа В с длиной волны 290–320 нм и типа А с длиной волны 320–400 нм, особенно при наличии в анамнезе избыточной инсоляции и солнечных ожогов в детском и подростковом возрасте [4]. В группе риска находятся также пациенты с врожденным и приобретенным иммунодефицитом (при ВИЧ-инфекции, после трансплантации органов или при других заболеваниях, связанных с необходимостью принимать иммуносупрессоры), пигментной ксеродермой, контактирующие с мышьяком и ионизирующей радиацией [4]. Часто немеланомные опухоли кожи развиваются на месте существующих предопухолевых новообразований, например актинического кератоза [5].
Особенностью клинической картины БКК является медленный местно деструирующий рост, редкое (менее 0,5%) метастазирование и разнообразие клинических форм [6]. Однако частота рецидивов при этом составляет от 1,6 до 18%, a при локализации БКК на лице — от 10 до 30% случаев, особенно в анатомически сложныx зонах, таких как ушная раковина, yглы глаз и др.) [2]. Гигантские БКК размером более 5 см составляют менее 1% всех БКК [7], имеют склонность к инфильтрации подлежащих мышц, нервов и костей и могут приводить к инвалидности.
Наличие двух и более гигантских БКК у одного и того же человека встречается редко, в литературе описаны лишь несколько зарегистрированных случаев [7–11].
Представляем клиническое наблюдение развития двух гигантских БКК у пациентки 69 лет.
Клиническое наблюдение
Пациентка И., 69 лет, обратилась в консультативно-поликлиническое отделение ГБУ СО «УрНИИДВиИ» с жалобами на высыпания на коже груди и спины, сопровождающиеся незначительным, периодически возникающим зудом. Высыпания впервые заметила одновременно более 15 лет назад. Элементы характеризовались медленным неуклонным ростом. Неоднократно обращалась в специализированные медицинские учреждения, где были установлены различные диагнозы: укусы насекомых, герпесвирусная инфекция, дерматит. За этот период пациентка неоднократно получала различные виды терапии: раствор Панавир внутривенно, раствор Рингера, доксициклина моногидрат, ацикловир, фосфоглив, магний В6, наружно — мазь пимекролимус 1%, бетаметазона валериат 0,1%, раствор Виватон, а также ультрафиолетовое облучение крови, с незначительным кратковременным положительным эффектом. Цитологическое и патоморфологическое исследования ранее не проводились.
Из соматического анамнеза: наблюдалась по поводу саркоидоза легких, снята с диспансерного учета 5 лет назад, по поводу менингиомы левой теменной области наблюдается у невролога. Наследственный и аллергоанамнез не отягощены. Наличие онкопатологии у родственников отрицает.
Из акушерско-гинекологического анамнеза: три беременности, двое родов, 1 регресс беременности, 4 года назад прооперирована по поводу опущения матки. Не исключает наличие избыточной инсоляции в детском и подростковом возрасте.
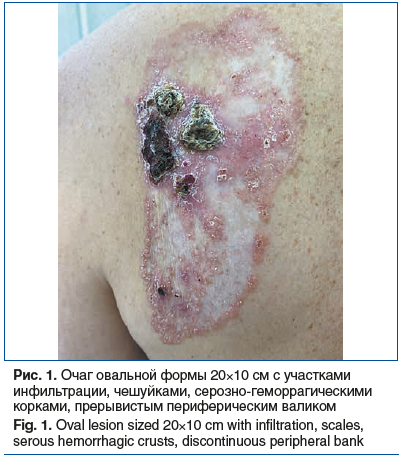
Локальный статус: процесс носит распространенный характер, образования располагаются на коже спины и груди. В области левой лопатки расположен очаг овальной формы размером 20×10 см розового цвета с четкими границами, на поверхности которого имеются очаги инфильтрации, белые чешуйки, массивные серозно-геморрагические корки, возвышающийся валик по периферии (рис. 1).
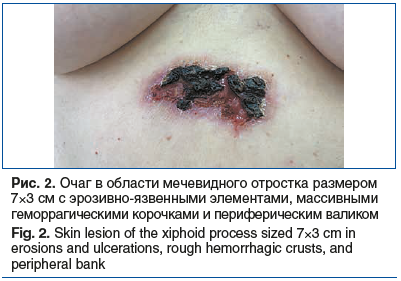
В области мечевидного отростка — очаг размером 7×3 см, с четкими границами, эрозивно-язвенными очагами, массивными геморрагическими корочками на поверхности и периферическим валиком (рис. 2).
При общеклиническом исследовании значимых отклонений в общих анализах крови и мочи, а также биохимическом анализе крови не выявлено.
Дерматоскопическая картина очага на коже спины представлена патологическими древовидными и извитыми сосудами, расположенными преимущественно в центральной части, гомогенными зонами белого и красного цвета, изъязвлениями, единичными большими сине-серыми овоидными гнездами. Дерматоскопическое исследование очага в области мечевидного отростка было не информативно из-за наслоения массивных геморрагических корок. Заключение: гигантская базальноклеточная карцинома.
При цитологическом исследовании на фоне эритроцитов и умеренного воспалительного инфильтрата встречаются небольшие комплексы базалоидных клеток с атипией, в некоторых имеются обильное оксифильное межуточное вещество и элементы соединительнотканной стромы. Заключение: цитологическая картина соответствует базальноклеточному раку кожи.
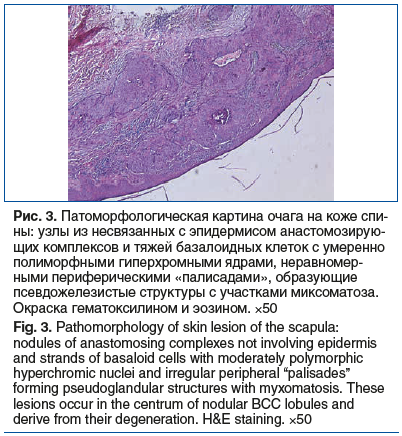
При патоморфологическом исследовании материала, представленного фрагментами кожи в области лопатки и мечевидного отростка, определяются узлы из несвязанных с эпидермисом анастомозирующих комплексов и тяжей базалоидных клеток различной формы и размеров с умеренно полиморфными гиперхромными ядрами и неравномерными периферическими «палисадами», образующие псевдожелезистые структуры с участками миксоматоза. Такие изменения происходят в центральной части долек узловой базалиомы и обусловлены их дегенерацией. В дерме умеренно выраженный, очаговый реактивный лимфогистиоцитарный инфильтрат. Эпидермис тонкий (рис. 3). Заключение: гистологическое строение опухоли соответствует узловому базальноклеточному раку.
Регионарные лимфатические узлы не увеличены, безболезненные, не спаяны с кожей и между собой, кожа над ними не изменена.
При проведении компьютерной томографии органов грудной клетки, брюшной полости и малого таза признаков поражения лимфатических узлов или метастазов не выявлено.
Для дополнительного обследования и решения вопроса о тактике терапии пациентка направлена в областной онкологический диспансер.
Обсуждение
В то время как БКК, как правило, небольшие и медленно увеличиваются в размерах, гигантские БКК являются редко встречающимися агрессивными злокачественными опухолями, склонными к глубокой инвазии с вовлечением окружающих структур, которые часто рецидивируют и с большей вероятностью метастазируют. Метастазирование в регионарные лимфатические узлы встречается у 60–70% больных с агрессивным типом гигантской БКК, в кожу — у 10% пациентов, в кости и внутренние органы — в 20 и 42% случаев соответственно [12]. Гигантские БКК часто располагаются на спине, где остаются незамеченными пациентом.
Несмотря на то, что многие факторы риска для гигантской БКК аналогичны таковым для БКК (воздействие ультрафиолетового излучения, БКК в анамнезе), более крупные опухоли имеют дополнительные факторы риска, включая рецидив после предыдущего лечения, радиационное облучение в анамнезе, низкий социально-экономический уровень, вредные привычки (алкоголизм, курение), пренебрежительное отношение к здоровью [13], а также агрессивный гистологический вариант (морфеаподобный, инфильтративный, микроузелковый, метатипический), характеризуется выраженной атипией базалоидных клеток, повышенной митотической активностью, инвазией опухоли в сетчатую дерму и подкожно-жировую клетчатку, фиброзом стромы [7]. Отличительной особенностью БКК является длительный диагностический маршрут и, как следствие, позднее начало адекватной терапии, а также частое пренебрежительное отношение самого пациента к заболеванию [8, 14–16]. Пациенты с рецидивом БКК после хирургического иссечения могут быть не удовлетворены результатом с отказом от дальнейшего лечения, что может приводить к прогрессированию заболевания и летальному исходу от сопутствующих осложнений [18].
Заключение
Представленное клиническое наблюдение свидетельствует о недостаточной информированности и онкологической настороженности как пациентов, так и врачей различных специальностей, чем и обусловлена поздняя диагностика уже запущенной стадии заболевания и необходимость конструктивного радикального лечения. С учетом повышенного риска метастазирования и смерти от гигантской БКК актуальными являются ранняя диагностика и своевременное адекватное лечение [7, 8, 13, 19–23]. Таким образом, гигантская БКК является редкой деструктивной опухолью, требующей своевременной диагностики и адекватной эффективной терапии в каждом конкретном случае.
Сведения об авторах:
Грекова Юлия Николаевна — д.м.н., ведущий научный сотрудник отдела сифилидологии и инфекций, передаваемых половым путем, ГБУ СО «УрНИИДВиИ»; 620076, Россия, г. Екатеринбург, ул. Щербакова, д. 8; ORCID iD 0000-0001-7345-3068.
Зильберберг Наталья Владимировна — д.м.н., профессор, заместитель директора по научной работе ГБУ СО «УрНИИДВиИ»; 620076, Россия, г. Екатеринбург, ул. Щербакова, д. 8; ORCID iD 0000-0002-7407-7575.
Римар Ольга Генриховна — младший научный сотрудник научного экспериментального отдела группы патоморфологии ГБУ СО «УрНИИДВиИ»; 620076, Россия, г. Екатеринбург, ул. Щербакова, д. 8; ORCID iD 0000-0001-8597-9630.
Контактная информация: Грекова Юлия Николаевна, e-mail: kjn@mail.ru.
Прозрачность финансовой деятельности: никто из авторов не имеет финансовой заинтересованности в представленных материалах или методах. Конфликт интересов отсутствует.
Статья поступила 03.03.2023.
Поступила после рецензирования 29.03.2023.
Принята в печать: 21.04.2023.
About the authors:
Yuliya N. Grekova — Dr. Sc. (Med.), leading researcher of the Department of Syphilis and Sexually Transmitted Infections, Ural Research Institute of Dermatovenereology and Immunopathology; 8, Shcherbakov str., Yekaterinburg, 620076, Russian Federation; ORCID iD 0000-0001-7345-3068.
Natal'ya V. Zilberberg — Dr. Sc. (Med.), Professor, Deputy Director for Research, Ural Research Institute of Dermatovenereology and Immunopathology; 8, Shcherbakov str., Yekaterinburg, 620076, Russian Federation; ORCID iD 0000-0002-7407-7575.
Olga G. Rimar — junior researcher of the Scientific Experimental Division of the Pathomorphological Group, Ural Research Institute of Dermatovenereology and Immunopathology; 8, Shcherbakov str., Yekaterinburg, 620076, Russian Federation; ORCID iD 0000-0001-8597-9630.
Contact information: Yuliya N. Grekova, e-mail: kjn@mail.ru.
Financial Disclosure: no authors have a financial or property interest in any material or method mentioned.
There is no conflict of interest.
Received 03.03.2023.
Revised 29.03.2023.
Accepted 21.04.2023.
2. Kim D.P., Kus K.J., Ruiz E. Basal cell carcinoma review. Hematol Oncol Clin North Am. 2019;33(1):13–24. DOI: 10.1016/j.hoc.2018.09.004.
3. Kasumagic-Halilovic E., Hasic M., Ovcina-Kurtovic N. A clinical study of basal cell carcinoma. Med Arch. 2019;73:394–398. DOI: 10.5455/medarh.2019.73.394-398.
4. Verkouteren J.A.C., Ramdas K.H.R., Wakkee M., Nijsten T. Epidemiology of basal cell carcinoma: scholarly review. Br J Dermatol. 2017;177(2):359–372. DOI: 10.1111/bjd.15321.
5. Leffell D.J., Carucci J.A: Management of Skin Cancer. In: Cancer: Principles and Practice of Oncology. 6th ed. Devita V.T., Hellman S., Rosenberg S.A., eds. Lippincott Williams & Wilkins.
6. Badash I., Shauly O., Lui C.G. et al. Nonmelanoma Facial Skin Cancer: A Review of Diagnostic Strategies, Surgical Treatment, and Reconstructive Techniques. Clin Med Insights Ear Nose Throat. 2019;12:1179550619865278. DOI: 10.1177/1179550619865278.
7. Vaca-Aguilera M.R., Guevara-Gutiérrez E., Barrientos-García J.G., Tlacuilo-Parra A. Giant basal cell carcinoma: clinical-histological characteristics of 115 cases. Int J Dermatol. 2019;58(12):1430–1434. DOI: 10.1111/ijd.14455.
8. Mainella M., Majewski W.T., Latkovich P., Michaels B.M. Two giant basal cell carcinomas presenting simultaneously in the same patient, one resulting in lower extremity limb loss. Ann Plast Surg. 1998;41:444–447. DOI: 10.1097/00000637-199810000-00019.
9. Lackey P.L., Sargent L.A., Wong L., Brzezienski M., Kennedy J.W. Giant basal cell carcinoma surgical management and reconstructive challenges. Ann Plast Surg. 2007;58:250–254. DOI: 10.1097/01.sap.0000250842.96272.37.
10. Ahmad S., Song D., Reyes J.V. et al. Giant basal cell carcinoma of anterior chest wall reveals metastasis to lungs: A case report. Clin Case Rep. 2022;10:e05421. DOI: 10.1002/ccr3.5421.
11. Chledicka I., Jastrza B., Stefaniak A. et al. Giant Superficial Basal Cell Carcinoma Diagnosed and Treated as Psoriasis: Report of Two Cases and a Literature Review. Acta Derm Venereol. 2020;100(13): adv00194. DOI: 10.2340/00015555-3559.
12. Archontaki M., Stavrianos S.D., Korkolis D.P. et al. Giant basal cell carcinoma: clinicopathological analysis of 51 cases and review of the literature. Anticancer Res. 2009;29(7):2655–2663. PMID: 19596942.
13. Lorenzo S.D., Zabbia G., Corradino B. et al. A rare case of giant basal cell carcinoma of the abdominal wall: excision and immediate reconstruction with a pedicled deep inferior epigastric artery perforator (DIEP) flap. Am J Case Rep. 2017;18:1284–1288. DOI: 10.12659/ajcr.905671.
14. Rieger U.M., Schlecker C., Pierer G., Haug M. Spontaneous regression of two giant basal cell carcinomas in a single patient after incomplete excision. Tumori. 2009;95:258–263. DOI: 10.1177/030089160909500223.
15. Laudenschlager M.D., Donelan K.J., Lynch D.W. et al. Opting for Christian Science vs surgical removal: a case report of a giant basal cell carcinoma arising on the back of a 66-year-old man. S D Med. 2011;64:325, 327, 329. PMID: 21957657.
16. Andersen R.M., Lei U. A massive neglected giant basal cell carcinoma in a schizophrenic patient treated successfully with vismodegib. J Dermatol Treat. 2015;26:575–576. DOI: 10.3109/09546634.2015.1034073.
17. Desmond B., Boudreaux L., Young J. A rare case of super giant basal cell carcinoma. JAAD Case Rep. 2015;1(5):280–282. DOI: 10.1016/j.jdcr.2015.06.004.
18. Wandrey N., Chen T., Eng T. Dramatic resolution of an unresectable giant basal cell carcinoma treated with intensity-modulated radiation therapy (IMRT) — a case report. Cureus. 2015;7(12):e416. DOI: 10.7759/cureus.416.
19. Rossi R., Campolmi P., Giomi B. et al. Giant exophytic basal cell carcinoma treated with radiotherapy. J Eur Acad Dermatol Venerol. 2002;16:374–376. DOI: 10.1046/j.1468-3083.2002.00571.x.
20. Copcu E., Aktas A. Simultaneous two organ metastases of the giant basal cell carcinoma of the skin. Int Semin Surg Oncol. 2005;2:1. DOI: 10.1186/1477-7800-2-1.
21. Jian-De H., Qi-Man L., Yu-Yun Z. et al. Successful treatment of giant basal cell carcinoma with topical imiquimod 5% cream with long term follow-up. Indian J Dermatol. 2014;59(6):575–578. DOI: 10.4103/0019-5154.143520.
22. Heo Y.S., Yoon J.H., Choi J.E. et al. A case of superficial giant basal cell carcinoma with satellite lesions on scalp. Ann Dermatol. 2011;23 Suppl 1(Suppl 1):S111–S115. DOI: 10.5021/ad.2011.23.S1.S111.
23. Sanmartín V., Aguayo R., Baradad M., Casanova J.M. Oral acitretin and topical imiquimod as neoadjuvant treatment for giant basal cell carcinoma (in Spanish). Actas Dermosifiliogr. 2012;103(2):149–152. DOI: 10.1016/j.ad.2011.02.013.

Контент доступен под лицензией Creative Commons «Attribution» («Атрибуция») 4.0 Всемирная.

